Газета «Новости медицины и фармации» №3 (750), 2021
Вернуться к номеру
Конфликтные ситуации в медицинской практике: этические и правовые аспекты
Авторы: Усенко Л.В.(1), Кобеляцкий Ю.Ю.(1), Клопоцкая Н.Г.(1), Царев А.В.(1), Усенко А.А.(2), Оленюк Д.В.(1)
(1) — ГУ «Днепропетровская медицинская академия МЗ Украины», г. Днепр, Украина
(2) — ООО «Днепропетровский медицинский институт традиционной и нетрадиционной медицины», г. Днепр, Украина
Разделы: Справочник специалиста
Версия для печати
Мы привыкли думать, что, возражая кому-то, мы неминуемо вступаем с этим человеком в конфликт,
который обязательно должен выявить победителя и побежденного или ущемить чье-то самолюбие.
Но давайте не будем воспринимать все в таком свете. Давайте всегда искать между нами что-то общее.
Секрет успеха заключается в том, чтобы с самого начала проявить заинтересованность в точке зрения собеседника.
Я совершенно уверен, что это под силу каждому из нас.
Далай-лама
Медицина во все времена считалась одной из самых конфликтогенных форм жизни, ибо она затрагивает важнейшие интересы каждого человека — его здоровье и его жизнь. Больной изначально приходит к врачу в тревоге, страхе и в защите своих интересов даже от воображаемой угрозы может легко переходить разумные границы.
Если ранее конфликтная ситуация получала развитие только в личном общении врача и больного с привлечением в качестве арбитра администрации лечебного учреждения, то в настоящее время случаи взаимного непонимания все чаще заканчиваются в суде [1–3].
В наше время больной имеет достаточно серьезные возможности для защиты своих прав и законных интересов как при ненадлежащем оказании ему медицинских услуг, так и в случае нарушения профессиональной этики. Конфликт с больным, требования которого имеют законные основания, для врача и медицинского учреждения чреват не только репутационными, но и крупными финансовыми потерями. С другой стороны, конфликт с больным может привести к причинению ущерба правам и законным интересам медицинского работника, вплоть до угрозы его здоровью и даже жизни. К сожалению, ситуации, когда врач вынужден защищаться от агрессивного поведения больного и его родственников, сегодня не являются редкостью [4, 5].
В США в течение года с иском в свой адрес сталкивается каждый 14-й врач. Чаще всего это происходит в нейрохирургии (19,1 %), кардиохирургии (18,9 %), общей хирургии (15 %), семейной медицине (5,2 %), педиатрии (3,1 %), психиатрии (2,6 %). При этом 2160 врачей, которые удовлетворили три и более претензии, имели 24 % шансов на возникновение новой претензии в течение 2 лет и 37 % шансов повторения ситуации в течение 4 лет, а 126 врачей имели 62 % рецидива в течение 2 лет и 79 % в течение 4 лет [6].
В обществе обычно негативно относятся к судебным разбирательствам. Даже в случае разрешения судебного иска в пользу врача наносится ущерб его профессиональной репутации, что влечет за собой моральные и материальные потери.
В современных условиях имеется ряд объективных причин, способствующих развитию конфликтных ситуаций в медицине.
Прежде всего следует отметить, что стремительный научно-технический прогресс, обратная сторона которого — постоянное напряжение, стрессы, перегрузки, дефицит времени, переинформированность и другие нежелательные последствия, наряду со сложившимися неблагоприятными социально-экономическими факторами, выраженность которых в нашей стране с каждым годом увеличивается, сопровождается ростом невротизации и психопатизации населения, что в комплексе делает общество более агрессивным [7, 8].
В связи с этим в настоящее время наблюдается высокая распространенность нервно-психических расстройств у больных с соматической патологией. Так, О.О. Хаустова отмечает, что у каждого третьего больного патологическая симптоматика со стороны внутренних органов обусловлена нарушением психологической адаптации [9, 10].
По данным центра поведенческой неврологии Института мозга им. Н.П. Бехтеревой, такие функциональные расстройства имеют место у 31 % ревматологических больных, 42 % кардиологических, 50 % гинекологических, 55 % неврологических больных [1].
Это существенно затрудняет общение врача с такими «трудными» больными, увеличивая риск развития конфликтных ситуаций [11].
Поэтому практикующему врачу важно уметь:
- выделить в общей массе больных тех, у кого заболевание имеет психосоматическое происхождение, о чем могут свидетельствовать раздражительность, неприятие и цинизм, эмоционально-психические срывы;
- построить доверительные отношения с больным [12].
Как и многие болезненные ситуации, конфликт гораздо легче предупредить, чем прекратить. Поэтому необходимо знать типичные конфликтные ситуации и меры их первичной профилактики. В случаях их возникновения прежде всего важна психологическая готовность врача управлять конфликтом. Он является лидером в отношениях с больным, при разрешении конфликта инициативу следует брать на себя.
А что же такое конфликт?
Конфликт (лат. сonflictus — «столкнувшийся») — это одно из проявлений социального взаимодействия, которое протекает в форме противостояния, столкновения, противоборства личностей или общественных сил, интересов, взглядов, позиций по меньшей мере двух сторон и обычно сопровождается негативными эмоциями, выходящими за рамки правил и норм.
Основные причины конфликтных ситуаций в медицине:
- недостаточно внимательное отношение к больному;
- утечка недостоверной информации о состоянии здоровья пациента со стороны среднего и младшего медицинского персонала;
- отсутствие информированного согласия больного на обследование и лечение;
- отсутствие согласованности и коллегиальности в действиях врачей разных специальностей;
- дефекты ведения медицинской документации;
- профессиональная некомпетентность;
- характерологические особенности врача и больного [13, 14].
Выделяют объективные и субъективные факторы конфликта.
В числе объективных особое внимание уделяется несовершенству нормативной базы в области здравоохранения, низкому качеству образования отдельных медицинских работников, расширению спектра платных услуг, деструктивному влиянию средств массовой информации, усиливающих конфликтное противостояние [15, 16].
Субъективные факторы конфликта непосредственно связаны со спецификой профессии врача и особенностями ее реализации в последние годы: деформацией профессионального сознания врачей, низкой мотивацией труда, усугубляющейся дисбалансом системы управления кадровым потенциалом отрасли, ослаблением контроля со стороны руководителей медицинских учреждений, с неразвитостью доказательной медицины в последние годы, вызывающими резонанс в обществе [17].
Субъективные причины часто связаны с несовпадением ожиданий больного с реальностью (предметные или реалистичные конфликты).
Беспредметные (нереалистические) имеют своей целью открытое выражение накопившихся отрицательных эмоций, обид, враждебности, когда острое конфликтное взаимодействие становится не средством достижения конкретного результата, а самоцелью. Такой конфликт нередко обусловлен предвзятым отношением больного к медицинской службе в целом или отдельному врачу. В этом случае следует по возможности сократить общение, а если это невозможно — общаться обязательно в присутствии свидетелей, лучше не медиков [15, 16].
Не все больные, обращающиеся к врачу, склонны к установлению сотрудничества с ним в процессе лечения. В этом случае, как и в других потенциально опасных конфликтных ситуациях, полезно дать понять больному, что вы его внимательно выслушали.
Особую категорию составляют больные, не имеющие ничего общего с лечением. Это случаи, когда больной хочет склонить врача к выступлению на своей стороне против других членов семьи или злоупотребляет доверием врача, используя свои отношения с ним для получения определенных выгод на основании подтверждения своей болезни. В отношении таких ситуаций врач должен проявлять определенную настороженность.
Встречается еще один редкий тип больных, которые не склонны к установлению плодотворного сотрудничества с врачом, с изначальной установкой на предъявление судебного иска, т.н. сутяжные больные. Среди них различают настырно требовательных, умеющих обосновать свои самые бессмысленные требования; вязких, пользующихся медицинской помощью столь интенсивно, что вызывают раздражение и досаду, и хронически недовольных, которые изводят и часто повергают врача в отчаянье, постоянно говоря о неэффективности применяемого лечения [17, 18].
Во всех случаях взаимодействия врача и больного существенную роль играет деонтология — учение о нравственных основах поведения, в т.ч. и в условиях диагностического и лечебного взаимодействия. Большое значение приобретает профессионализм врача на уровне его коммуникативной компетентности, которая является базовой при разрешении конфликтов и напрямую связана с анализом психологического состояния больного как личности.
Врачу важно сохранять заинтересованное отношение к больному, эмпатию, стремление помочь ему, сотрудничать с ним. Это одновременно защищает его от профессиональной деформации, формализма, индифферентности и обеспечивает его эмоциональную стабильность, уравновешенность. Навыки коммуникативного взаимодействия с больным повышают профессиональную гибкость [18].
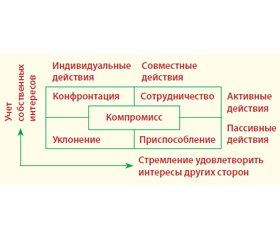
В случаях возникновения конфликтных ситуаций одной из самых распространенных методик диагностики поведения личности в этих условиях является двухмерная модель регулирования конфликтов Томаса — Килманна, которая включает показатели внимания к интересам партнера и своим собственным [19, 20].
Выделяют пять стилей урегулирования конфликта, представленных на рис. 1. В данной модели показаны эффективные и неэффективные стратегии поведения в конфликте. Прежде всего при любом конфликте каждый участник оценивает и соотносит свои интересы и интересы соперника. На основе такого анализа он сознательно выбирает ту или иную нижеприведенную стратегию поведения.
Конфронтация (конкуренция)
Предполагает сосредоточение внимания только на своих интересах, полное игнорирование партнера. Жесткая позиция по отношению к оппоненту и непримиримый антагонизм к другим участникам конфликта в случае их сопротивления.
Уклонение
Отличается стремительным уходом от конфликта. Характеризуется низким уровнем направленности как на личные интересы, так и на интересы соперника и является взаимной.
Приспособление
Предполагает повышение внимания к интересам другого человека, при этом собственные интересы уходят на задний план. Такое поведение в конфликте используется, если ситуация не особенно значима и важно сохранить хорошие отношения с оппонентом.
Компромисс
Одна из эффективных форм решения конфликта. При этом стороны пытаются урегулировать разногласия, идя на взаимные уступки. Представляет собой достижение половинчатой выгоды каждой стороной с выработкой промежуточного решения, устраивающего обе стороны на определенный период времени.
Сотрудничество
Характеризуется поиском решения, удовлетворяющего участников взаимодействия с соблюдением их интересов. Конструктивное взаимовыгодное решение конфликта не только помогает избежать нежелательных последствий, но и сохраняет хорошие отношения между сторонами.
Наиболее эффективные способы выхода из конфликтов — сотрудничество и компромисс [19, 20].
Значимым моментом возникновения конфликтов «врач — больной» является усиливающаяся неудовлетворенность общества качеством медицинской помощи. Развитие гражданского общества и рост гражданской грамотности населения привели к нарастающей активности больных в сфере защиты своих прав. Поэтому актуально предупреждение конфликтов, а в случаях их возникновения — конструктивное разрешение.
Первым направлением предупреждения конфликта является повышение правовой культуры с разработкой активных моделей поведения врача в соответствии с существующими в настоящее время социально-экономическими условиями и правовыми гражданскими актами.
Наиболее часто в медицинской практике встречаются беспредметные или психологические конфликты. Однако, несмотря на обычно бурный характер, они не предполагают юридической ответственности врача при соблюдении им требований законодательства.
Предметные (реалистичные) конфликты могут стать причиной обращения больного не только в вышестоящие инстанции (в органы управления здравоохранением, к омбудсмену, в государственную инспекцию Украины по защите прав потребителей, органы внутренних дел), но и в суд. Главными нормативно-правовыми актами, регулирующими правонарушения в сфере здравоохранения, являются: Конституция Украины, Гражданский кодекс Украины, законы Украины «Основы законодательства Украины об охране здоровья», «О защите персональных данных», «О защите прав потребителей».
К основным правам больного относятся:
- право на охрану здоровья, на своевременную и качественную медицинскую помощь, безопасность при ее оказании;
- право на получение любой информации о состоянии своего здоровья;
- на информированное согласие относительно лечебно-диагностических мероприятий, выбор врача и методов лечения в соответствии с его рекомендациями;
- на сохранение в тайне состояния здоровья, факта обращения за медпомощью, а также сведений, полученных при обследовании [21].
Анализ дел, рассмотренных судами Украины по искам больных, показывает, что наиболее частыми причинами обращения в суд являются разглашение конфиденциальной информации, ограничение доступа больного или его законных представителей к медицинской документации, отсутствие документально зафиксированного отказа больного от лечения.
Медицинский работник обязан предоставить больному в доступной форме информацию о состоянии здоровья, цели проведения исследований и лечебных мероприятий, прогноз развития заболевания, в т.ч. информацию о наличии риска для жизни и здоровья. Сюда же относится безоговорочное право больного на ознакомление в любой момент с медицинской документацией, касающейся состояния его здоровья: историей болезни, амбулаторной картой, результатами анализов, консультаций и др. Он имеет право снимать копии с медицинской документации, делать фотоснимки, выписки и т.п. Это право подтверждается ст. 8 Закона Украины «О защите персональных данных» [22].
Основным доказательством правомерности действий медицинского работника является медицинская документация. Несмотря на острую нехватку времени, она должна заполняться тщательно, и тем более тщательно, чем более демонстративно больной провоцирует конфликт [23, 24].
Кроме медицинской документации доказательствами в конфликтной ситуации могут быть показания свидетелей в случае отказа больного высказать свое волеизъявление в письменном виде, лучше не медицинских работников [25].
Подводя итог вышесказанному, следует еще раз подчеркнуть, что наиболее эффективным методом предупреждения конфликта является недопущение его возникновения. Поэтому важно обращать особое внимание в своей работе на профилактические меры. Неэффективно разрешенные конфликтные ситуации с больными чреваты печальными последствиями для деятельности не только отдельного врача, но и всего медицинского учреждения: формированием негативного имиджа, убытками и судебными разбирательствами.
Поэтому важно уметь выбрать правильную стратегию поведения медицинского персонала в условиях конфликта, позволяющую не только обеспечить реализацию прав граждан как больных и потребителей медицинских услуг, но и защитить врача в том случае, если больные злоупотребляют своими правами.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов и собственной финансовой заинтересованности при подготовке данной статьи.
Список литературы
Список литературы находится в редакции

/13_u.jpg)