Газета «Новости медицины и фармации» №3 (750), 2021
Вернуться к номеру
Респеро Миртол® та Респеро Миртол Форте® для лікування риносинуситів: нове рішення старої проблеми
Авторы: Дєєва Ю.В.
д.м.н., професор, завідувач кафедри оториноларингології
Національного медичного університету ім. О.О. Богомольця, м. Київ, Україна
Рубрики: Оториноларингология
Разделы: Справочник специалиста
Версия для печати
Проблема риносинуситу є однією з найактуальніших у сучасній оториноларингології. Останніми роками спостерігається зростання частоти захворювань носа та приносових пазух, що проявляється збільшенням як абсолютних (захворюваності та поширеності), так і відносних (частка в структурі оториноларингологічної патології) показників [1]. На сьогодні в Україні хворі на риносинусит становлять близько 20–40 % госпіталізованих від числа загальної кількості пацієнтів ЛОР-стаціонарів, у Польщі — 16 %, у Румунії — 13 %, у Білорусії — 9,71 %. Зростання гострих і хронічних захворювань порожнини носа й приносових пазух обумовлене несприятливою екологічною обстановкою, збільшенням кількості алергічних та респіраторних вірусних інфекцій, зниженням місцевого й загального імунітету, а також появою резистентних патогенних штамів [2].
Риносинусит має суттєвий негативний вплив на якість життя. Він призводить до великих витрат у галузі охорони здоров’я через візити до лікаря, призначення та застосування лікарських засобів, синусотомії, днів невідвідування робочого місця [5, 8]. Результатами досліджень доведено, що пацієнти оцінюють перебіг хронічного захворювання приносових пазух, зокрема біль у тілі та соціальне функціонування, як більш виснажливий, ніж таких захворювань, як ангіна, застійна серцева недостатність, емфізема, хронічний бронхіт та біль у попереку [8].
Дефініція і класифікація риносинуситів
Згідно з рекомендаціями EPOS (2020), риносинусит визначають [3] як запалення носа та приносових пазух, яке характеризується двома або більше симптомами, один з яких — закладеність носа/утруднене носове дихання або виділення з носа (ринорея чи постназальне затікання) ± біль/тиск у ділянці обличчя ± зниження/втрата нюху і будь-яка з ендоскопічних ознак:
- носові поліпи,
- та/або слизово-гнійні виділення, насамперед із середнього носового ходу,
- та/або набряк/обструкція, переважно в середньому носовому ході,
- та/або КТ-зміни слизової оболонки в остіомеатальному комплексі та/або пазухах.
За тривалістю захворювання розрізняють такі форми риносинуситу: гостру, рецидивну гостру та хронічну [4]. Гострий риносинусит (ГРС) характеризується симптомами, які зберігаються протягом менше 12 тижнів. До нього належать вірусний риносинусит та бактеріальний риносинусит. У контексті ГРС також розглядають гострий рецидивний риносинусит — наявність принаймні 3–4 задокументованих епізодів ГРС за умови, що кожен із них тривав не менше 7 днів. Хронічний риносинусит (ХРС) — це запалення приносових пазух понад 12 тижнів, із поліпами та без них.
Для вибору лікування поточного епізоду захворювання прийнято використовувати класифікацію риносинуситу за тяжкістю перебігу. У класифікації, запропонованій в EPOS (2020), визначення тяжкості риносинуситу здійснюється лікарем на підставі оцінки впливу симптомів риносинуситу на якість життя пацієнта [5, 6]. Для цього використовується 10-бальна візуально-аналогова шкала (ВАШ), де 0 — відсутність впливу на якість життя пацієнта, 10 — максимально негативний вплив синуситу на якість життя хворого. Залежно від значення ВАШ виділяють [7]:
- легкий перебіг — показники ВАШ становлять від 0 до 3 балів;
- середньотяжкий перебіг — показники ВАШ знаходяться в межах від 4 до 7 балів;
- тяжкий перебіг — значення ВАШ 8–10 балів.
Клінічно гострий риносинусит супроводжується гнійними, мутними або забарвленими, виділеннями з носа та з носоглотки до 4 тижнів, закладеністю носа або утрудненим носовим диханням, відчуттям болю, тиском та розпиранням у ділянці обличчя, яке може визначатися в його передній частині, параорбітальній ділянці або проявлятися локалізованим або дифузним головним болем [4]. Вірусний риносинусит (ВРС) — ГРС, сприченений вірусною інфекцією. Його діагностують, якщо симптоми або ознаки ГРС тривають менше 10 днів і не спостерігається їх погіршення. Гострий бактеріальний риносинусит (ГБРС) може виникати внаслідок бактеріальної інфекції. Його діагностують за відсутності поліпшення симптомів або ознак ГРС протягом 10 днів або більше після появи симптомів із боку верхніх дихальних шляхів або при погіршенні симптомів або ознак протягом 10 днів після первинного поліпшення стану (повторне погіршення) [4].
Етіопатогенез риносинуситу
Згідно з сучасними уявленнями, однією з провідних причин формування риносинуситу є розвиток пов’язаного із запаленням набряку, блокуючого протоку придаткових пазух носа, що призводить до зниження пневматизації синусів і створення в них від’ємного тиску. Розвиток запалення супроводжується перебудовою слизової оболонки, зокрема, збільшується кількість келихоподібних клітин і зменшується представництво війчастого епітелію. Поступово порожнина придаткових пазух носа заповнюється транссудатом. Накопичення в’язкого секрету супроводжується підвищенням тиску в параназальних синусах і призводить до виникнення больових відчуттів. Порушення функціонування миготливого епітелію й підвищення в’язкості мокротиння різко знижує ефективність мукоциліарного транспорту й призводить до мукостазу.
Практично в кожному випадку гострої респіраторної вірусної інфекції (ГРВІ) розвивається запальний процес у придаткових пазухах. Таким чином, риносинусит є одним із типових проявів ГРВІ й має в більшості випадків вірусну етіологію. Цитопатичний ефект вірусів, що спостерігається при ГРВІ, спрямований на миготливий епітелій, порушує мукоциліарний кліренс. Ефективність останнього визначається ступенем активності війок миготливого епітелію й реологічними характеристиками слизу. Секрет дихальних шляхів становить невід’ємну частину мукоциліарної системи, що є першою лінією захисту організму. В умовах запалення змінюються реологічні властивості слизу та функціональний стан війок, на 60–80 % зменшується або зупиняється мукоциліарний транспорт, особливо в найбільш вузьких місцях вихідних отворів придаткових пазух носа, що призводить до порушення їх вентиляції, гіпоксії епітелію, зниження гуморальних і клітинних механізмів захисту. Зменшується кількість імуноглобулінів, лізоциму, сурфактанту, які в нормі сприяють санації дихальних шляхів. Порушення бар’єрної функції слизової оболонки сприяє ще більшому зниженню місцевого імунітету та зменшує здатність фагоцитів поглинати збудників інфекції [14, 15].
Таким чином, під дією вірусів пошкоджується й гине миготливий епітелій верхніх дихальних шляхів, розвивається набряк слизової оболонки носа й придаткових пазух з обструкцією природних вивідних проток останніх, у тому числі й остіомеатального комплексу. Надалі погіршується мукоциліарний кліренс, змінюються кількісні і якісні характеристики носового секрету, а також дренаж придаткових пазух носа й барабанної порожнини, що, крім застійних явищ, створює умови для вторинного бактеріального запалення, запускається складний каскад реакцій місцевого й загального імунітету. Тривале перевантаження миготливого епітелію призводить до його дистрофії й атрофії. Порочне коло патогенезу риносинуситу замикається [14, 15].
Лікування риносинуситу згідно з рекомендаціями EPOS-2020: місце фітопрепаратів
Як результат співпраці професійних і пацієнтських організацій у EPOS-2020 був представлений інтегрований підхід до ведення ГРС, що включає три обов’язкових компоненти: внесок фармацевта/провізора, участь пацієнта у форматі відповідального самолікування та консультації лікарів усіх рівнів медичної допомоги. Відповідно до положень цього погоджувального документа припускається застосування безрецептурних лікарських засобів для усунення симптомів безпечних захворювань за умови використання препаратів при очевидних симптомах і станах, які не потребують спостереження фахівця та щодо яких пацієнт уже отримав консультацію лікаря/провізора [3].
Інтегрований підхід до ведення хворих на ГВРС на етапі відповідального самолікування/консультації фармацевта передбачає використання деконгестантів (протягом 10 діб), нестероїдних протизапальних засобів/парацетамолу, фітотерапії, препаратів цинку, вітаміну С, сольових назальних спреїв/крапель. На цьому етапі застосування антибіотиків протипоказане.
Наступний етап ведення ГВРС контро–лює лікар первинної ланки, який призначає лікування на засадах доказової медицини, рекомендуючи інтраназальні кортикостероїди, деконгестанти (> 10 діб у дорослих пацієнтів), фітотерапію, сольовий назальний спрей/краплі. Положення EPOS-2020 не передбачають призначення антибіотиків на цьому етапі, оскільки профілактичний прийом антибактеріальних засобів не має жодної переваги в запобіганні появі ГБРС. Додатково лікар первинної ланки повинен провести необхідне опитування щодо виявлення ознак алергії (чхання, ринорея, свербіж у носі, кон’юнктивіт, анамнестичні дані).
Третій етап ведення ГВРС забезпечують лікарі-спеціалісти вторинної та третинної ланки шляхом проведення диференційної діагностики з одонтогенною інфекцією, ураженням антибіотикорезистентними штамами/грибами, імунодефіцитним станом і подальшого призначення відповідного лікування. Негайна консультація ЛОР-лікаря потрібна за наявності періорбітального набряку, зміщення очного яблука, двоїння в очах, зниження гостроти зору, вираженого головного болю, набряку в проєкції лобних пазух, симптомів менінгіту, неврологічних ознак. Під час ендоскопічного огляду лікар оцінює наявність ознак носових поліпів, слизово-гнійних виділень (насамперед із середнього носового ходу), набряку/обструкції (переважно в середньому носовому ході), а також аналізує результати КТ щодо змін слизової оболонки в остіомеатальному комплексі та/або пазухах.
Також слід зазначити, що в EPOS-2020 фітотерапія ввійшла з високим рівнем доказовості — 1b. Звичайно, це стосується конкретних лікарських рослин і конкретних лікарських засобів: цинеол (евкаліптол), Pelargonium sidoides і миртол [3].
Респеро Миртол® та Респеро Миртол Форте® — патогенетично обґрунтоване лікування риносинуситу
Респеро Миртол® та Респеро Миртол Форте® («Берлін-Хемі/А. Менаріні») — це препарати рослинного походження, до складу яких входить миртол стандартизований — суміш ректифікованих ефірних олій евкаліпта, солодкого апельсина, мирта та лимона.
Стандартизація забезпечує точність дозування діючої речовини і прогнозований терапевтичний ефект. Завдяки стандартизації вивчена фармакокінетика діючої речовини миртолу: швидке всмоктування в тонкому кишечнику (відносна біодоступність становить 95,6 %), досягнення максимальної концентрації в крові через 2,5 години після прийому per os, виявлення у високих концентраціях у плазмі, мокротинні, виведення з організму різними шляхами, включаючи слизову оболонку дихальних шляхів.
Дослідження фармакокінетики миртолу довело його практично повне потрапляння в загальний кровотік, а потім у необхідній концентрації у вогнище запалення дихальних шляхів, де розкривається повний комплекс фармакологічних ефектів: муколітичний, секретолітичний, секретомоторний, антиоксидантний, протизапальний, антибактеріальний [16].
Мукосекретолітичний ефект проявляється в зниженні в’язкості патологічно зміненого секрету за рахунок розриву дисульфідних зв’язків, збільшенні секретолізу й частоти коливань війок миготливого епітелію, що призводить до поліпшення відтоку секрету з приносових пазух і нормалізації мукоциліарного кліренсу [17]. Протизапальна та антиоксидантна дії обумовлені нейтралізацією агресивних ОН-радикалів кисню, пригніченням синтезу етилену й зниженням рівня гістаміну [18]. Результати останніх досліджень встановили, що прийом препарату миртолу стандартизованого призводить до зниження вивільнення гранулоцитарно-макрофагального колонієстимулюючого фактора на 35,7 %, помірного зниження інтерлейкіну-8 і фактора некрозу пухлини альфа, що також обумовлює протизапальну й антиоксидантну активність [21]. Крім того, миртол пригнічує активність 5-ліпоксигенази лейкоцитів (базофілів та еозинофілів), знижує концентрацію лейкотрієнів і простагландину E2 [19]. Антибактеріальний ефект проявляється в бактеріостатичній дії на найбільш часті збудники захворювань дихальних шляхів: Streptococcus pneumoniae, Staphylococcus aureus, Moraxella catarrhalis та Haemophilus influenzae [20].
Завдяки широкому спектру фармакологічних ефектів миртолу його використання в терапії гострих та хронічних риносинуситів є патофізіологічно обґрунтованим методом, що дозволяє уникнути поліпрагмазії та істотно знизити частоту призначення антибіотиків [22]. При гострому риносинуситі Респеро Миртол® (120 мг) призначається по 2 капсули 4–5 разів на день, при хронічному запаленні — по 2 капсули тричі на день. Респеро Миртол Форте® — по 1 капсулі 3–4 рази на день та по 1 капсулі двічі на день при ГРС та ХРС відповідно.
Респеро Миртол® та Респеро Миртол Форте® — клінічно доведена ефективність і безпека лікування риносинуситів
Проведено кілька масштабних багатоцентрових рандомізованих плацебо-контрольованих досліджень ефективності й безпеки миртолу при запальних захворюваннях приносових пазух.
Ефективність миртолу стандартизованого в терапії ГРС у дорослих (n = 331) була показана в рандомізованому подвійному сліпому активно- і плацебо-контрольованому мультицентровому дослідженні в 16 центрах Німеччини [22, 23]. Пацієнти були рандомізовані в групи застосування миртолу в дозі 300 мг чотири рази на день, плацебо чотири рази на день або ефірної олії в дозі 300 мг чотири рази на день. До того ж пацієнти отримували ксилометазолін у формі назального спрею — вприскування 4 рази на день. Період спостреження тривав 14 днів, 6 ± 2 дні пацієнти отримували відповідний препарат.
Аналіз результатів лікування показав статистично значущі відмінності зниження загальної вираженості симптомів, таких як головний біль, біль під час нахилу голови вперед, погіршення загального стану, відчуття тиску в ділянці трійчастого нерва, виділення з носа, кількість та густина секрету, порушення носового дихання. Оцінка симптомів у групі застосування миртолу суттєво змінилася порівняно з плацебо: –10,3 та –9,0 бала відповідно (рис. 1).
Прийом миртолу стандартизованого при ГРС дозволив утриматися від проведення антибіотикотерапії в 92,7 % пацієнтів після 6 ± 2 дні лікування, тоді як у групі плацебо в 12,6 % пацієнтів лікування антибіотиками виявилося неминучим (рис. 2). На підставі отриманих даних авторами було зроблено висновок про те, що терапія неускладнених ГРС миртолом стандартизованим у дорослих є раціональною та патогенетично обґрунтованою.
Побічні реакції під час лікування миртолом були незначними, що свідчило про хорошу переносимість препарату миртолу.
У порівняльному пілотному дослідженні [24] оцінювали ефективність препарату миртолу, препарату амброксолу та плацебо в пацієнтів із гострим синуситом. У нього були включені 33 пацієнти віком від 12 до 76 років. Порівнювали гнійні виділення, результат рентгенографії, суб’єктивний стан здоров’я пацієнта та секретолітичну дію лікарських засобів. Терапія в кожній групі тривала 10 днів із таким режимом дозування: миртол — 4 рази на день по одній капсулі по 300 мг щодня, амброксол — 3 рази на день по 1 таблетці по 30 мг щодня та плацебо — 4 рази на день по одній капсулі щодня. Одночасно застосовували протинабрякові назальні краплі.
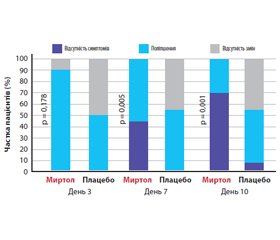
Після проведеного лікування відзначалося чітке зменшення болю в ділянці трійчастого нерва в більшої частини пацієнтів, які отримували препарат миртолу, порівняно з плацебо, уже через 3 дні та далі протягом 10 днів лікування (рис. 3).
Також у більшої частки пацієнтів, які отримували лікування препаратом миртол та плацебо, спостерігалося чітке зменшення частоти суб’єктивних повідомлень про спонтанний головний біль та його ступінь тяжкості протягом 10 днів лікування (рис. 4).
Крім того, було виявлене поліпшення результатів рентгенологічного обстеження в більшої частки пацієнтів, які отримували препарат миртол, порівняно з плацебо (рис. 5).
80 % пацієнтів, які отримували лікування препаратом миртол, повідомили про відсутність симптомів через 10 днів, та 20 % пацієнтів відзначили поліпшення симптомів, тоді як 40 % пацієнтів у групі плацебо повідомили про відсутність змін симптомів через 10 днів (рис. 6).
Таким чином, усі клінічні дослідження продемонстрували високу ефективність і безпеку застосування миртолу в лікуванні пацієнтів із гострими риносинуситами. При його використанні відзначалися суттєве полегшення симптомів, зниження потреби в антибіотиках та задоволеність пацієнтів стосовно поліпшення загального стану здоров’я. Це знайшло відображення в рекомендаціях EPOS-2012, 2020 та національних протоколах із ведення пацієнта з синуситом, які рекомендують включення миртолу до складу комплексної терапії при даній патології.
Висновки
- Проблема риносинуситу є однією з найактуальніших у сучасній оториноларингології. На сьогодні в Україні хворі на риносинусит становлять близько 20–40 % госпіталізованих від числа загальної кількості пацієнтів ЛОР-стаціонарів.
- При риносинуситі в результаті впливу інфекційного агента (спочатку вірусного, а потім бактеріального) і розвитку запального процесу змінюються властивості секрету та порушується мукоциліарний транспорт.
- Завдяки широкому спектру фармакологічних ефектів миртолу (муколітичний, секретолітичний, секретомоторний, антиоксидантний, протизапальний, антибактеріальний) його використання в терапії гострих та хронічних риносинуситів є патофізіологічно обґрунтованим методом, що дозволяє уникнути поліпрагмазії та істотно знизити частоту призначення антибіотиків.
- Клінічні дослідження продемонстрували високу ефективність і безпеку застосування миртолу в лікуванні пацієнтів із гострими риносинуситами. При його використанні відзначалися полегшення симптомів, зниження потреби в антибіотиках та задоволеність пацієнтів стосовно поліпшення загального стану здоров’я. Це знайшло відображення в рекомендаціях EPOS-2012, 2020 та національних протоколах із ведення пацієнта з синуситом, які рекомендують включення миртолу до складу комплексної терапії при даній патології.
Список литературы
Список літератури знаходиться в редакції

/4_u.jpg)