Вступ
Кір є висококонтагіозним захворюванням із можливим розвитком таких тяжких ускладнень, як пневмонія, отит, енцефаліти, та значною летальністю (до 0,1–1 %). Серед контингенту людей, які не вакциновані проти кору, ця інфекція вражає впродовж життя кожну людину [1]. Незважаючи на те, що імунізація проти кору триває майже 40 років, у світі реєструється понад 20 млн випадків кору щорічно [2]. Кір небезпечний як для дітей раннього віку, так і для дорослих, особливо за наявності хронічної супутньої патології, розвитком ускладнень, які можуть призводити до летальних випадків, насамперед за наявності пневмонії або ураження центральної нервової системи [3]. Виникнення спалахів та зростання захворюваності на кір в Україні підтверджують важливість вивчення причин, що призвели до даної ситуації в окремих регіонах. Випадки кору зустрічаються серед усіх верств населення, і під час епідемічного спалаху 2018 року кір був діагностований у військовослужбовців Миколаївського гарнізону.
Мета дослідження: вивчити особливості перебігу кору у військовослужбовців Миколаївського гарнізону під час спалаху в 2018 році.
Матеріали та методи
Епідеміологічні дані щодо кору в Миколаївській області отримані за запитом ДУ «Миколаївський лабораторний центр МОЗ України» [4]. Проведено ретроспективне дослідження 130 історій хвороби військовослужбовців, які пройшли стаціонарне лікування в інфекційному відділенні Миколаївського військового госпіталю впродовж епідемічного підйому в 2018 році. Систематизація матеріалу й первинна математична обробка були виконані за допомогою таблиць Microsoft Excel 2016. Статистична обробка проводилась з використанням пакета Statistica 8.0.
Результати та обговорення
Кір не реєструвався серед військовослужбовців гарнізону з 1998 року. У 2018 році зареєстровані 174 випадки кору, із них у 44 випадках хворі проліковані в амбулаторному порядку, у 130 випадках — проходили стаціонарне лікування в інфекційному відділенні Миколаївського військового госпіталю. Ми порівняли захворюваність на кір військовослужбовців частин Миколаївського гарнізону із захворюваністю цивільного населення Миколаївської області в 2017–2018 роках [4]. На рис. 1 можна побачити, що в епідсезон кору 2018 року показник захворюваності на кір серед військовослужбовців на 12,7 на 100 тис. населення нижчий від обласного. У 2017 році серед військовослужбовців кір не був зареєстрований, хоча спорадичні випадки були зафіксовані в області.
Нижчий показник захворюваності на кір серед військовослужбовців порівняно із захворюваністю населення області пов’язаний, на нашу думку, з одного боку, із проведенням протиепідемічних заходів медичною службою військових частин щодо вчасного виявлення хворих та контактних осіб з обов’язковою госпіталізацією військовослужбовців строкової служби незалежно від тяжкості захворювання. Військовослужбовці за контрактом та офіцери з легким перебігом хвороби мали можливість лікуватись амбулаторно. З іншого боку, організований уставний порядок служби унеможливлює приховувати будь-які захворювання. Крім того, інфекціоністами госпіталю заздалегідь була проведена методична робота з медичною службою частин щодо ранньої клінічної діагностики кору та відпрацювання системи вчасного оповіщення органів епідеміологічного нагляду.
Після впровадження планової вакцинації від кору в 1968 р. порівняно з довакцинальним періодом рівень захворюваності знизився, збільшились міжепідемічні періоди до 8–10 років, сезонність змістилась на весняно-літні місяці, відзначається «подорослішання» інфекції (реєстрація захворюваності серед підлітків та дорослих), збільшилась кількість зареєстрованих тяжких та середньотяжких клінічних форм [5]. На рис. 2 показано, що випадки кору серед цивільного населення були зареєстровані з самого початку 2018 року. Перший випадок кору в інфекційному відділенні Миколаївського госпіталю був діагностований у хворого з військової частини Одеського гарнізону, де вже реєструвалися випадки кору. Хворий знаходився у відрядженні. Cередня кількість хворих на кір в області в 2018 році була в 4,7 раза вищою, ніж у гарнізоні: 75,75 ± 18,10 проти 16,25 ± 8,56 (t = 2,97; р < 0,01). Епідемічний сезон кору в Миколаївському гарнізоні тривав майже півроку, хоча в Миколаївській області випадки кору реєструвались впродовж усього року. В організованих військових колективах ліквідація спалаху кору проведена в більш короткі терміни, ніж у масштабах області.
/39.jpg)
Проаналізовано 130 історій хвороби військовослужбовців, які пройшли стаціонарне лікування в інфекційному відділенні Миколаївського військового госпіталю з діагнозом «кір», із них чоловіків — 120 (92,3 %), жінок — 10 (7,7 %). За віком хворих, старших від 28 років, було 37 (28,5 %) осіб, від 18 до 27 років — 93 (71,5 %). У більшості хворих вакцинальний статус був невідомий. За даними М. Смелянської та співавт., найбільша кількість осіб із недостатньою концентрацією антитіл (менше 80 %) виявляється у вікових групах 28–37 та 18–27 років, до якої входять наші військовослужбовці [6]. Діагноз встановлювали на підставі епідеміологічних даних (контакт із хворим на кір) та характерної клінічної картини. У 4 (3,1 %) хворих був встановлений абортивний перебіг кору, у 60 (46,2 %) — легкий, у 53 (40,8 %) — середньотяжкий, у 3 (2,3 %) — тяжкий.
Для клінічної картини кору характерна наявність катарального (продромального) періоду, який маскується під симптоми гострого респіраторного захворювання. Продромальний період мав місце у 121 особи (93,08 %). Середня тривалість продромального періоду становила 3,31 ± 1,60 дня (від 1 до 9 діб). Типова форма захворювання не становила труднощів у діагностиці й була виявлена в більшості хворих (71,5 %). У клінічній картині спостерігались основні симптоми кору: кашель та нежить, кон’юнктивіт, лімфаденопатія, плями Філатова — Копліка, корова екзантема [7]. На рис. 3 показано розподіл зазначених вище симптомів серед хворих на кір.
/40.jpg)
Висипка спостерігалась у всіх хворих. У випадках середньотяжкого та тяжкого перебігу вона регресувала пігментацією та лущенням. Встановлено, що ступінь тяжкості перебігу хвороби суттєво впливає на кількість днів висипки (F = 19,53; p < 0,001). При абортивному перебігу хвороби висипка тривала 1,75 ± 0,25 дня, при легкому — 2,63 ± 0,09 дня, розташовувалась тільки на обличчі, шиї, поодинокі висипання були на грудях, плечах (табл. 1). При середньотяжкому перебігу термін тривалості висипки збільшився в середньому до 3,39 ± 0,09 дня, у тяжкохворих висипка тривала 4,25 ± 0,48 дня та мала класичний плямисто-папульозний характер зі схильністю до злиття та поетапним поширенням висипань (зверху донизу) [8].
Отже, як видно з табл. 1, з обтяженням захворювання тривалість висипки у хворих на кір вірогідно збільшувалась в 2,4 раза.
Також встановлений прямий кореляційний зв’язок тривалості висипки та тривалості гарячки (r = 0,39; p < 0,05), що відповідає класичним уявленням про клінічний перебіг кору. Плями Філатова — Копліка специфічні для кору, при інших захворюваннях не виникають, тому їх можна вважати патогномонічним симптомом захворювання. Проте за сучасного перебігу кору в дорослих зазначені плями спостерігають не завжди [9]. У хворих нашого відділення вони були виявлені майже в половини хворих (53,8 %) та реєструвались у випадках середньотяжкого та тяжкого перебігу, що суттєво перешкоджало клінічній діагностиці абортивного та легкого перебігу захворювання.
Гарячка спостерігалась у 88,5 % пацієнтів. Середній рівень максимальної температури тіла становив 38,61 ± 0,98 °С. Встановлено, що з обтяженням захворювання вірогідно збільшувалась і середня максимальна температура тіла: від 38,27 ± 0,53 °С у хворих з абортивною формою до 39,7 ± 0,18 °С у хворих із тяжким перебігом хвороби (p < 0,05), що є цілком закономірним для даного інфекційного захворювання. Гарячка тривала в середньому 3,37 ± 1,86 дня. Результати аналізу даних вказують, що тривалість гарячки була довшою в пацієнтів із більш тяжким перебігом хвороби (F = 26,34; p < 0,001) (табл. 2).
Отже, з обтяженням захворювання тривалість гарячки у хворих на кір збільшувалася в 2,5 раза. У нашому дослідженні не встановлена залежність тривалості гарячки від статі чи віку хворих, але виявлена залежність даного показника від клінічної форми кору. При типовій клінічній формі кору тривалість гарячки була вдвічі довшою, ніж при атиповій формі (3,82 ± 0,19 проти 1,92 ± 0,18; t = 9,77, р < 0,001).
На стаціонарному лікуванні хворі перебували в середньому 8,57 ± 4,49 дня. При абортивному та легкому перебігу хвороби тривалість перебування в стаціонарі становила 5,5 ± 0,5 та 6,93 ± 4,8 дня відповідно. Термін лікування захворювання середньотяжкого перебігу збільшувався в 1,7 раза (до 9,55 ± 0,47 дня; p < 0,001). Хворі з тяжким перебігом хвороби та ускладненнями перебували в стаціонарі в 3,9 раза довше (21,25 ± 1,38 дня; p < 0,001). Таким чином, у нашому дослідженні виявлена пряма залежність тривалості стаціонарного лікування від перебігу хвороби (F = 22,24; p < 0,001).
Пацієнти віком від 18 до 27 років, переважно це військовослужбовці строкової служби (75,3 %), перебували в стаціонарі в середньому 9,08 ± 0,71 дня (p < 0,05). Термін перебування в стаціонарі пацієнтів старшої вікової групи (понад 28 років; це військовослужбовці за контрактом та офіцери) був коротшим на 19,8 % (7,32 ± 0,69 дня; t = 2,01, p < 0,05). С. Крамарьов та співавт. у своїх дослідженнях серед дітей від 3 місяців до 18 років не виявили суттєвої залежності тривалості стаціонарного лікування від віку хворих [10]. У наших дослідженнях ми встановили, що термін перебування в стаціонарі був тривалішим у військовослужбовців строкової служби, що направлялись до інфекційного відділення в продромальний період або в перший день висипки. Військовослужбовці за контрактом та офіцери звертались по медичну допомогу, як правило, на другий або третій день висипки і при легкому перебігу хвороби виписувались із подальшим амбулаторним лікуванням. Нами також виявлено, що тривалість перебування у стаціонарі відрізнялась за гендерною ознакою. Чоловіки перебували на стаціонарному лікуванні у півтора раза довше, ніж жінки, — 8,82 ± 0,42 проти 5,70 ± 0,50 дня (t = 2,14; p < 0,05).
Ускладнений перебіг захворювання спостерігався у 35 хворих (27 %). На рис. 4 наведена характеристика ускладнень у хворих на кір.
У 31,4 % випадків ускладненого перебігу кору в пацієнта одночасно реєструвались 2 чи 3 ускладнення, що подовжувало термін перебування у стаціонарі. Кератокон’юнктивіт був найпоширенішим з ускладнень — 54,1 % від усіх зареєстрованих ускладнень. Проявлялись світлобоязню, зниженням зору, сльозотечою, болем в очах. У 5 (26,3 %) хворих офтальмологічні ускладнення поєднувались з іншими: у 2 хворих із пневмонію, у 2 — із гострим гепатитом, в 1 — із бронхітом. Один хворий з тяжким перебігом кору, ускладненим пневмонією, мав явища кератокон’юнктивіту та гепатиту (клінічний випадок наведено нижче). У літературі описані також випадки поєднання кору з хірургічною патологією [11].
Серед ускладнень з боку органів травлення у хворих нашого відділення були зареєстровані гострі гепатити (18,5 %), що мали нетяжкий перебіг. Прояви ураження печінки характеризувались нудотою, підвищенням рівня трансаміназ понад 2–6 норм без жовтяниці та печінкової недостатності, тривалістю від 8 до 14 діб [8, 12]. Нами був встановлений прямий зв’язок між ураженням печінки та тяжкістю перебігу хвороби (R = 0,25; p < 0,05). Крім того, у декількох хворих виявлялись симптоми діареї та реактивного панкреатиту, які тривали декілька днів, тому ми розглядали їх як прояви кору, а не ускладнення.
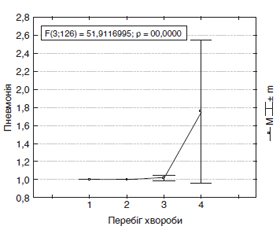
Інфекційним захворюванням, особливо вірусним, належить суттєве значення в етіології гострого міокардиту [9, 13]. Кардіологічні ускладнення були виявлені в одного військовослужбовця строкової служби із середньотяжким перебігом хвороби у вигляді гострого міокардиту з порушенням ритму та провідності за даними електрокардіографії. Пневмонії та бронхіти діагностували аускультативно, рентгенологічно та лабораторно. На рис. 5 наведено графіки розподілу середніх значень виявлених ускладнень кору залежно від тяжкості перебігу хвороби. Отже, бачимо, що із зростанням тяжкості перебігу вірогідно збільшується кількість виявлених ускладнень, таких як кератокон’юнктивіти, пневмонії, гепатити, гострий міокардит тощо.
Таким чином, у хворих на кір можуть розвиватись поодинокі ускладнення, також можливе поєднання декількох ускладнень в одного хворого, що обтяжує перебіг захворювання та подовжує термін перебування хворого у стаціонарі.
У 22 (16,9 %) хворих були такі супутні соматичні захворювання: негоспітальна пневмонія — 2 (1,5 %) пацієнти, хронічний тонзиліт — 2 (1,5 %), гострий гайморит — 3 (2,3 %), виразкова хвороба луковиці дванадцятипалої кишки — 1 (0,8 %), хронічний гастродуоденіт — 3 (2,3 %), хронічний панкреатит — 1 (0,8 %), ерозивний баланопостит — 2 (1,5 %), короста — 1 (0,8 %), гіпергідроз стоп — 1 (0,8 %), офтальмологічна патологія — 2 (1,5 %), інша патологія — 4 (3,1 %). Ми не встановили суттєвої залежності супутньої патології від віку хворих та тяжкості перебігу хвороби. Соматичні захворювання лише подовжували термін стаціонарного лікування пацієнтів, тому що потребували додаткових діагностичних процедур та схеми лікування.
Як відомо, у патогенезі кору мають місце: алергічні процеси, що дозволяють розглядати кір як інфекційно-алергічне захворювання; імуносупресія, що призводить до бактеріальних ускладнень; ушкодження судин, що порушує мікроциркуляцію в тканинах із розвитком гіпоксії. Пошкодження ендотелію судинної стінки активує гемостаз. Це, у свою чергу, активує тромбоцити, забезпечує їх взаємодію з субендотеліальними структурами, що містять колаген, призводить до утворення первинної тромбоцитарної пробки. Необоротна агрегація тромбоцитів відбувається під час вторинного гемостазу, для реалізації якого потрібен багатоетапний ферментативний процес. Він розпочинається з активації факторів згортання і завершується формуванням міцного фібринового згустка в місці пошкодження [14]. Реактивний (вторинний) тромбоцитоз відзначається у випадках, які можуть викликати гостре та транзиторне збільшення кількості тромбоцитів. Це гострі крововтрати, великі хірургічні втручання, дефіцит заліза, інфекційні захворювання, хронічні запальні захворювання, неоплазії. Збільшення кількості тромбоцитів при інфекційних та запальних захворюваннях відзначено багатьма дослідниками [15]. При запаленнях збільшується кількість прозапального інтерлейкіну, що посилює утворення гормону тромбопоетину, який регулює механізми дозрівання та викиду тромбоцитів у кровотік. Тромбоцитоз поділяється: на екстремальний (> 1000 г/л), тяжкий (> 900 г/л), помірний (> 700 — < 900 г/л), м’який (> 450 г/л). Як відомо, роль тромбоцитів не обмежується участю в гемостазі, вони також активно проявляють себе в антимікробному захисті організму, індукції запалення й відновленні тканин. Тромбоцити можуть захоплювати та нейтралізувати патогени, продукувати бактерицидні речовини, що здатні знищувати деякі види бактерій та грибів, інтегруючи міжклітинні відношення з ендотеліальними клітинами та лейкоцитами. Тромбоцити допомагають останнім здійснювати міграцію в осередок запалення. Стимульовані бактеріями чи тромбіном тромбоцити синтезують α-гранули, які містять цілий арсенал активних пептидів, таких як хемокіни, фактори росту ендотеліальних клітин та фібробластів [16].
Наведемо випадок тяжкого перебігу кору, ускладненого двобічною полісегментарною пневмонією, гепатитом, кератокон’юнктивітом, анемією, реактивним тяжким тромбоцитозом. Військовослужбовець строкової служби, 26 років, надійшов до інфекційного відділення Миколаївського військового госпіталю на 5-ту добу захворювання та на 1-шу добу висипки зі скаргами на біль у горлі при ковтанні, закладеність носа, продуктивний кашель, загальну слабкість. До госпіталізації отримував жарознижуючі та муколітичні засоби. Діагноз кору типової форми в стаціонарі був встановлений на підставі клінічної картини: плямисто-папульозна, місцями зливна висипка з етапністю поширення висипань; виражені катаральні зміни слизової ротоглотки з енантемою, плямами Філатова — Копліка; катаральний кон’юнктивіт; інтоксикаційний синдром (астенізація, зниження апетиту). При надходженні рівень гемоглобіну 162 г/л, еритроцитів 5,4 т/л, лейкоцитів 6,8 г/л, тромбоцитів 290 г/л, ШОЕ 23 мм/год, лейкоцитарна формула не змінена. Призначена парентеральна дезінтоксикаційна терапія 500 мл/добу (сольові розчини), протизапальна, антигістамінна, жарознижуюча, мукобронхолітики, місцеві антисептики. На 2-гу добу лікування у зв’язку з появою рівномірного ослаблення везикулярного дихання в легенях додатково призначений цефтріаксон у дозі 2 г/добу. На 3-тю добу стаціонарного лікування (8-ма доба захворювання) стан хворого погіршився внаслідок посилення інтоксикаційного синдрому (збільшилась астенізація, зник апетит, з’явилась нудота, зберігався фебрилітет), появи геморагічного синдрому (елементи висипки місцями набули геморагічного характеру). З’явилась задишка та дрібнопухирцеві хрипи в нижніх відділах легень на фоні послабленого дихання, знизились показники сатурації до 90 %. На рентгенограмі ОГК діагностована двобічна полісегментарна пневмонія: у верхній, середній, нижній частках правої легені та нижній частці лівої легені на фоні посиленого легеневого рисунка визначається зниження прозорості легеневої тканини за рахунок перисудинної, перичасточкової, перибронхіальної інфільтрації. У крові з’явився лейкоцитоз (10 г/л), підвищення ШОЕ до 30 мм/год, підвищення рівня трансаміназ в 2,5 раза. Показники ЕКГ у нормі. До лікування додані левофлоксацин, пробіотики, гепатопротектори, аскорутин, інгаляції кисню та декасану. Загальний термін комбінованої антибактеріальної терапії становив 7 діб. Уже на 3-тю добу комбінованої антибактеріальної терапії нормалізувалась температура тіла, зникла задишка, зберігались прояви астенізації, малопродуктивний кашель та дрібнопухирцеві хрипи в нижніх відділах лівої легені. На 6-ту добу антибактеріальної терапії (8-ма доба стаціонарного лікування) відзначалися стійка нормалізація температури, поліпшення самопочуття та загального стану, зникнення катаральних змін у ротоглотці, регресування висипки (пігментація та лущення) та зменшення хрипів у нижній частці лівої легені; в аналізі крові реєструється лейкоцитоз (18,7 г/л), нейтрофільоз (80 %), лімфопенія (9 %), тромбоцитоз (902 г/л), підвищення ШОЕ (40 мм/год), ознаки анемії (гемоглобін 109 г/л), зберігається цитолітичний синдром. Із метою виключення мієлопроліферативного синдрому хворий консультований гематологом, діагноз: реактивний тромбоцитоз. Залізодефіцитна анемія легкого ступеня.
До лікування доданий препарат заліза. У динаміці хворий був виписаний з клінічним одужанням, нормалізацією показників лейкоцитів, трансаміназ, рівнем тромбоцитів 667 г/л, гемоглобіну 102 г/л на відновлювальне лікування. Рівень тромбоцитів нормалізувався через 1 місяць. У хворого мали місце кілька факторів, які сприяли розвитку тромбоцитозу: масивне запалення, ураження судин, анемія, геморагічний синдром.
Таким чином, при тяжкому чи середньотяжкому перебігу кору вважаємо доцільним, крім заходів щодо ранньої клінічної та лабораторної діагностики ускладнень, у загальному аналізі крові обов’язково визначати рівень тромбоцитів для раннього запобігання фатальним тромбозам та проводити диференціальну діагностику з мієлопроліферативними захворюваннями.
Отже, клінічні випадки кору у військовослужбовців Миколаївського гарнізону під час спалаху в 2018 року мали закономірності й особливості перебігу, що окреслені в нашому дослідженні.
Висновки
1. Показник захворюваності на кір військовослужбовців у 2018 році становив 84,26 на 100 тис. населення, що на 12,7 нижче від обласного. Середня кількість хворих на кір у гарнізоні була в 4,7 раза нижчою, ніж в області. Швидка ліквідація спалаху кору в частинах гарнізону була досягнута внаслідок злагодженої роботи всіх ланок військової медицини (рання діагностика та ізоляція, своєчасне лікування та проведення вакцинації контактним особам за епідемічними показниками) і відносної ізоляції військових частин від цивільного населення.
2. Особливості перебігу кору у військовослужбовців Миколаївського гарнізону під час спалаху в 2018 році були такими: з обтяженням захворювання вірогідно збільшувалися тривалість висипки та середня максимальна температура тіла; при типовій клінічній формі кору тривалість гарячки була вдвічі довшою, ніж при атиповій формі; плями Філатова — Копліка були виявлені лише в половини хворих (53,8 %), що суттєво перешкоджало клінічній діагностиці при абортивному та легкому перебігу кору; у хворих, які мали середньотяжкий перебіг захворювання, термін лікування збільшувався в 1,7 раза, у хворих, які мали тяжкий перебіг, — у 3,9 раза; пацієнти віком від 18 до 27 років перебували в стаціонарі вірогідно довше, ніж пацієнти віком понад 28 років; у чоловіків тривалість перебування в стаціонарі була у півтора раза довшою, ніж у жінок; зі зростанням тяжкості перебігу хвороби вірогідно збільшувалась кількість виявлених ускладнень.
3. Незважаючи на своєчасність лікувально-профілактичних заходів, повністю уникнути ускладнень при середньотяжкому або тяжкому перебігу кору неможливо. Супутня патологія обтяжує перебіг кору та подовжує термін лікування.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
/40.jpg)
/41.jpg)

/39.jpg)
/40_2.jpg)
/42.jpg)