Международный эндокринологический журнал Том 15, №2, 2019
Вернуться к номеру
Вплив терапії метформіном на рівень вітаміну D у хворих на цукровий діабет 2-го типу
Авторы: Маслій К.О.
Український науково-практичний центр ендокринної хірургії, трансплантації ендокринних органів і тканин МОЗ України, м. Київ, Україна
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
Актуальність. Дослідження останніх років продемонстрували, що хворі на цукровий діабет (ЦД) часто мають захворювання скелета, зокрема зниження мінеральної щільності кісткової тканини, остеопороз. Окрім самого захворювання у збільшення ризику переломів за ЦД суттєвий вклад може вносити і характер цукрознижувальної терапії. Метою дослідження була оцінка впливу цукрознижувального препарату метформін на рівень вітаміну D в сироватці у хворих на ЦД 2-го типу. Матеріали та методи. Під спостереженням перебувало 47 пацієнтів. Основну групу (n = 25) сформували пацієнти, які страждали від ЦД 2-го типу та отримували лікування цукрознижувальним препаратом метформін. Контрольну групу становили практично здорові особи (n = 22). З дослідження виключили пацієнтiв з патологією прищитоподібних залоз, порушенням функції щитоподібної залози, патологією нирок, а також тих, хто приймав препарати вітаміну D або кальцію. Проводилося визначення рівня 25-гідроксивітаміну D (25(OH)D), паратгормону, кальцію іонізованого, глікованого гемоглобіну (HbA1c). Результати. Вік пацієнтів становив від 42 до 69 років (середній вік 58,0 ± 17,5 року). Дослідження рівня 25(OH)D у сироватці показало, що у більшості пацієнтів він виявився низьким. Середній рівень 25(OH)D в обстежених основної групи становив 18,37 ± 7,62 нг/мл (5,89–32,8 нг/мл). Дослідження продемонструвало більш високу поширеність дефіциту вітаміну D серед пацієнтів з ЦД 2-го типу (66,7 %), які отримували метформін, ніж у групі контролю (7,69 %). Визначено, що більш низькі рівні вітаміну D мали пацієнти з гіршими показниками глікемічного контролю ЦД 2-го типу (HbA1c > 7 %) (25(OH)D 15,03 ± 7,60 нг/мл та 22,75 ± 7,62 нг/мл відповідно). Висновки. Дослідження продемонструвало більш високу поширеність дефіциту вітаміну D серед пацієнтів з ЦД 2-го типу (66,7 %), які отримували метформін, ніж у групі контролю (7,69 %). Встановлено вірогідний зворотний зв’язок між підвищеним рівнем HbA1с та зниженням вмісту 25(OH)D. Рівень 25(OH)D виявився вірогідно нижчим в основній групі пацієнтів, які отримували терапію метформіном, порівняно з особами контрольної групи.
Актуальность. Исследования последних лет продемонстрировали, что больные сахарным диабетом (СД) часто имеют заболевания скелета, в частности снижение минеральной плотности костной ткани, остеопороз. Кроме самого заболевания в увеличение риска переломов при СД существенный вклад может вносить и характер сахароснижающей терапии. Целью исследования была оценка влияния сахароснижающего препарата метформин на уровень витамина D в сыворотке у больных СД 2-го типа. Материалы и методы. Под наблюдением находилось 47 пациентов. Основную группу (n = 25) сформировали пациенты, страдающие СД 2-го типа и получающие лечение сахароснижающим препаратом метформин. Контрольную группу составили практически здоровые лица (n = 22). Из исследования исключили пациентов с патологией паращитовидных желез, нарушением функции щитовидной железы, патологией почек, а также принимавших препараты витамина D или кальция. Проводилось определение уровня 25-гидроксивитамина D (25(OH)D), паратгормона, кальция ионизированного, гликированного гемоглобина (HbA1c). Результаты. Было обследовано 47 пациентов в возрасте от 42 до 69 лет (средний возраст 58,0 ± 17,5 года). Исследование уровня 25(OH)D в сыворотке показало, что у большинства пациентов он оказался низким. Средний уровень 25(OH)D у обследованных основной группы составил 18,37 ± 7,62 нг/мл (5,89–32,8). Исследование продемонстрировало более высокую распространенность дефицита витамина D у пациентов с СД 2-го типа (66,7 %), получавших метформин, чем в группе контроля (7,69 %). Определено, что более низкие уровни витамина D имели пациенты с худшими показателями гликемического контроля СД 2-го типа (HbA1c > 7 %) (25(OH)D 15,03 ± 7,60 нг/мл и 22,75 ± 7,62 нг/мл соответственно). Выводы. Исследование продемонстрировало более высокую распространенность дефицита витамина D у пациентов с СД 2-го типа (66,7 %), получавших метформин, чем в группе контроля (7,69 %). Установлена достоверная обратная связь между повышенным уровнем HbA1с и снижением содержания 25(OH)D. Уровень 25(OH)D оказался достоверно ниже в основной группе пациентов, получавших терапию метформином, по сравнению с лицами контрольной группы.
Background. Recent studies have shown that patients with diabetes mellitus (DM) often have skeletal disorders, in particular, reduced bone mineral density, osteoporosis. Apart from the disease itself, the nature of hypoglycemic therapy can make a significant contribution to increasing the risk of diabetes mellitus. The aim of the study was to evaluate the effect of metformin on the serum vitamin D level in patients with type 2 DM. Materials and methods. There were 47 patients under observation. The main group (n = 25) included patients who suffered from type 2 DM and received treatment with metformin, a hypoglycemic drug. The control group consisted of apparently healthy persons (n = 22). The study excludes patients with pathology of parathyroid glands, thyroid function disorders, kidney disease, and those taking vitamin D or calcium. Levels of 25-hydroxyvitamin D (25(OH)D), parathormone, ionized calcium, glycated hemoglobin (HbA1c) were evaluated. Results. Forty-seven patients aged 42 to 69 years (average age 58.0 ± 17.5 years) were examined. A study of serum 25(OH)D level showed that in most patients it was low. The average level of 25(OH)D in the main group was 18.37 ± 7.62 ng/ml (5.89–32.8 ng/ml). The study showed a higher prevalence of vitamin D deficiency among patients with type 2 DM (66.7 %) receiving metformin than in the control group (7.69 %). It was found that vitamin D levels were lower in patients with poorer glycemic control of type 2 DM (HbA1c > 7 %) — 15.03 ± 7.60 ng/ml and 22.75 ± 7.62 ng/ml, respectively. Conclusions. The study showed a higher prevalence of vitamin D deficiency among patients with type 2 DM (66.7 %) receiving metformin than in the control group (7.69 %). A reliable inverse correlation was found between the elevated HbA1c level and reduced 25(OH)D content. The level of 25(OH)D was significantly lower in the main group of patients receiving metformin therapy compared to the control group.
цукровий діабет 2-го типу; метформін; вітамін D
сахарный диабет 2-го типа; витамин D; метформин
type 2 diabetes mellitus; vitamin D; metformin
Вступ
Дослідження останніх років продемонстрували, що хворі на цукровий діабет (ЦД) часто мають захворювання скелета, зокрема зниження мінеральної щільності кісткової тканини (МЩКТ), остеопороз [1]. За даними Міжнародної діабетичної федерації, на цукровий діабет хворіють щонайменше 415 млн людей у світі, і дана кількість прогностично зросте до 642 млн у 2040 році [2].
Щорічно в світі остеопороз призводить до більш ніж 8,9 млн переломів [3]. Зростаюча кількість епідеміологічних досліджень свідчить, що ЦД та ризик падінь і переломів є поширеними серед осіб старшого віку та періоду постменопаузи [4].
Зміни структури кістки у хворих на ЦД можуть бути наслідком як прямого дефіциту інсуліну чи інсулінорезистентності, так і негативного ефекту гіперглікемії, глікування білкового матриксу кісткової тканини, адипоцитокінового дисбалансу, збільшення концентрації прозапальних цитокінів [5].
Окрім самого захворювання у збільшення ризику переломів за ЦД суттєвий вклад може вносити і характер цукрознижувальної терапії. Сучасні схеми медикаментозного лікування пацієнтів з ЦД 2-го типу використовують різноманітні препарати, деякі з них мають певний вплив на властивості кісткової тканини, і ці ефекти мають бути враховані при виборі тактики лікування хворих з ЦД 2-го типу, особливо з високим ризиком остеопорозу. Проте дослідження про зв’язок між препаратами для лікування ЦД та їх впливом на стан кісткової тканини мають суперечливі результати [6–8].
Препаратом першої лінії в лікуванні ЦД 2-го типу є метформін — пероральний антидіабетичний препарат, що належить до класу бігуанідів і використовується як препарат першої лінії. Метформін діє як сенсибілізатор до інсуліну внаслідок непрямої активації шляхів АМФ-активованої протеїнкінази (АМФК) в різних тканинах. В печінці він гальмує глюконеогенез та синтез жирних кислот, стимулює поглинання глюкози і окислення жирних кислот [9]. У скелетних м’язах активація AMФK посилює окислення жирних кислот і поглинання глюкози. Аналогічно в жировій тканині метформін знижує розпад ліпідів і стимулює окислення жирних кислот [10]. Результати досліджень впливу метформіну на стан кісток у хворих на ЦД неоднозначні. Одні дослідження свідчать, що лікування метформіном пацієнтів з ЦД 2-го типу може бути асоційовано зі зниженням ризику переломів [11], інші демонструють відсутність остеогенного чи антиостеогенного впливу [12].
Декілька досліджень останніми роками виявили додаткові переваги метформіну, такі як зниження ризику перелому і поліпшення якості кісток серед хворих на ЦД. У дослідженні ADOPT автори оцінили дані 1605 учасників (689 жінок і 916 чоловіків), які отримували розіглітазон, глібенкламід і метформін протягом 12 місяців. Результати показали, що жінки, які отримували метформін, мали значно нижчі рівні показників маркерів резорбції, але при цьому не виявлено вірогідної різниці у чоловіків. У той же час маркери формування кісткової тканини були знижені в групі і чоловіків, і жінок, які отримували метформін. Зниження сироваткового паратгормону (ПГ) і збільшення рівня 25-гідроксивітаміну D (25(ОН)D) також були асоційовані з терапією метформіном [13]. Окрім того, за період 12-тижневого лікування метформіном у постменопаузних жінок (n = 20) з ЦД 2-го типу не виявлено вірогідної зміни маркерів кісткової резорбції, лужної фосфатази, остеокальцину та дезоксипіридоноліну сечі [14].
Дослідження, що вивчало ефективність та безпеку ліків у пацієнтів з ЦД 2-го типу, охоплювало дві групи пацієнтів, які отримували метформін та комбіноване лікування метформін/розіглітазон протягом 80 тижнів. Було виявлено, що при комбінованій терапії знижувалась МЩКТ у поперековому відділі хребта та стегнових кісток порівняно з монотерапією метформіном [15]. Дослідження «випадок — контроль», проведене в Данії, вивчало переломи різних локалізацій (n = 124 655) порівняно з групою контролю, співставною за віком і статтю (n = 373 962). Результати демонструють, що терапія метформіном вірогідно знижувала ризик переломів незалежно від локалізації [16].
На відміну від цього результати декількох клінічних досліджень показали відсутність кореляції між прийомом метформіну та зниженням ризику переломів [17].
В даний час практично відсутні роботи, які досліджували б вплив метформіну на рівень вітаміну D в популяції пацієнтів з ЦД. Е. Kos та співавт. вивчали вплив метформіну одночасно на рівні 25(OH)D та вітаміну В12 в крові у пацієнтів з ЦД 2-го типу і дефіцитом вітаміну D. Учені зробили висновок, що лікування дефіциту вітаміну D та час, за який досягався його нормальний рівень в крові, не мали негативного впливу у разі застосування метформіну. Проте пригнічуючий ефект метформіну на рівень 25(OH)D міг бути замаскований терапією препаратом вітаміну D і знівелювати різницю значень між основною і контрольною групою. В цілому дослідження продемонструвало більш високу поширеність дефіциту вітаміну В12 серед пацієнтів, які отримували метформін, та не виявило негативного впливу лікування на дефіцит вітаміну D, що може свідчити на користь гіпотези, що механізм виникнення метформінзалежного дефіциту вітаміну В12 не пояснюється лише мальабсорбцією. Ця знахідка є важливою для літніх пацієнтів, які отримують метформін та мають ЦД 2-го типу в поєднанні з остеопорозом та дефіцитом вітаміну D, оскільки метформін не матиме негативного впливу на лікування вказаних коморбідних станів [18].
Метою дослідження була оцінка впливу цукро–знижувального препарату метформін на рівень вітаміну D в сироватці у хворих на цукровий діабет 2-го типу.
Матеріали та методи
Під спостереженням перебувало 47 осіб. Основну групу сформували хворі на ЦД 2-го типу віком від 42 до 69 років (середній вік 58,0 ± 17,5 року), які отримували лікування цукрознижувальним препаратом метформін (n = 25, серед них 15 жінок і 10 чоловіків). Контрольну групу становили практично здорові особи (n = 22) віком від 46 до 64 років (13 жінок і 9 чоловіків). До групи дослідження не входили хворі з патологією прищитоподібних залоз, порушенням функції щитоподібної залози, патологією нирок (зниження швидкості клубочкової фільтрації < 60 мл/хв), а також ті, які приймали препарати кальцію та вітаміну D.
Визначення рівня 25(ОН)D та ПГ проводили електрохемілюмінесцентним методом на апараті Cobas e 411 (Roche Diagnostics GmbH, Японія). Нормальним вважали рівень 25(OH)D в сироватці крові понад 30 нг/мл, недостатність реєстрували у разі його показників в межах 20–30 нг/мл, дефіцит — нижче 20 нг/мл. Рівень іонізованого кальцію в сироватці крові визначали іоноселективним методом на апараті Easylyte Calcium (Medica Corporation, США), рівень глікованого гемоглобіну (HbA1с) визначали методом рідинної хроматографії високого тиску на аналізаторі D-10 (BIO-RAD, США).
Аналіз даних проводили за допомогою статистичних пакетів Exсel for Windows. Описова статистика включала визначення середнього арифметичного значення та його стандартного відхилення (М ± SD). Для порівняння даних вибірок використовували непараметричний t-критерій Стьюдента, різницю параметрів вважали статистично вірогідною за умови р < 0,05.
Результати
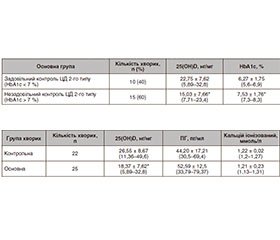
Дослідження рівня 25(OH)D у сироватці показало, що у більшості пацієнтів він виявився низьким і перебував у межах показників, що відповідають недостатності або дефіциту вітаміну D. Середній рівень 25(OH)D в обстежених основної групи становив 18,37 ± 7,62 (5,89–32,8) нг/мл, з них лише 6,6 % осіб мали достатнє забезпечення вітаміном D, у 26,7 % осіб цієї групи рівень 25(OH)D був недостатнім, а у 66,7 % спостерігався дефіцит вітаміну D.
При цьому задовільний глікемічний контроль (HbA1c < 7 %) мали 40 % хворих на ЦД 2-го типу. Детальна характеристика групи наведена в табл. 1.
Наведені результати демонструють, що більш низькі рівні вітаміну D спостерігались при незадовільному глікемічному контролі компенсації ЦД 2-го типу. Встановлено вірогідний зворотний зв’язок між підвищенням рівня HbA1с та зниженням вмісту 25(OH)D.
У контрольній групі виявлено лише 7,69 % осіб з дефіцитом 25(OH)D, у 76,9 % осіб цієї групи спостерігалась недостатність 25(OH)D, а 15,41 % осіб відповідно мали достатній рівень забезпечення.
Низькі рівні вітаміну D в осіб контрольної групи за відсутності такого фактора ризику, як ЦД, ймовірно, пов’язані з аліментарним фактором та зниженою інсоляцією, характерною для зимової пори року, коли проводилось дослідження.
При порівнянні досліджуваних груп рівень 25(OH)D виявився вірогідно нижчим в основній групі пацієнтів, які отримували терапію метформіном (табл. 2).
Обговорення
На думку дослідників [6, 8], низький рівень вітаміну D у сироватці крові пацієнтів, які страждають від ЦД 2-го типу, може бути прогностичним показником подальших макросудинних уражень, хоча зв’язок дефіциту вітаміну D із капілярними ураженнями значно слабший. Макросудинна асоціація може належати до ефектів вітаміну D на артеріальний тиск, активність ренін-ангіотензин-альдостеронової системи, ендотеліальну функцію, судинний фактор ендотеліального росту чи хронічне запалення. Відомо, що основою профілактики виникнення і прогресування ускладнень ЦД є жорсткий конт–роль глікемії.
Поряд із відомою роллю вітаміну D в гомеостазі кальцію і кісткового метаболізму деякі дослідження виявили зв’язок між дефіцитом вітаміну D і метаболічними порушеннями, у тому числі абдомінальним ожирінням, інсулінорезистентністю, дисліпідемією і артеріальною гіпертензією із значним ризиком розвитку серцево-судинних захворювань та ЦД 2-го типу [9].
Потенційні механізми дії вітаміну D на метаболізм глюкози крові у пацієнтів, які страждають від ЦД 2-го типу, полягають у стимуляції функції бета-клітин підшлункової залози за рахунок наявності специфічних рецепторів вітаміну D на цих клітинах. Пряма дія вітаміну D на секрецію інсуліну характеризується експресією ферменту 1-α-гідроксилази на бета-клітинах підшлункової залози, порушенням секреції інсуліну у мишей, позбавлених функціональних рецепторів до вітаміну D, наявністю реакції в промоторі гена інсуліну людини на вітамін D. При цьому дефіцит вітаміну D погіршує глюкозозалежну секрецію інсуліну бета-клітинами підшлункової залози щурів in vitro та in vivo; добавки з вітаміном D відновлюють секрецію інсуліну у тварин. Непряма дія вітаміну D на секрецію інсуліну полягає у тому, що вітамін D сприяє нормалізації рівня позаклітинного кальцію, забезпечує нормальний потік кальцію через клітинні мембрани і адекватність накопичення іонізованого кальцію, регулює потік кальцію та іонізованого кальцію в бета-клітини.
Висновки
1. Дослідження продемонструвало більш високу поширеність дефіциту вітаміну D серед пацієнтів з ЦД 2-го типу (66,7 %), які отримували метформін, ніж у групі контролю (7,69 %).
2. Встановлено вірогідний зворотний зв’язок між підвищеним рівнем HbA1с та зниженням вмісту 25(OH)D.
3. Рівень 25(OH)D виявився вірогідно нижчим в основній групі пацієнтів, які отримували терапію метформіном, порівняно з особами контрольної групи.
Конфлікт інтересів. Автор заявляє про відсутність конфлікту інтересів при підготовці даної статті.
- Kurra S, Siris E. Diabetes and bone health: the relationship between diabetes and osteoporosis-associated fractures. Diabetes Metab Res Rev. 2011 Jul;27(5):430-5. doi: 10.1002/dmrr.1197.
- International Diabetes Federation. IDF Diabetes Atlas, 8th ed. Brussels, Belgium: International Diabetes Federation; 2017.
- Kyryliuk ML, Shchekaturova LV, Atanova YaO. Bone mineral density in women in postmenopausal period with type 2 diabetes mellitus. Clinical Endocrinology and Endocrine Surgery. 2017;(1):63-70. (in Ukrainian).
- Pankiv V, Pankiv I. Association of vitamin D status with body mass index in adolescents in Ukraine. Rom J Diabetes Nutr Metab Dis. 25(4):377-381. doi: 10.2478/rjdnmd-2018-0045.
- Hernlund E, Svedbom A, Ivergård M, et al. Osteoporosis in the European Union: medical management, epidemiology and economic burden. A report prepared in collaboration with the International Osteoporosis Foundation (IOF) and the European Federation of Pharmaceutical Industry Associations (EFPIA). Arch Osteoporos. 2013;8:136. doi: 10.1007/s11657-013-0136-1.
- Napoli N, Strotmeyer ES, Ensrud KE, et al. Fracture risk in diabetic elderly men: the MrOS study. Diabetologia. 2014 Oct;57(10):2057-65. doi: 10.1007/s00125-014-3289-6.
- Oei L, Zillikens MC, Dehghan A, et al. High bone mineral density and fracture risk in type 2 diabetes as skeletal complications of inadequate glucose control the Rotterdam Study. Diabetes Care. 2013 Jun;36(6):1619-28. doi: 10.2337/dc12-1188.
- Patsch JM, Kiefer FW, Varga P, et al. Increased bone resorption and impaired bone microarchitecture in short-term and extended high-fat dietinduced obesity. Metabolism. 2011 Feb;60(2):243-9. doi: 10.1016/j.metabol.2009.11.023.
- Bolinder J, Ljunggren O, Johansson L, et al. Dapagliflozin maintains glycaemic control while reducing weight and body fat mass over 2 years in patients with type 2 diabetes mellitus inadequately controlled on metformin. Diabetes Obes Metab. 2014 Feb;16(2):159-69. doi: 10.1111/dom.12189.
- Ruderman NB, Carling D, Prentki M, Cacicedo JM. AMPK, insulin resistance, and the metabolic syndrome. J Clin Invest. 2013 Jul;123(7):2764-72. doi: 10.1172/JCI67227.
- Vestergaard P, Rejnmark L, Mosekilde L. Relative fracture risk in patients with diabetes mellitus, and the impact of insulin and oral antidiabetic medication on relative fracture risk. Diabetologia. 2005 Jul;48(7):1292-9. doi: 10.1007/s00125-005-1786-3.
- Hegazy SK. Evaluation of the anti-osteoporotic effects of metformin and sitagliptin in postmenopausal diabetic women. J Bone Miner Metab. 2015 Mar;33(2):207-12. doi: 10.1007/s00774-014-0581-y.
- Zinman B, Haffner SM, Herman WH, et al. Effect of rosiglitazone, metformin, and glyburide on bone biomarkers in patients with type 2 diabetes. J Clin Endocrinol Metab. 2010 Jan;95(1):134-42. doi: 10.1210/jc.2009-0572.
- Borges J, Bilezikian J, Jones-Leone A, et al. A randomized, parallel group, double-blind, multicentre study comparing the efficacy and safety of Avandamet (rosiglitazone/metformin) and metformin on long-term glycaemic control and bone mineral density after 80 weeks of treatment in drug-naïve type 2 diabetes mellitus patients. Diabetes Obes Metab. 2011 Nov;13(11):1036-46. doi: 10.1111/j.1463-1326.2011.01461.x.
- Kanazawa I, Yamaguchi T, Yano S, Yamauchi M, Sugimoto T. Metformin enhances the differentiation and mineralization of osteoblastic MC3T3-E1 cells via AMP kinase activation as well as eNOS and BMP-2 expression. Biochem Biophys Res Commun. 2008 Oct 24;375(3):414-9. doi: 10.1016/j.bbrc.2008.08.034.
- Hegazy SK. Evaluation of the anti-osteoporotic effects of metformin and sitagliptin in postmenopausal diabetic women. J Bone Miner Metab. 2015 Mar;33(2):207-12. doi: 10.1007/s00774-014-0581-y.
- Out M, Top WMC, Lehert P, Schalkwijk CA, Stehouwer CDA, Kooy A. Long-term treatment with metformin in type 2 diabetes and vitamin D levels: A post-hoc analysis of a randomized placebo-controlled trial. Diabetes Obes Metab. 2018;20(8):1951-1956. doi: 10.1111/dom.13327.
- Kos E, Liszek MJ, Emanuele MA, Durazo-Arvizu R, Camacho P. Effect of metformin therapy on vitamin D and vitamin B12 levels in patients with type 2 diabetes mellitus. Endocr Pract. 2012;18(2):179-84. doi: 10.4158/EP11009.OR.
- Yefimov AS, Mikhalchuk LM. Vitamin D Deficiency and Vascular Lesions in Diabetes Mellitus Type 2. Mìžnarodnij endokrinologìčnij žurnal. 2013;(53):10-14. (in Ukrainian).

/135-1.jpg)