Актуальність
Ентеровірусні інфекції — це група захворювань, що викликаються різноманітними серотипами ентеровірусів і характеризуються поліморфізмом клінічних проявів із залученням у патологічний процес нервової системи, шкіри, м’язів, внутрішніх органів; високою контагіозністю та мають виражену сезонність [1]. У країнах із помірним кліматом ентеровірусні інфекції мають яскраво виражену сезонність, а саме: найбільша кількість хворих припадає на літні та осінні місяці. В тропічних країнах ентеровіруси циркулюють серед населення цілий рік. Саме клінічний поліморфізм ентеровірусної інфекції, поширеність безманіфестних форм, що становлять до 75 % серед усіх випадків захворювання та висока контагіозність дають можливість зарахувати це захворювання до групи «високого ризику» [2]. У даний час відомо понад 100 серотипів вірусу, кожен з яких може обумовити поліорганність уражень і здатний до реверсії при численних пасажах через макроорганізм, через що збільшується вірулентність збудника. Так, у минулому столітті ентеровіруси спричинювали пандемії полірадикулоневритів із синдромом Гієна — Барре, геморагічного кон’юнктивіту та синдрому «рука — нога — рот» (hand-foot-and-mouth disease, HFMD) [3]. Убіквітарна циркуляція ентеровірусів серед населення обумовлена насамперед високою сприйнятливістю людей до інфікування, можливістю довготривалого вірусоносійства за відсутності клінічних проявів, спроможністю вірусів довготривало зберігатись у навколишньому середовищі. Кожні 3–4 роки спостерігаються епідемічні спалахи, викликані різними серотипами вірусів. Щорічні зміни серотипів у кожному географічному регіоні непередбачувані. Було висловлено припущення, що накопичення «критичної маси» сприйнятливих маленьких дітей може виявитися необхідним для підтримки епідемічного процесу [4, 5]. Частота вірусоносійства у здорових дітей залежить від віку: чим менша дитина, тим частіше вона є носієм. Людина є єдиним резервуаром збудників. Основний механізм передачі ентеровірусів — фекально-оральний, також імовірні повітряно-крапельний і вертикальний. У перші дні інфікування вірус у великій кількості виділяється зі слизових оболонок ротоглотки, виявляється у крові, сечі, випорожненнях за декілька діб до появи клінічної картини. Виділення з фекаліями може тривати від тижня до 2 місяців. Тривалість виділення вірусу залежить від штаму вірусу та імунного статусу макроорганізму [6, 7].
Згідно з Міжнародною класифікацією хвороб 10-го перегляду, виділяють такі клінічні форми:
А85.0 (G05.1) Ентеровірусний енцефаліт, мієліт та енцефаломієліт;
А87.0 (G02.0) Ентеровірусні менінгіти, що спричинені вірусом Коксакі/ЕСНО;
А88.0 Ентеровірусна екзантематозна гарячка (Бостонська екзантема);
В08.4 Ентеровірусний везикулярний стоматит з екзантемою (HFMD);
В08.5 Ентеровірусний везикулярний фарингіт (герп–ангіна);
В30.3 (Н13.1) Гострий епідемічний геморагічний кон’юнктивіт (ентеровірусний);
В33.0 Епідемічна міалгія (плевродинія, хвороба Борнхольма);
В34.1 Ентеровірусна інфекція, неуточнена;
В97.1 Ентеровірус як причина хвороб, класифікованих в інших рубриках.
Офіційна реєстрація ентеровірусної інфекції в нашій країні не ведеться, але на підставі регіональної реєстрації хворих, які надходили до лікарень м. Дніпра, необхідно зазначити, що останні чотири роки спостерігається збільшення захворюваності на дану інфекцію серед населення Дніпропетровської області, особливо дітей. У Дніпропетровській області найчастіше реєструються дві клінічні форми: ентеровірусні менінгіти та ентеровірусні везикулярні стоматити з екзантемою (HFMD).
Ентеровірусний (асептичний) менінгіт — основна клінічна форма ентеровірусної інфекції, що характеризується високою контагіозністю (до 90 %). Для нього характерний гострий початок, підвищення температури тіла до 38–39 °С. З’являється різкий головний біль, блювання, іноді порушення свідомості, судоми, визначаються позитивні менінгеальні симптоми. Лихоманка та менінгеальні симптоми зазвичай зберігаються впродовж 3–7 днів, можлива двохвильова температурна крива. Діагноз підтверджується при дослідженні цереброспінальної рідини. Ліквор витікає під тиском, прозорий або трохи опалесціює. Характерний цитоз до 100–500 клітин в 1 мкл. У перші дні хвороби цитоз може бути нейтрофільним, у подальшому — лімфоцитарним, кількість білка нормальна або підвищена. Вміст цукру і хлоридів у межах норми. Санація ліквору зазвичай відбувається до кінця 3-го тижня [7, 8].
Ентеровірусний везикулярний стоматит з екзантемою — захворювання, що має перебіг з ураженням шкіри кистей і стоп, слизової оболонки порожнини рота. У вітчизняній медичній практиці до можливості верифікації етіології воно називалось «ящуроподібний синдром» [1]. Це захворювання характеризується помірно вираженою інтоксикацією з підвищенням температури тіла та одночасною появою на пальцях кистей і стоп висипань — плям, папул і везикул діаметром 1–3–5 мм, що оточені гіперемією. Елементи розташовуються у міжфалангових згинах, як на долонній, так і на тильній сторонах кистей. Подібне розташування елементів і на стопах. Можливі везикулярні висипання на слизовій оболонці рота (частіше на слизовій оболонці щік і піднебінні), що швидко перетворюються в невеликі ерозії (герпангіна). Везикулярні висипання часто розташовуються на шкірі носогубного трикутника. Також можливе проксимальне відшарування нігтьової пластини від нігтьового ложа [9, 10]. Слід відзначити, що описана форма може комбінуватися з більш тяжкими ураженнями головного мозку та серця [11].
Мета роботи: дослідження клініко-епідеміологічних особливостей ентеровірусної інфекції у дітей та ознак ураження серця при цій хворобі у Дніпропетровському регіоні.
Матеріали та методи
Протягом 2016 року під нашим спостереженням перебувало 50 дітей віком від 3 до 17 років із діагнозом «ентеровірусна інфекція». Вікова медіана — 7,8 року. Гендерний склад: 23 (46 %) хлопчики та 27 (54 %) дівчаток. Клінічні форми ентеровірусної інфекції діагностовано на підставі типових клінічних та епідеміологічних даних, результатів загальноприйнятих лабораторних досліджень, а також вірусологічних досліджень: за методом полімеразної ланцюгової реакції (ПЛР) визначали вміст нуклеїнової кислоти у лікворі. Також у план рутинного обстеження дітей ми включили додаткове проведення електрокардіографії (ЕКГ) та дослідження сироваткової креатинфосфокінази-МВ (КФК-МВ). Отже було обстежено 27 дітей.
Результати та обговорення
Спостерігалась характерна для країн із помірним кліматом літньо-осіння сезонність ентеровірусної інфекції з переважним високим показником захворюваності у липні — жовтні — 39 (78 %) осіб (рис. 1).
Епідеміологічний анамнез показав, що 28 (56 %) дітей перебували на відпочинку: 22 (44 %) дитини відпочивали на Азовському морі та відмічали вживання некип’яченої води і немитих фруктів; 6 (12 %) пацієнтів повернулись із Туреччини; 22 (44 %) дитини з міста не виїжджали та пов’язували захворювання з переохолодженням або контактом із хворими на респіраторні інфекції.
Всі діти мали спорадичну захворюваність, ніхто із них не надійшов із вогнища інфекції.
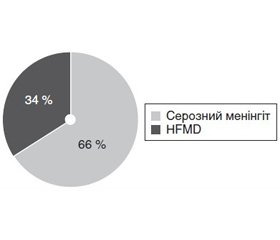
У нашому дослідженні було виділено дві клінічні форми ентеровірусної інфекції, а саме: серозний менінгіт — у 33 (66 %), HFMD — у 17 (34 %) дітей (рис. 2).
/37-1.jpg)
Всі хворі на серозний менінгіт відмічали гострий початок хвороби з підвищенням температури тіла до 37,5–38,5 °С, болем та першінням у горлі, закладеністю носа та головним болем. Характерною особливістю клінічних проявів менінгіту в усіх хворих була дисоціація менінгеальних симптомів: відсутні симптоми Керніга, Брудзинського. Ригідність м’язів потилиці у 26 (78,79 %) дітей була домінуючим симптомом. У 4 (12,12 %) хворих менінгеальні симптоми при надходженні у стаціонар взагалі не визначалися, але серед клінічних проявів переважали помірний головний біль і блювання, що стало приводом для встановлення попереднього діагнозу «гастрит». У 3 (9,09 %) хворих менінгеальні симптоми були відсутні та єдиним проявом лікворної гіпертензії був інтенсивний головний біль з блюванням або без нього, що дозволило лікарю припустити менінгіт і призначити дослідження спинномозкової рідини з діагностичною метою.
У 26 (78,79 %) пацієнтів із менінгітом при надходженні в стаціонар у гемограмі спостерігався незначний лейкоцитоз (10,6–13,8 • 109/л), у решти хворих відзначався нормоцитоз; лейкопенії не було у жодного хворого. Відносна кількість сегментоядерних гранулоцитів становила від 69 до 84 %. Швидкість осідання еритроцитів (ШОЕ) у 16 (48,45 %) хворих була незначно збільшена (11–16 мм/год), в одного хворого — 30 мм/год, у інших не відрізнялася від норми.
При дослідженні ліквору в першу добу спостереження у всіх хворих мав місце плеоцитоз у межах від 12 до 480 клітин • 106/л, тільки в одного хворого мав місце не характерний для серозного ентеровірусного менінгіту плеоцитоз 1 057 клітин • 106/л спинномозкової рідини. Перевага нейтрофілів у лікворі спостерігалась у 28 (84,85 %) дітей, що було показанням до призначення емпіричного антибіотика (цефтріаксону) у перші кілька діб захворювання до отримання результатів дослідження ліквору на виявлення рибонуклеїнової кислоти ентеровірусу. Біохімічні показники спинномозкової рідини (глюкоза, хлориди, протеїн) у хворих були в межах норми.
Вірусологічно методом ПЛР було підтверджено –етіологію ентеровірусної інфекції у всіх хворих на серозний менінгіт.
Друга, найчастіша форма ентеровірусної інфекції — це синдром «рука — нога — рот». За тяжкістю перебігу дітей з HFMD розподілили на дві групи: 14 (82,35 %) пацієнтів мали легку та 3 (17,65 %) середньотяжку форму захворювання. Взагалі захворювання мало перебіг із незначно вираженою інтоксикацією та підвищенням температури тіла до 38–38,5 °С. Тривалість лихоманки становила 3–5 діб. Через 1–2 доби від початку захворювання у дітей на пальцях кистей і стоп з’являлося висипання — плями, папули і везикули діаметром від 1 до 5 мм, оточені смужкою гіперемії, у 13 (76,47 %) дітей — помірно сверблячі. Разом із появою висипань на кінцівках з’являвся везикулярний стоматит різного ступеня вираженості. Везикуло-папульозні елементи розташовувались на губах, шкірі носогубного трикутника, слизовій оболонці порожнини рота (частіше на слизовій оболонці щік і піднебінних дужок, рідше — на язику). У 3 (17,65 %) дітей спостерігалась трансформація везикул в афти. Найчастіше відбувалося підсихання з утворенням кірочок або везикули перетворювалися в невеликі ерозії з подальшим підсиханням. У 8 (47,06 %) пацієнтів везикулярні висипання розташовувались на шкірі сідничної та аксилярної ділянок; у 3 (17,65 %) дітей спостерігалось проксимальне відшарування нігтьової пластини від нігтьового ложа з подальшою десквамацією нігтьової пластинки. Цей феномен зафіксовано через 3–4 тижні після перенесеної гострої інфекції.
У загальному аналізі крові хворих на HFMD вміст лейкоцитів становив 9,0–11,1 • 109/л; відносна кількість сегментоядерних гранулоцитів — від 60 до 76 %; ШОЕ коливалась від 8 до 15 мм/год.
В нашому спостереженні факт повторних випадків HFMD був зареєстрований у 3 (17,64 %) дітей через 6–12 місяців після первинного епізоду. Повторні випадки захворювання клінічно мало відрізнялися від первинних і не характеризувалися більш легкою або тяжкою симптоматикою.
Зважаючи на особливу тропність ентеровірусів до серцевої тканини, було проведено кардіологічне обстеження 27 (54,0 %) дітей, а саме: 13 із серозним менінгітом та 14 з HFMD. Серед них у 19 (70,37%) дітей спостерігались ознаки ураження серця. Клінічна картина була незначно виражена, мали місце неспецифічні симптоми: підвищена втомлюваність, слабкість, зниження толерантності до фізичного навантаження. При ЕКГ-дослідженні виявлено такі ознаки: браді–аритмія — у 7 (36,84%) дітей; зміна кінцевої частини комплексу QRST, а саме депресія сегмента ST та формування згладженого або негативного зубця Т у кількох ЕКГ-відведеннях — у 4 (21,05 %) дітей; виявлення порушення ритму серця та провідності у вигляді екстрасистолії — у 3 (15,79%) дітей; AV-блокади — у 2 (10,53 %) дітей; в 1 (5,26 %) пацієнта зафіксована неповна блокада правої ніжки пучка Гіса. Зниження вольтажу зубців ЕКГ спостерігалось у 2 (10,53 %) дітей.
Збільшений рівень сироваткової МВ-фракції КФК у 1,5–2,3 раза спостерігався в 11 (57,89 %) дітей. У 9 (47,37 %) хворих виявилось поєднання ознак міокардіоцитолізу та ознак ЕКГ-порушень. У 2 (10,53 %) дітей мало місце тільки збільшення КФК-МВ без змін на ЕКГ. Слід зазначити, що ураження серця в дітей з ентеровірусною інфекцією не завжди відповідало тяжкості самого захворювання.
Всі пацієнти були виписані з повним одужанням через 5–12 діб, ускладнень не спостерігалось.
Висновки
1. Підвищення захворюваності на ентеровірусні інфекції припадає на літньо-осінню пору року.
2. Найбільш вагомими в епідеміологічному плані клінічними формами ентеровірусної інфекції в Дніпропетровській області є серозний менінгіт і синдром «рука — нога — рот».
3. Ентеровірусний менінгіт має серозний характер і сприятливий перебіг із повним одужанням. Відзначається легка та середньотяжка форма.
4. Проведення люмбальної пункції, загальні та вірусологічні дослідження ліквору у сезон із високим рівнем захворюваності на ентеровірусні інфекції є необхідною складовою діагностики серозних менінгітів при сумнівних менінгеальних симптомах.
5. «Hand-foot-and-mouth disease» має середньотяжкий або легкий перебіг. У незначної частини дітей виникають рецидиви та відшарування нігтів.
6. У значної частини хворих на ентеровірусні інфекції є ризик розвитку міокардиту, що найчастіше має субклінічні прояви, через що всім дітям з ентеровірусною інфекцією рекомендується проведення ЕКГ-дослідження і визначення рівня сироваткової МВ — фракції КФК.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів при підготовці даної статті.
Список литературы
1. Doan SI, Savchuk AI, Haydey VR. Epidemic situation and improvement of epidemiological surveillance for enterovirus infections. Problemy vijs'kovoi' ohorony zdorov’ja. 2015;44(2):91-94. (in Ukrainian).
2. Lytvyn GO, Homyn OJa. Features of the course of enterovirus infection in the Lviv region during 2015. ScienceRise. Medical Science. 2016;5:19-24. (in Ukrainian).
3. Abzug MJ. The enteroviruses: problems in need of treatments. J Infect. 2014 Jan;68 Suppl 1:S108-14. doi: 10.1016/j.jinf.2013.09.020.
4. Ysachova OV, Pakcholchuk TN, Silina EA, Мatveeva TB, Pechugina VV. Clinical features of salmonellosis in children: severe and complicated clinical case. Problemy vijs'kovoi' ohorony zdorov’ja. 2015;44(2):363-367. (in Ukrainian).
5. Rhoades RE, Tabor-Godwin JM, Tsueng G, Feuer R. Enterovirus infections of the central nervous system. Virology. 2011 Mar 15;411(2):288-305. doi: 10.1016/j.virol.2010.12.014.
6. Michos AG, Syriopoulou VP, Hadjichristodoulou C, et al. Aseptic meningitis in children: analysis of 506 cases. PLoS One. 2007 Aug 1;2(7):e674. doi: 10.1371/journal.pone.0000674.
7. Shaker OG, Abdelhamid N. Detection of enteroviruses in pediatric patients with aseptic meningitis. Clin Neurol Neurosurg. 2015 Feb;129:67-71. doi: 10.1016/j.clineuro.2014.12.004.
8. Yogarajah T, Ong KC, Perera D, Wong KT. Enterovirus A71 and coxsackievirus A16 show different replication kinetics in human neuronal and non-neuronal cell lines. Arch Virol. 2017 Mar;162(3):727-737. doi: 10.1007/s00705-016-3157-4.
9. Luo KW, Gao LD, Hu SX, et al. Hand, Foot, and Mouth Disease in Hunan Province, China, 2009-2014: Epidemiology and Death Risk Factors. PLoS One. 2016 Nov 29;11(11):e0167269. doi: 10.1371/journal.pone.0167269.
10. Wong SS, Yip CC, Lau SK, Yuen KY. Human enterovirus 71 and hand, foot and mouth disease. Epidemiol Infect. 2010 Aug;138(8):1071-89. doi: 10.1017/S0950268809991555.
11. Yip CCY, Lau SKP, Woo PCY, Yuen KY. Human enterovirus 71 epidemics: what's next? Emerg Health Threats J. 2013; 6: 10.3402/ehtj.v6i0.19780. doi: 10.3402/ehtj.v6i0.19780.

/36-1.jpg)
/37-1.jpg)