Газета «Новости медицины и фармации» Кардиология (314) 2010 (тематический номер)
Вернуться к номеру
Возможно ли применение блокаторов кальциевых каналов при сердечной недостаточности у больных с сохраненной систолической функцией левого желудочка?
Авторы: М.Н. Долженко, д.м.н., профессор. Национальная медицинская академия им. П.Л. Шупика
Версия для печати
Известно, что блокаторы кальциевых каналов (БКК) не относятся к числу базисных групп лекарственных средств у лиц с сердечной недостаточностью (СН) при сниженной систолической функции левого желудочка (ЛЖ) вследствие того, что они или снижают систолическую функцию ЛЖ (нифедипин, верапамил, дилтиазем), либо недостаточно изучены (лацидипин и лерканидипин). В отношении амлодипина и фелодипина можно сказать, что данные препараты оказывают нейтральный эффект на выживаемость при СН и их использование возможно как в лечении артериальной гипертензии (АГ) при СН, так и с антиангинальной целью у пациентов с СН со стенокардией при недостаточной эффективности нитратов и бета-адреноблокаторов. Но возникает вопрос о возможности применения БКК у больных с сохраненной систолической функцией, т.е. при диастолической дисфункции левого желудочка.
Какие показания имеются для применения БКК у пациентов с СН с преимущественным нарушением диастолической функции ЛЖ?
У пациентов с диастолической дисфункцией миокарда область применения БКК значительно шире, чем у больных со сниженной систолической функцией ЛЖ. Прежде всего необходимо выяснить, вследствие чего у больного развилась диастолическая дисфункция. В том случае, если нарушения диастолической функции ЛЖ обусловлены гипертрофией ЛЖ, индуцированной АГ, а также связанными с ишемической болезнью сердца (ИБС) локальными нарушениями расслабления миокарда, применение БКК различных классов вполне оправданно [1].
У лиц с гипертрофической кардиомиопатией без явлений обструкции выносящего тракта ЛЖ при его сохраненной систолической функции верапамил рассматривается в качестве одного из препаратов выбора. Однако следует отметить, что при наличии нарушений диастолической функции ЛЖ у лиц с обструкцией выносящего тракта ЛЖ вследствие аортального стеноза, обструктивной гипертрофической кардиомиопатии применение БКК, как и других вазодилататоров, не показано.
Какая имеется доказательная база безопасности применения БКК?
Нужно отметить, что в мире не проводилось достаточного количества исследований по применению БКК при диастолической дисфункции ЛЖ. Наиболее известным является исследование DEFIANTI, в котором было выявлено снижение признаков диастолической дисфункции левого желудочка у пациентов после инфаркта миокарда (ИМ) с фракцией выброса более 40 % без влияния на общую летальность при применении нисолдипина в течение 7 лет [2].
Проведен ряд исследований по выявлению влияния БКК на развитие сердечной недостаточности, реинфаркта и выживаемость у больных с инфарктом миокарда. Так, в исследовании DAVITII у больных ИМ без клинических симптомов СН показано отсутствие влияния верапамила на развитие СН, реинфаркта [3].
В исследованиях PRAISE (1997) и VHеFTIII (1997) у больных застойной сердечной недостаточностью II–IV класса по NYHA со сниженной фракцией выброса левого желудочка доказана безопасность применения БКК пролонгированного действия (амлодипин, фелодипин) при назначении дополнительно к ингибиторам ангиотензинпревращающего фермента, диуретиков и дигоксина [4]. Безопасность использования амлодипина объясняется отсутствием значительного негативного инотропного действия, то есть отсутствием активации симпатоадреналовой системы [5].
Таким образом, приведенные данные подтверждают эффективность и безопасность БКК в качестве антиангинальных средств у больных стабильной стенокардией и хронической сердечной недостаточностью.
Какой механизм влияния БКК на диастолическую дисфункцию миокарда?
При лечении диастолической дисфункции необходимо влиять на следующие процессы:
БКК способны улучшать активное расслабление миокарда и диастолическое наполнение желудочков, уменьшать массу миокарда и улучшать, таким образом, пассивные эластические свойства сердечной мышцы [6, 7]. Кроме того, верапамил и дилтиазем уменьшают ЧСС и снижают АД. Таким образом, блокаторы медленных кальциевых каналов могут оказаться особенно полезными при лечении больных АГ и гипертрофической кардиомиопатией. В то же время следует учитывать, что продолжительная терапия антагонистами кальция больных, у которых к диастолическим расстройствам ЛЖ присоединились нарушения систолической функции, может сопровождаться увеличением риска сердечно-сосудистых осложнений, в том числе внезапной сердечной смерти (короткодействующие препараты группы нифедипина).
Наибольшей эффективностью при лечении нарушений диастолической функции обладает верапамил благодаря его отрицательному инотропному и хронотропному действию [8]. Дилтиазем, по-видимому, также может давать хороший эффект. Известно позитивное влияние верапамила в сочетании с дизопирамидом и бета-блокаторами на больных с тяжелыми формами диастолической дисфункции, которая имеет место, например, при гипертрофической кардиомиопатии [9]. Верапамил в значительно большей степени, чем никардипин, улучшает показатели диастолического наполнения левого желудочка у больных с хронической стабильной стенокардией [8]. Нисолдипин не оказал какого-либо значимого влияния на параметры диастолического наполнения [8].
Какие имеются исследования применения БКК у больных с диастолической дисфункцией ЛЖ на Украине?
На кафедре кардиологии и функциональной диагностики НМАПО им. П.Л. Шупика было проведено проспективное исследование 201 больного с первичным ИМ с зубцом Q, которые были разделены на 2 группы [1]. Группу контроля составили 101 больной, которые получали базовую терапию ИМ. Вторая группа в количестве 100 больных дополнительно к базовой терапии получала амлодипин в дозе 5–10 мг на 20-е сутки после ИМ. Эходопплерографию проводили при поступлении и через 3, 12, 18 мес., 3 и 5 лет после ИМ. Рассчитывали совокупную конечную точку — летальный исход и реинфаркт.
В контрольной группе конечной точки достигли 38,6 % больных, а в группе амлодипина — 26 % пациентов (P < 0,01), независимо от типа диастолической дисфункции.
На следующем этапе все больные были разделены в зависимости от типа диастолической дисфункции. С псевдонормальной диастолической функцией — 15 (7,5 %) больных, с нарушением релаксации ЛЖ — 142 (70,6 %) больных; с рестриктивным типом — 44 (21,9 %) больных.
Кумулятивное количество больных, которые не достигли конечных точек, достоверно отличалось в разные сроки в контрольной группе и группе, получавшей дополнительно амлодипин (по методу Каплана — Мейера) (рис. 1, 2).
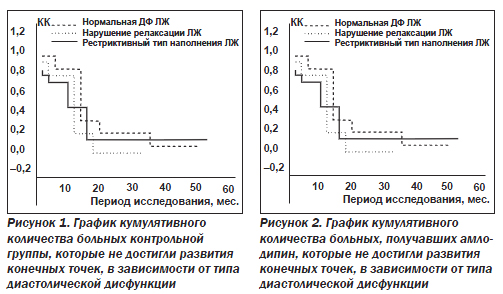
Таким образом, был сделан вывод, что длительная терапия амлодипином положительно влияет на отдаленный прогноз у больных после ИМ. Позитивное влияние прослеживается независимо от типа диастолической дисфункции ЛЖ в срок до 18 мес. после ИМ. Через 1 год от начала ИМ тип диастолической дисфункции ЛЖ начинает влиять на развитие летального исхода и реинфаркта. У больных с псевдонормальной диастолической функцией ЛЖ и нарушением его релаксации долговременное назначение амлодипина способствовало уменьшению количества летальных случаев и реинфарктов в течение 5 лет после ИМ.
1. Бобров В.А., Долженко М.Н., Поташев С.В. Постинфарктная стенокардия. — К., 2009. — 100 с.
2. The DEFIANT II Research Group. Doppler flow and echocardiography in functional cardiac insufficiency: assessment of nisoldipine therapy. Results of the DEFIANTІІ study // Eur. Heart J. — 1997. — Vol. 18. — P. 31-40.
3. Jespersen C., Hagerup L., Hollander N. et al. Exercise-provoked ST-segment depression and prognosis in patients recovering from acute myocardial infarction // J. Intern. Med. — 1993. — Vol. 233. — P. 27-32.
4. Fletcher R.D., Cintron G.B., Johnson G. et al. Enalapril decreases prevalence of ventricular tachycardia in patients with chronic congestive failure. The V-HeFT II VA Cooperative Studies Group // Circulation. — 1993. — V. 87, № 6. — P. V149-V155.
5. Бобров В.О., Долженко М.М., Шершньов В.Г. Вплив амлодипіну (норваску) на прогноз виживання хворих із постінфарктною ішемією міокарда // Укр. кардіол. журн. — 2001. — № 2. — С. 33-36.
6. Nayler W.G. Amlodipine. An overview // Clin. Drug. Invest. — 1997. — Vol. 13 (Suppl. 1). — P. 1-11.
7. Poulsen S.H., Jensen S.E., Miller J.E. et al. Prognostic value of left ventricle diastolic function with heart rate variability after first acute myocardial infarction // Amer. J. Cardiology. — 2000. — Vol. 85, № 1. — P. 19-25.
8. Lahiri A, Rodrigues E.A., Carboni G.P. et al. Effects of long-term treatment with calcium antagonists on left ventricular diastolic function in stable agnina and heart failure // Circulation. — 1990. — 81 (suppl III). — 111-138.
9. Bonow R., Ostrow H., Rosing D. et al. Effects of verapamil on left ventricular systolic and diastolic function in patients with hypertrophic cardiomyopathy: pressure volume analysis with a non-imaging scintillation probe // Circulation. — 1983. — 68. — 1062-1073.
