Архив офтальмологии Украины Том 13, №2, 2025
Вернуться к номеру
Зміни функціонального стану ендотелію при діабетичній ретинопатії (експериментальне моделювання)
Авторы: Денисюк О.Ю.
Національний університет охорони здоров’я України імені П.Л. Шупика, м. Київ, Україна
Рубрики: Офтальмология
Разделы: Клинические исследования
Версия для печати
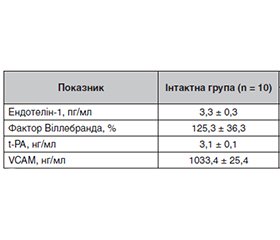
Актуальність. Цукровий діабет залишається одним із найпоширеніших захворювань серед осіб працездатного віку. Недостатнє дослідження патогенетичних тригерів у розвитку цієї патології веде до стрімкого розвитку судинних ускладнень, зокрема діабетичної ретинопатії. Мета: вивчення функціонального стану ендотелію за умов експериментальної діабетичної ретинопатії у щурів. Матеріали та методи. Було застосовано стрептозотоцинову модель цукрового діабету 2-го типу. Дослідження виконувалось на 60-й та 120-й день з урахуванням рівня ендотеліну-1, фактора Віллебранда, антигену t-PA, ІCAM-1 та VCAM. Результати. Показано вірогідне підвищення рівня ендотеліну-1, фактора Віллебранда, VCAM з одночасним зниженням рівня t-PA. На локальному рівні встановлений ріст молекули ІCAM-1. Такі зміни вже на 60-ту добу експерименту спровоковані вираженою альтерацією ендотеліальних клітин при дисфункції стінки ендотелію. Ендотеліальна дисфункція, у свою чергу, веде до дизрегуляції балансу біологічно активних речовин, які відповідають за міжклітинну взаємодію, функціонування судин та стан системи гемостазу. Висновки. Зміни функціонального стану стінки ендотелію є важливою прогностичною патогенетичною ланкою в розвитку мікросудинних діабетичних ускладнень, зокрема діабетичної ретинопатії. Дослідження є важливим внеском у розуміння патогенезу мікросудинних діабетичних ускладнень та у потенційні підходи до їх терапії.
Background. Diabetes mellitus remains one of the most widespread diseases among working-age individuals. The insufficient investigation of pathogenetic triggers in the development of this condition leads to the rapid progression of vascular complications, particularly diabetic retinopathy. Objective: to study the functional state of the endothelium under conditions of experimental diabetic retinopathy in rats. Materials and methods. A streptozotocin-induced model of type 2 diabetes mellitus was used. The study was conducted on days 60 and 120, taking into account the levels of endothelin-1, von Willebrand factor, tissue plasminogen activator (t-PA) antigen, intercellular adhesion molecule 1 (ICAM-1), and vascular cell adhesion molecule (VCAM). Results. There was a significant increase in the levels of endothelin-1, von Willebrand factor, VCAM, accompanied by a decrease in t-PA levels. A local increase in ICAM-1 expression was also observed. These changes, evident as early as day 60 of the experiment, were triggered by marked endothelial cell alteration due to endothelial wall dysfunction. Endothelial dysfunction, in turn, leads to the imbalance of biologically active substances responsible for intercellular interaction, vascular function, and the state of the hemostatic system. Conclusions. Changes in the functional state of the endothelial wall represent an important prognostic and pathogenetic link in the development of microvascular diabetic complications, particularly diabetic retinopathy. The study provides valuable insights into the pathogenesis of microvascular diabetic complications and potential therapeutic approaches.
діабетична ретинопатія; ендотеліальна дисфункція; маркери; патогенез
diabetic retinopathy; endothelial dysfunction; biomarkers; pathogenesis
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Harreiter, J., & Roden, M. (2023). Diabetes mellitus — Definition, Klassifikation, Diagnose, Screening und Prävention (Update 2023) [Diabetes mellitus: definition, classification, diagnosis, screening and prevention (Update 2023)]. Wiener Klinische Wochenschrift, 135(Suppl. 1), 7-17. https://doi.org/10.1007/s00508-022-02122-y.
- Cloete, L. (2022). Diabetes mellitus: an overview of the types, symptoms, complications and management. Nursing Standard (Royal College of Nursing (Great Britain): 1987), 37(1), 61-66. https://doi.org/10.7748/ns.2021.e11709.
- Lu, Y., Wang, W., Liu, J., Xie, M., Liu, Q., & Li, S. (2023). Vascular complications of diabetes: A narrative review. Medicine, 102(40), e35285. https://doi.org/10.1097/MD.0000000000035285.
- Chong, D.D., Das, N., & Singh, R.P. (2024). Diabetic retino–pathy: Screening, prevention, and treatment. Cleveland Clinic Journal оf Medicine, 91(8), 503-510. https://doi.org/10.3949/ccjm.91a.24028.
- Jonas, J.B. (2024). Diabetic retinopathy. Asia-Pacific Journal оf Ophthalmology (Philadelphia, Pa.), 13(3), 100077. https://doi.org/10.1016/j.apjo.2024.100077.
- Seo, H., Park, S.J., & Song, M. (2025). Diabetic Retinopathy (DR): Mechanisms, Current Therapies, and Emerging Strategies. Cells, 14(5), 376. https://doi.org/10.3390/cells14050376.
- Rai, B.B., Maddess, T., & Nolan, C.J. (2025). Functional diabetic retinopathy: A new concept to improve management of diabetic retinal diseases. Survey of Оphthalmology, 70(2), 232-240. https://doi.org/10.1016/j.survophthal.2024.11.010.
- Wei, L., Sun, X., Fan, C., Li, R., Zhou, S., & Yu, H. (2022). The pathophysiological mechanisms underlying diabetic retinopathy. Frontiers in Cell аnd Developmental Biology, 10, 963615. https://doi.org/10.3389/fcell.2022.963615.
- Yang, J., & Liu, Z. (2022). Mechanistic Pathogenesis of Endothelial Dysfunction in Diabetic Nephropathy and Retinopathy. Frontiers in Еndocrinology, 13, 816400. https://doi.org/10.3389/fendo.2022.816400.
- Yao, X., Zhao, Z., Zhang, W., Liu, R., Ni, T., Cui, B., et al. (2024). Specialized Retinal Endothelial Cells Modulate Blood-Retina Barrier in Diabetic Retinopathy. Diabetes, 73(2), 225-236. https://doi.org/10.2337/db23-0368.
- Zhou, J., & Chen, B. (2023). Retinal Cell Damage in Diabetic Retinopathy. Cells, 12(9), 1342. https://doi.org/10.3390/cells12091342.
- Shen, J., San, W., Zheng, Y., Zhang, S., Cao, D., Chen, Y., & Meng, G. (2023). Different types of cell death in diabetic endothelial dysfunction. Biomedicine & Рharmacotherapy, 168, 115802. https://doi.org/10.1016/j.biopha.2023.115802.
- Jia, G., Bai, H., Mather, B., Hill, M.A., Jia, G., & Sowers, J.R. (2024). Diabetic Vasculopathy: Molecular Mechanisms and Clinical Insights. International Journal оf Molecular Sciences, 25(2), 804. https://doi.org/10.3390/ijms25020804.
- Bianco, L., Arrigo, A., Aragona, E., Antropoli, A., Berni, A., Saladino, A., et al. (2022). Neuroinflammation and neurodegeneration in diabetic retinopathy. Frontiers in Aging Neuroscience, 14, 937999. https://doi.org/10.3389/fnagi.2022.937999.
- Simó, R., Simó-Servat, O., Bogdanov, P., & Hernández, C. (2022). Diabetic Retinopathy: Role of Neurodegeneration and Therapeutic Perspectives. Asia-Pacific Journal оf Ophthalmology (Philadelphia, Pa.), 11(2), 160-167. https://doi.org/10.1097/APO.0000000000000510.
- Mrugacz, M., Bryl, A., & Zorena, K. (2021). Retinal Vascular Endothelial Cell Dysfunction and Neuroretinal Degeneration in Diabetic Patients. Journal of Clinical Medicine, 10(3), 458. https://doi.org/10.3390/jcm10030458.
- Yun, J.H. (2021). Interleukin-1β induces pericyte apoptosis via the NF-κB pathway in diabetic retinopathy. Biochemical and Biophysical Research Communications, 546, 46-53. https://doi.org/10.1016/j.bbrc.2021.01.108.
- Zhou, J., & Chen, B. (2023). Retinal Cell Damage in Diabetic Retinopathy. Cells, 12(9), 1342. https://doi.org/10.3390/cells12091342.
- Aouiss, A., Anka Idrissi, D., Kabine, M., & Zaid, Y. (2019). Update of inflammatory proliferative retinopathy: Ischemia, hypoxia and angiogenesis. Current Research іn Translational Medicine, 67(2), 62-71. https://doi.org/10.1016/j.retram.2019.01.005.
- Ziegler, D., Porta, M., Papanas, N., Mota, M., Jermendy, G., Beltramo, E., et al. (2022). The Role of Biofactors in Diabetic Microvascular Complications. Current Diabetes Reviews, 18(4), e250821195830. https://doi.org/10.2174/1871527320666210825112240.