Журнал «Боль. Суставы. Позвоночник» Том 15, №3, 2025
Вернуться к номеру
Цифрова перевірка взаємодії (інструмент безпечного використання анальгетиків) для безпечнішого лікування болю: пілотне відкрите дослідження
Авторы: A. Popelnukha, D. Dmytriiev
(1) - Vinnytsia National Pirogov Memorial Medical University, Vinnytsia, Ukraine
(2) - Center for the Treatment and Rehabilitation of Chronic Pain “Prometheus”, Vinnytsia, Ukraine
Рубрики: Ревматология, Травматология и ортопедия
Разделы: Клинические исследования
Версия для печати
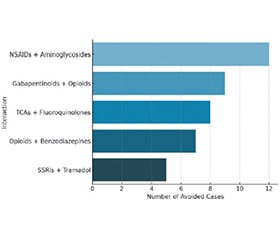
Актуальність. Безпечне знеболювання ускладнюється поліпрагмазією, взаємодією препаратів і браком часу — це підкреслює потребу в цифрових інструментах підтримки. Мета: оцінити клінічну доцільність та вплив на безпеку цифрової платформи перевірки взаємодії лікарських засобів (drug-drug interaction, DDI) — Safety Analgesics Use Tool (SAUT) — у контексті ведення болю, пов’язаного з травмою. Платформа була розроблена для зниження частоти побічних реакцій на лікарські засоби (adverse drug reactions, ADRs) шляхом підтримки більш безпечного їх призначення пацієнтам, які отримують багато препаратів. Матеріали та методи. Проведено проспективне відкрите когортне дослідження у трьох клінічних центрах України за участю 76 дорослих пацієнтів (38 у кожній групі) з післятравматичним або постампутаційним болем, які одночасно отримували три препарати чи більше. Основні кінцеві точки: кількість виявлених та попереджених високоризикових DDI, частота ADR та задоволеність лікарів використанням інструмента. Результати. Середній вік пацієнтів становив приблизно 42 роки в обох групах. Учасники чоловічої статі переважали (79 % у контролі проти 76 % у групі SAUT), що відповідає типовому розподілу для популяцій із бойовою або травматичною етіологією болю. Частка пацієнтів із постампутаційним болем була трохи вищою у групі SAUT (42,1 проти 36,8 %). Частота ADR зростала пропорційно кількості призначених препаратів: приблизно 8 % при трьох препаратах, 15 % при чотирьох, 24 % при п’яти, 36 % при шести і понад 50 % при семи або більше. Така експоненційна тенденція підтверджує відомі ризики поліпрагмазії, тепер також доведені в популяції з травматичним болем. Висновки. Платформа SAUT продемонструвала клінічну доцільність та потенціал покращення безпеки медикаментозного лікування болю в пацієнтів із травмою. Вона має перспективи як інструмент підтримки клінічних рішень у реальному часі, особливо у випадках високого ризику та поліпрагмазії. Потрібні масштабніші рандомізовані дослідження.
Background. Safe pain management is challenged by polypharmacy, drug-drug interactions (DDIs), and time pressure, highlighting the need for digital tools to support safer analgesic use. This study purposed to evaluate the clinical feasibility and safety impact of a digital DDI checking platform, the Safety Analgesics Use Tool (SAUT), in the management of trauma-related pain. The platform was designed to reduce adverse drug reactions (ADRs) by supporting safer prescribing decisions in patients receiving multiple medications. Materials and methods. A prospective, open-label cohort study was conducted at three Ukrainian clinical centres. It involved 76 adult patients (equally divided into two groups: a control one and a SAUT-assisted group) experiencing post-traumatic or post-amputation pain and receiving three or more concurrent medications. Primary endpoints included: the number of high-risk DDIs identified and prevented, the incidence of ADRs, and physician satisfaction with the tool’s utility. Results. The mean age in both groups was approximately 42 years, with a predominance of male participants (79 % in the control vs. 76 % in the SAUT group), consistent with typical post-traumatic pain demographics in military or conflict-related populations. Amputation-related pain was slightly more frequent in the SAUT group (42.1 vs. 36.8 %). ADR incidence increased proportionally with the number of prescribed drugs: ~ 8 % with three drugs, 15 % with four, 24 % with five, 36 % with six, and > 50 % with seven or more. This exponential pattern reflects known risks associated with polypharmacy, here confirmed in a trauma population. Conclusions. The SAUT platform demonstrated clinical feasibility and the potential to enhance medication safety in pain management for trauma patients. It offers promise as a real-time clinical decision support tool, especially in high-risk, polypharmacy settings.
лікування болю; цифрове здоров’я; поліпрагмазія; допомога при травмах; побічні реакції на ліки
pain management; digital health; polypharmacy; trauma care; adverse drug reactions
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- Dmytriiev D, Garland EL. Chronic pain during 60 days of war: the impact of the Russian war on Ukrainian patients. J Public Health (Berl). 2024 Apr. doi: 10.1007/s10389-024-02243-w.
- Bergauer L, Braun J, Roche TR, et al. Avatar-based patient monitoring improves information transfer, diagnostic confidence and reduces perceived workload in intensive care units: computer-based, multicentre comparison study. Sci Rep. 2023 Apr 11;13(1):5908. doi: 10.1038/s41598-023-33027-z.
- Tscholl DW, Handschin L, Neubauer P, et al. Using an animated patient avatar to improve perception of vital sign information by anaesthesia professionals. Br J Anaesth. 2018 Sep;121(3):662-671. doi: 10.1016/j.bja.2018.04.024.
- Battle C, Baker E, Dmytriiev D. Predictors of chronic pain, chronic opioid use and neuropathic pain in Ukrainian military patients with isolated thoracic injuries sustained during the Russia-Ukraine conflict: a single-centre prospective observational study. Eur J Trauma Emerg Surg. 2025 Jun 27;51(1):237. doi: 10.1007/s00068-025-02914-7.
- Tscholl DW, Weiss M, Handschin L, Spahn DR, Nöthiger CB. User perceptions of avatar-based patient monitoring: a mixed qualitative and quantitative study. BMC Anesthesiol. 2018;18:188. doi: 10.1186/s12871-018-0650-1.
- Garot O, Rössler J, Pfarr J, et al. Avatar-based versus conventional vital sign display in a central monitor for monitoring multiple patients: a multicenter computer-based laboratory study. BMC Med Inform Decis Mak. 2020 Feb 10;20(1):26. doi: 10.1186/s12911-020-1032-4.
- Roche TR, Said S, Braun J, et al. Avatar-based patient monitoring in critical anaesthesia events: a randomised high-fidelity simulation study. Br J Anaesth. 2021 May;126(5):1046-1054. doi: 10.1016/j.bja.2021.01.015.
- Dobrovanov O, Dmytriiev D, Prochotsky A, Vidiscak M, Furkova K. Pain in COVID-19: Quis est culpa? Electron J Gen Med. 2023 Feb;20(1):em435. doi:10.29333/ejgm/12672.
- Wung SF. Human Factors and Technology in the ICU. Crit Care Nurs Clin North Am. 2018 Jun;30(2):xi-xii. doi: 10.1016/j.cnc.2018.03.001.
- Waller RG, Wright MC, Segall N, et al. Novel displays of patient information in critical care settings: a systematic review. J Am Med Inform Assoc. 2019 May 1;26(5):479-489. doi: 10.1093/jamia/ocy193.
- Schulz CM, Burden A, Posner KL, et al. Frequency and Type of Situational Awareness Errors Contributing to Death and Brain Damage: A Closed Claims Analysis. Anesthesiology. 2017 Aug;127(2):326-337. doi: 10.1097/ALN.0000000000001661.
- Dobrovanov O, Dmytriiev D, Prochotsky A, Vidiscak M, Furkova K. Chronic pain in post-COVID syndrome. Bratisl Lek Listy. 2023;124(2):97-103. doi: 10.4149/BLL_2023_014.
- Ksenchyna K, Dmytriiev D, Volanskyi K, Ksenchyn O, Nazarchuk O. Early post-trauma wound microbiota and its association with pain outcomes and mental health in combat-related extremity injuries: a prospective analysis. Front Pain Res. 2025;6:1-8. doi: 10.3389/fpain.2025.1564994.
- Alowais SA, Alghamdi SS, Alsuhebany N, et al. Revolutionizing healthcare: the role of artificial intelligence in clinical practice. BMC Med Educ. 2023 Sep 22;23(1):689. doi: 10.1186/s12909-023-04698-z.
- Buch VH, Ahmed I, Maruthappu M. Artificial intelligence in medicine: current trends and future possibilities. Br J Gen Pract. 2018 Mar;68(668):143-144. doi: 10.3399/bjgp18X695213.
- Cabral BP, Braga LAM, Conte Filho CG, et al. Future Use of AI in Diagnostic Medicine: 2-Wave Cross-Sectional Survey Study. J Med Internet Res. 2025 Feb 27;27:e53892. doi: 10.2196/53892.
- Salomon I, Olivier S. Artificial intelligence in medicine: advantages and disadvantages for today and the future. Int J Surg Open. 2024;62(4):471-473. doi: 10.1097/IO9.0000000000000133.
- Popelnukha A, Dmytriiev DV. Rapid Pain Assessment Tool avatar self-pain report: a new objective method for adequate pain diagnosis? Pilot study. Emergency Medicine (Ukraine). 2025;21(4):394-397. doi: 10.22141/2224-0586.21.4.2025.1887.
- Peiró AM, Margargit C, LLerena A. Drug-drug interactions. Things to do in pain management. Drug Metab Pers Ther. 2018 Mar 28;33(1):1-2. doi: 10.1515/dmpt-2017-0029.
- Hermann M, Carstens N, Kvinge L, et al. Polypharmacy and Potential Drug-Drug Interactions in Home-Dwelling Older People - A Cross-Sectional Study. J Multidiscip Healthc. 2021 Mar 9;14:589-597. doi: 10.2147/JMDH.S297423.
- Pirnejad H, Amiri P, Niazkhani Z, et al. Preventing potential drug-drug interactions through alerting decision support systems: A clinical context based methodology. Int J Med Inform. 2019 Jul;127:18-26. doi: 10.1016/j.ijmedinf.2019.04.006.
- Emery MA, Akil H. Endogenous Opioids at the Intersection of Opioid Addiction, Pain, and Depression: The Search for a Precision Medicine Approach. Annu Rev Neurosci. 2020 Jul 8;43:355-374. doi: 10.1146/annurev-neuro-110719-095912.
- Compton WM, Valentino RJ, DuPont RL. Polysubstance use in the U.S. opioid crisis. Mol Psychiatry. 2021;26(1):41-50. doi: 10.1038/s41380-020-00949-3.
- Fang T, Zhang X, Hao W, Deng Q. The Status and Prescription Patterns of Opioid Utilization in a Large Comprehensive Teaching Hospital in China According to the Anatomical Therapeutic Chemical Classification/Defined Daily Dose Methodology. Front Psychiatry. 2022 May 27;13:913640. doi: 10.3389/fpsyt.2022.913640.