Журнал «Здоровье ребенка» Том 20, №1, 2025
Вернуться к номеру
Значення деяких специфічних білків у патогенезі та діагностиці діабетичної периферичної полінейропатії в дітей
Авторы: H.O. Lezhenko, M.S. Spilnik
Zaporizhzhia State Medical and Pharmaceutical University, Zaporizhzhia, Ukraine
Рубрики: Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
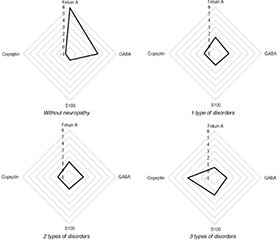
Актуальність. Враховуючи, що більшість діагностичних тестів на діабетичну периферичну полінейропатію (ДПП) непридатні для використання в дитячому віці, наслідком чого є низька діагностика цього ускладнення, існує потреба у визначенні надійних та простих маркерів для раннього виявлення й моніторингу прогресування діабетичної полінейропатії в дітей. Мета: дослідити вміст фетуїну А, гамма-аміномасляної кислоти (ГАМК), білка S100 та копептину в сироватці крові дітей, хворих на цукровий діабет 1-го типу (ЦД1), та визначити їхню роль у розвитку діабетичної периферичної полінейропатії. Матеріали та методи. Обстежено 63 пацієнти із ЦД1 віком від 10 до 17 років. У першу групу увійшли 26 хворих без ознак нейропатії, у другу — 37 осіб із діабетичною периферичною полінейропатією. Контрольну групу становили 29 дітей, репрезентативних за віком та статтю, без порушень вуглеводного обміну. Уміст фетуїну А, ГАМК, білка S100 та копептину в сироватці крові визначали за допомогою імуноферментного аналізу з використанням комерційних наборів. Результати. Доведено, що в дітей із ЦД1, у яких була відсутня ДПП, спостерігалося зростання рівня фетуїну А в 1,6 раза та ГАМК у 2,4 разa порівнянo з контрольною групою (p < 0,05). При розвитку ДПП відбувалося зниження вмісту як фетуїну А, так і ГАМК. Установлено статистично значуще підвищення рівнів S100 та копептину в сироватці крові дітей із ДПП, тоді як у пацієнтів без ознак ДПП їхні параметри статистично не відрізнялися від таких у контрольній групі (p > 0,05). Збільшення ступеня вираженості неврологічного дефіциту було обернено пропорційно рівням фетуїну А (r = –0,40; р < 0,05) і ГАМК (r = –0,45; р < 0,05) та позитивно корелювало із вмістом у сироватці крові білка S100 (r = 0,66; p < 0,05) та копептину (r = 0,68; p < 0,05). Висновки. Комплексне дослідження фетуїну, ГАМК, білка S100 та копептину може виступати додатковим об’єктивним маркером розвитку ДПП у дітей, хворих на ЦД1, і дозволить об’єктивізувати діагностику цього ускладнення та підвищити її рівень.
Background. Considering that most diagnostic tests for diabetic peripheral polyneuropathy (DPN) are not suitable for use in childhood, resulting in low diagnostic accuracy of this complication, there is a need to identify reliable and simple markers for early detection and monitoring of diabetic polyneuropathy progression in children. Purpose: to study the content of fetuin A, gamma-aminobutyric acid (GABA), S100 protein and copeptin in the blood serum of children with type 1 diabetes mellitus and determine their role in the development of diabetic peripheral polyneuropathy. Materials and methods. We examined 63 children with type 1 diabetes aged 10 to 17 years. Group 1 included 26 patients without signs of neuropathy, group 2 consisted of 37 patients with diabetic peripheral polyneuropathy. The control group included 29 children representative in terms of age and gender without carbohydrate metabolism disorders. The serum levels of fetuin A, gamma-aminobutyric acid, S100 protein, and copeptin were determined by enzyme-linked immunosorbent assay using commercial kits. Results. It has been proven that in children with type 1 diabetes who did not have DPN, there was a 1.6-fold increase in fetuin A and a 2.4-fold increase in GABA compared to the control group (p < 0.05). With the development of DPN, there was a decrease in both fetuin A and GABA. A significant statistical increase in the serum level of S100 and copeptin was found in children with DPN, while in the group without signs of DPN, their values did not statistically differ from the control group (p > 0.05). An increase in the severity of neurological deficit was inversely related to the level of fetuin A (r = –0.40; p < 0.05) and GABA (r = –0.45; p < 0.05) and positively correlated with the serum content of S100 protein (r = 0.66; p < 0.05) and copeptin (r = 0.68; p < 0.05). Conclusions. A comprehensive study of fetuin, GABA, S100 protein and copeptin can act as an additional objective marker for the development of DPN in children with type 1 diabetes mellitus and will allow for the objectification and improvement of the diagnosis of this complication.
цукровий діабет; неврологічний стан; діабетична нейропатія; біомаркери; фетуїн А; ГАМК; білок S100; копептин; діти
diabetes mellitus; neurological condition; diabetic neuropathies; biomarkers; fetuin A; GABA; S100 proteins; copeptin; children
Для ознакомления с полным содержанием статьи необходимо оформить подписку на журнал.
- International Diabetes Federation. IDF Diabetes Atlas, 10th ed. Brussels, Belgium: International Diabetes Federation; 2021. Available from: https://diabetesatlas.org/.
- Pugazhenthi S., Qin L., Reddy P.H. Common neurodegenerative pathways in obesity, diabetes, and Alzheimer’s disease. Biochim Biophys Acta BBA Mol Basis Dis. 2017. 1863. 1037-1045. doi: 10.1016/j.bbadis.2016.04.017.
- Gasecka A., Siwik D., Gajewska M., Jaguszewski M.J., Mazurek T. et al. Early Biomarkers of Neurodegenerative and Neurovascular Disorders in Diabetes. Journal of Clinical Medicine. 2020. 9(9). 2807. doi: 10.3390/jcm9092807.
- García-Mesa Y., Feito J., González-Gay M., Martínez I., García-Piqueras J., Martín-Cruces J., García-Suárez O. Involvement of cutaneous sensory corpuscles in non-painful and painful diabetic neuropathy. Journal of clinical medicine. 2021. 10(19). 4609. doi: 10.3390/jcm10194609.
- Ion A., Stafie C., Mitu O., Ciobanu C.E., Halitchi D.I., Costache A.D., Costache I.I. Biomarkers utility: At the borderline between cardiology and neurology. Journal of Cardiovascular Development and Disease. 2021. 8(11). 139. doi: 10.3390/jcdd8110139.
- Zakon.rada.gov.ua. Ministry of Health of Ukraine. Standards of medical care “Diabetes mellitus in children”. 2023. Available from: https://moz.gov.ua/uploads/8/44300-dn_413_28022023_dod.pdf (in Ukrainian).
- Valk G.D., Nauta J.J.P., Strijers R.L.M., Bertelsmann F.W. Cli–nical Examination Versus Neurophysiological Examination in the Diagnosis of Diabetic Polyneuropathy. Diabetic Medicine. 1992. 9(8). 716-721. doi: 10.1111/j.1464-5491.1992.tb01879.x.
- Gilchrist L.S., Tanner L. The pediatric-modified total neuropathy score: a reliable and valid measure of chemotherapy-induced peripheral neuropathy in children with non-CNS cancers. Supportive Care in Cancer. 2012. 21(3). 847-856. doi: 10.1007/s00520-012-1591-8.
- Mushtaq G., Khan J.A., Kumosani T.A., Kamal M.A. Alzheimer’s disease and type 2 diabetes via chronic inflammatory mechanisms. Saudi J Biol Sci. 2015. 22. 4-13. doi: 10.1016/j.sjbs.2014.05.003.
- Hola A.S.A., Abd El Naby S.A., Allam E.T., Allah A.A.G., Hammad D.A. Promising predictors of diabetic peripheral neuropathy in children and adolescents with type 1 diabetes mellitus. Italian journal of pediatrics. 2024. 50(1). 215. doi: 10.1186/s13052-024-01774-y.
- Chekol Abebe E., Tilahun Muche Z., Behaile T/Mariam A., Mengie Ayele T., Mekonnen Agidew M. et al. The structure, biosynthesis, and biological roles of fetuin-A: A review. Frontiers in cell and developmental biology. 2022. 10. 945287. doi: 10.3389/fcell.2022.945287.
- Kim K., Oh T.J., Cho H.C., Lee Y.K., Ahn C.H., Koo B.K., Jang H.C. Liver fibrosis indices are related to diabetic peripheral neuropathy in individuals with type 2 diabetes. Scientific reports. 2021. 11(1). 24372. doi: 10.1038/s41598-021-03870-z.
- El-Malkey N.F., Alsemeh A.E., Ashour W.M., Hassan N.H., Edrees H.M. Fetuin-A exerts a protective effect against experimentally induced intestinal ischemia/reperfusion by suppressing autophagic cell death. Exp Biol Med (Maywood). 2021. 246. 1307-1317. doi: 10.1177/1535370221995207.
- Markus B., Veszeli N., Temesszentandrasi G., Farkas H., Kalabay L. Serum fetuin-A, tumor necrosis factor alpha and C-reactive protein concentrations in patients with hereditary angioedema with C1-inhibitor deficiency. Orphanet J Rare Dis. 2019. 14. 67. doi: 10.1186/s13023-019-0995-7.
- Liddelow S.A., Guttenplan K.A., Clarke L.E., Bennett F.C., Bohlen C.J. et al. Neurotoxic reactive astrocytes are induced by activated microglia. Nature. 2017. 541. 481-487. doi: 10.1038/nature21029.
- Mukhopadhyay S., Mondal S.A., Kumar M., Dutta D. Proinflammatory and antiinflammatory attributes of fetuin-a: A novel hepatokine modulating cardiovascular and glycemic outcomes in metabolic syndrome. Endocr Pract. 2014. 20(12). 1345-1351. doi: 10.4158/ep14421.ra.
- Dabrowska A.M., Tarach J.S., Wojtysiak-Duma B., Duma, D. Fetuin-A (AHSG) and its usefulness in clinical practice. Review of the li–terature. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub. 2015. 159(3). 352-359. doi: 10.5507/bp.2015.018.
- Malaguarnera M., Balzano T., Castro M.C., Llansola M., Felipo V. The dual role of the GABAA receptor in peripheral inflammation and neuroinflammation: A study in hyperammonemic rats. International Journal of Molecular Sciences. 2021. 22(13). 6772. doi: 10.3390/ijms22136772.
- Lee P.R., Yoon S.-Y., Kim H.W., Yeo J.-H., Kim Y.H., Oh S.B. Peripheral GABAA receptor-mediated signaling facilitates persistent inflammatory hypersensitivity. Neuropharmacology. 2018. 135. 572-580. doi: 10.1016/j.neuropharm.2018.04.009.
- Li M., Sun X., Wang Z., Li Y. Caspase-1 affects chronic restraint stress-induced depression-like behaviors by modifying GABAergic dysfunction in the hippocampus. Translational Psychiatry. 2023. 13(1). 229. doi: 10.1038/s41398-023-02527-x.
- Michetti F., D’Ambrosi N., Toesca A., Puglisi M.A., Serrano A. et al. The S100B story: From biomarker to active factor in neural injury. J Neurochem. 2018. 148. 168-187. doi: 10.1111/jnc.14574.
- Franklin T.C., Xu C., Duman R.S. Depression and sterile inflammation: essential role of danger associated molecular patterns. Brain Behav Immun. 2018. 72. 2-13. doi: 10.1016/j.bbi.2017.10.025.
- Katus H.A., Giannitsis E. Biomarker in cardiology. Clin Res Cardiol. 2018. 107(2). 10-15. doi: 10.1007/s00392-018-1300-9.
- Lattuca B., Sy V., Nguyen L.S., Bernard M., Zeitouni M. et al. Copeptin as a prognostic biomarker in acute myocardial infarction. Int J Cardiol. 2018. 274. 337-341. doi: 10.1016/j.ijcard.2018.09.022.
- Wendt M., Ebinger M., Kunz A., Rozanski M., Waldschmidt C. et al. Copeptin Levels in Patients With Acute Ischemic Stroke and Stroke Mimics. Stroke. 2015. 46. 2426-2431. doi: 10.1161/STROKEAHA.115.009877.
- Xu Q., Tian Y., Peng H., Li H. Copeptin as a biomarker for prediction of prognosis of acute ischemic stroke and transient ischemic attack: A meta-analysis. Hypertens Res. 2017. 40. 465-471. doi: 10.1038/hr.2016.165.
- Baranowska-Bik A., Kochanowski J., Uchman D., Litwiniuk A., Kalisz M. et al. Association of copeptin and cortisol in newly diagnosed multiple sclerosis patients. J Neuroimmunol. 2015. 282. 21-24. doi: 10.1016/j.jneuroim.2015.03.011.
- Jalleh R., Torpy D.J. The emerging role of copeptin. The Clinical Biochemist Reviews. 2021. 42(1). 17. doi: 10.33176/aacb-20-00001.
- Dakhel A. Peripheral arterial disease, diabetes, and biomarkers. [Doctoral Thesis (compilation), Department of Clinical Sciences, Malmö]. Lund University, Faculty of Medicine; 2023. Available from: https://lup.lub.lu.se/record/2a90ff5b-c00d-489c-b0b1-70d5ca4b488b.
- Potier L., Roussel R., Marre M., Bjornstad P., Cherney D.Z., El Boustany R., Velho G. Plasma copeptin and risk of lower-extremity amputation in type 1 and type 2 diabetes. Diabetes Care. 2019. 42(12). 2290-2297. doi: 10.2337/dc19-1062.
- Pashkova O., Chudova N. The role of peripheral circulation disorders in the development of diabetic myopathy in children with diabetes mellitus. Actual problems of modern medicine. 2021. 8. 69-78. doi: 10.26565/2617-409X-2021-8-07 (in Ukrainian).