Журнал «Здоровье ребенка» Том 17, №3, 2022
Вернуться к номеру
Телефонні консультації педіатричних пацієнтів — наскільки це безпечно?
Авторы: Мавропуло Т.К., Мокія-Сербіна С.О.
Дніпровський державний медичний університет, м. Дніпро, Україна
Рубрики: Педиатрия/Неонатология
Разделы: Справочник специалиста
Версия для печати
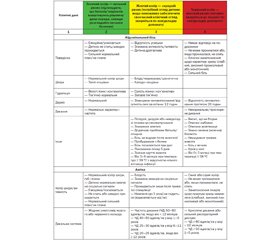
Актуальність. Телемедицина визначається як «використання електронних інформаційних і комунікаційних технологій для надання й підтримки медичної допомоги, коли учасників розділяє відстань» (Field M.J., 1998). Технології варіюють від стандартних телефонних аудіоконсультацій до сценаріїв віртуальної реальності. Прискорене впровадження телемедицини під час пандемії коронавірусної хвороби 2019 року привело до отримання цінного досвіду й доказів ефективності телемедицини в педіатричній практиці. Незважаючи на добре задокументовані переваги телефонної медицини як у сортуванні, так і в лікуванні захворювань, складність процедури робить пацієнтів вразливими щодо помилок у лікуванні. Метою нашої роботи був пошук інформації про медичні помилки, пов’язані з використанням телефону під час спілкування пацієнта/батьків пацієнта з лікарем, і засобів протидії цим помилкам. Матеріали та методи. За пошуковими словами «телемедицина», «телефонні консультації», «педіатрія», «діти», «безпека пацієнта» був проведений пошук літератури за базою даних PubMed Central®. Результати. Згідно з даними літературних джерел, основними типами помилок були відсутність записів щодо епізоду віртуальної консультації, неправильні рішення про сортування, неправильна діагностика, нездатність розпізнати потенційну серйозність повторних дзвінків, відсутність протоколів телефонного консультування, недостатня інформація про пацієнта. У статті наведені заходи, завдяки яким лікарі можуть забезпечити високу безпеку пацієнтів: використання емпіричних правил і протоколів, досвіду та інтуїції, урахування думок і побажань батьків, немедичних чинників і доступності медичної допомоги для сім’ї, використання «захисної сітки». Висновки. Необхідні подальші дослідження, які б вивчали конкретні практики надання й використання телемедицини, щоб розробити науково обґрунтовані рекомендації щодо віртуального нагляду за педіатричними захворюваннями.
Background. Telemedicine is defined as “the use of electronic information and communications technologies to provide and support health care when participants are separated” (Field M.J., 1998). The technologies range from standard telephone audio consultations to virtual reality scenarios. The accelerated uptake of telemedicine during the coronavirus disease 2019 pandemic has resulted in valuable experience and evidence on the delivery of telemedicine for pediatric patients. Despite the well-documented benefits of telephone medicine in both triage and disease management, the complexity of medically related telephone communications leaves patients vulnerable to errors in management. The purpose of our work was to describe medical errors related to the use of the telephone during communication between the patient/parents of the patient and the doctor, and the means of countering these errors in pediatrics. Materials and methods. The PubMed Central® database was searched using the keywords “telemedicine”, “telephone consultation”, “pediatrics”, “children”, and “patient safety”. Results. According to literature, the main types of mistakes were absence of records of the virtual consultation episode, incorrect triage decisions, incorrect diagnosis, failure to recognize the potential seriousness of repeat calls, lack of telephone consultation protocols and insufficient patient information. Measures to increase patient safety were presented: the use of empirical rules and protocols, experience and intuition, taking into account the thoughts and wishes of parents, non-medical factors and the accessibility of health care for the family, the use of a “safety net”. Conclusions. Further researches that would examine specific ways of the delivering and use of telemedicine are needed to develop evidence-based guidelines for virtual pediatric care.
телемедицина; телефонні консультації; педіатрія; безпека пацієнта; огляд
telemedicine; telephone consultations; pediatrics; patient safety; review
Вступ
Матеріали та методи
Результати
Висновки
- Field M.J. Telemedicine: a guide to assessing telecommunications in healthcare. J. Digit. Imaging. 1997. 10. 28-28. doi: 10.1007/BF03168648.
- Lakshin G., Banek S., Keese D., Rolle U., Schmedding A. Telemedicine in the pediatric surgery in Germany during the COVID-19 pandemic. Pediatr. Surg. Int. 2021 Mar. 37(3). 389-395. doi: 10.1007/s00383-020-04822-w.
- Haynes S., Marcin J. Pediatric Telemedicine: Lessons Learned During the Coronavirus Disease 2019 Pandemic and Opportunities for Growth Advances in Pediatrics. 2022 Apr. PMCID: PMC8979775.
- Pert J.C., Furth T.W., Katz H.P. A 10-year experience in pediatric after-hours telecommunications. Curr. Opin. Pediatr. 1996. 8. 181-187. doi: 10.1097/00008480-199604000-00018.
- Arane K., Behboudi A., Goldman R.D. Virtual reality for pain and anxiety management in children. Can. Fam. Physician. 2017 Dec. 63(12). 932-934. PMID: 29237632; PMCID: PMC5729140.
- Klar R., Pelikan E. Stand, Möglichkeiten und Grenzen der Telemedizin in Deutschland. Bundesgesundheitsbl. 2009. 52. 263-269. doi: 10.1007/s00103-009-0787-7.
- Katz H.P., Kaltsounis D., Halloran L., Mondor M. Patient safety and telephone medicine: some lessons from closed claim case review. J. Gen. Intern. Med. 2008. 23(5). 517-522. doi: 10.1007/s11606-007-0491-y.
- Severini R.D.S.G., Oliveira P.C., Couto T.B., Simon H. Jr, Andrade A.P.M., Nanbu D.Y., Farhat S.C.L., Schvartsman C. Fast, cheap and feasible: Implementation of pediatric telemedicine in a public hospital during the Covid-19 pandemic. J. Pediatr. (Rio J.). 2022 Mar-Apr. 98(2). 183-189. doi: 10.1016/j.jped.2021.05.007.
- Mahmoud M.A., Daboos M., Gouda S., Othman A., Abdelmaboud M., Hussein M.E., Akl M. Telemedicine (virtual clinic) effectively delivers the required healthcare service for pediatric ambulatory surgical patients during the current era of COVID-19 pandemic: A mixed descriptive study. J. Pediatr. Surg. 2022 Apr. 57(4). 630-636. doi: 10.1016/j.jpedsurg.2021.11.018.
- Kim J.W., Friedman J., Clark S. et al. Implementation of a Pediatric Emergency Telemedicine Program. Pediatric Emergency Care. 2020 Feb. 36(2). e104-e107. DOI: 10.1097/pec.0000000000002044. PMID: 31929395.
- Rees P., Edwards A., Powell C. et al. Patient Safety Incidents Involving Sick Children in Primary Care in England and Wales: A Mixed Methods Analysis. PLoS Med. 2017. 14(1). e1002217. Published 2017 Jan 17. doi:10.1371/journal.pmed.10022.
- Curfman A., McSwain S.D., Chuo J. et al. Pediatric Telehealth in the COVID-19 Pandemic Era and Beyond. Pediatrics. 2021 Sep. 148(3). e2020047795. DOI: 10.1542/peds.2020-047795.
- Ray K.N., Shi Z., Gidengil C.A., Poon S.J., Uscher-Pines L., Mehrotra A. Antibiotic Prescribing During Pediatric Direct-to-Consumer Telemedicine Visits. Pediatrics. 2019 May. 143(5). e20182491. doi: 10.1542/peds.2018-2491.
- Ros-DeMarize R., Chung P., Stewart R. Pediatric behavioral telehealth in the age of COVID-19: Brief evidence review and practice considerations. Curr. Probl. Pediatr. Adolesc. Health Care. 2021. 51(1). 100949.
- Lukas H., Xu C., Yu Y., Gao W. Emerging Telemedicine Tools for Remote COVID-19 Diagnosis, Monitoring, and Management. ACS Nano. 2020 Dec 22. 14(12). 16180-16193. doi: 10.1021/acsnano.0c08494.
- Hjelm N.M. Benefits and drawbacks of telemedicine. J. Telemed. Telecare. 2005. 11. 60-70. doi: 10.1258/1357633053499886.
- Haimi M., Brammli-Greenberg S., Baron-Epel O., Waisman Y. Assessing patient safety in a pediatric telemedicine setting: a multi-methods study. BMC Med. Inform. Decis. Mak. 2020 Apr 3. 20(1). 63. doi: 10.1186/s12911-020-1074-7.
- Hersh W., Helfand M., Wallace J., Kraemer D., Patterson P., Shapiro S., Greenlick M. A systematic review of the efficacy of telemedicine for making diagnostic and management decisions. J. Telemed. Telecare. 2002. 8(4). 197-209. doi: 10.1258/135763302320272167.
- Huibers L., Smits M., Renaud V., Giesen P., Wensing M. Safety of telephone triage in out-of-hours care: a systematic review. Scand. J. Prim. Health Care. 2011. 29(4). 198-209. doi: 10.3109/02813432.2011.629150.
- Hildebrandt D.E., Westfall J.M., Fernald D.H., Pace W.D. Harm resulting from inappropriate telephone triage in primary care. J. Am. Board Fam. Med. 2006. 19(5). 437-442. doi: 10.3122/jabfm.19.5.437.
- Huibers L., Keizer E., Giesen P., Grol R., Wensing M. Nurse telephone triage: good quality associated with appropriate decisions. Fam. Pract. 2012. 29(5). 547-552. doi: 10.1093/fampra/cms005.
- Giesen P., Ferwerda R., Tijssen R., Mokkink H., Drijver R., van den Bosch W., Grol R. Safety of telephone triage in general practitioner cooperatives: do triage nurses correctly estimate urgency? Qual. Saf. Health Care. 2007. 16(3). 181-184. doi: 10.1136/qshc.2006.018846.
- Grol R., Giesen P., Van Uden C. After-hours care in the United Kingdom, Denmark, and the Netherlands: new models. Health Aff. (Millwood). 2006. 25. 1733-1737. doi: 10.1377/hlthaff.25.6.1733.
- Patel V.L., Gutnik L.A., Karlin D.R., Pusic M. Calibrating urgency: triage decision-making in a pediatric emergency department. Adv. Health Sci Educ. Theory Pract. 2008. 13(4). 503-520. doi: 10.1007/s10459-007-9062-6.
- Kempe A., Bunik M., Ellis J., Magid D., Hegarty T., Dickinson L.M., Steiner J.F. How safe is triage by an after-hours telephone call center? Pediatrics. 2006 Aug. 118(2). 457-63. doi: 10.1542/peds.2005-3073. PMID: 16882795.
- Waisman Y. Telemedicine in pediatric emergency care: an overview and description of a novel Service in Israel. J. Intensive & Crit. Care. 2016. 2. 2. doi: 10.21767/2471-8505.100026.
- https://www.pulsetoday.co.uk/covid-19-primary-care-resources/guides/11-primary-care-pathways-for-remotely-assessing-children.
- Almond S., Mant D., Thompson M. Diagnostic safety-netting. Br. J. Gen. Pract. 2009. doi: 10.3399/bjgp09X472971.
- Haynes S.C., Kamerman-Kretzmer R., Khan S.S., Crossen S., Lieng M.K., Marcin J.P. et al. Telemedicine use for pediatric asthma care: a mixed methods study. J. Asthma. 2022 Jan 3. 1-10. doi: 10.1080/02770903.2021.2019265.
- Мавропуло Т.К., Мокія-Сербіна С.О., Золотарьова М.К., Казицька Н.М., Плеханова Т.М., Степаненко Т.І. Актуальні питання надання медичної допомоги дітям з позиції безпеки пацієнта: Навчальний посібник. Львів: Новий Світ, 2000, 2021. 222 с.

/42.jpg)
/43.jpg)
/44.jpg)
/45.jpg)
/46.jpg)
/47.jpg)
/48.jpg)