Вступ
Старіння кісткової тканини є природним фізіологічним процесом. Кісткова тканина зазнає змін протягом усього життя внаслідок постійних процесів резорбції й формування [1]. У процесі старіння циклічність ремоделювання та фазність змінюється за рахунок підвищення темпів резорбції, що призводить до втрати кісткової маси й структурних змін кісткової тканини.
Скелет дорослої людини складається на 80 % з компактної (кортикальної) та на 20 % з губчастої (трабекулярної) кістки. Співвідношення трабекулярної та компактної кістки варіює залежно від ділянки скелета. Довгі кістки мають товстіший кортикальний шар і відносно меншу частину трабекулярної речовини. Крім того, трабекулярна кістка хребців має складну тривимірну мікроструктуру з неоднорідною морфологією: центральна й передньозадня ділянки тіла хребця мають меншу об’ємну частку кістки, ніж відповідна задня ділянка [2]. Різниця між цими двома типами кісткової тканини полягає в пористості: кортикальна кістка має пористість від 5 до 15 %, тоді як трабекулярна кістка — від 40 до 95 % [3].
Кортикальна кістка є відносно твердою та компактною й відіграє в основному структурну й захисну роль. Трабекулярна кістка менш кальцинована та має більше співвідношення площі поверхні до об’єму, що дозволяє їй бути метаболічно активною, але це може змінитися з віком через втрату кісткової тканини та збільшення пористості кори. Помітне збільшення трабекулярної кісткової тканини в тілах хребців та епіфізах довгих кісток відбувається між 3-ю і 4-ю стадіями статевого розвитку за Таннером. Трабекулярна кістка метаболічно активна, але з віком щільність трабекулярної речовини зменшується через втрату кісткових трабекул.
Процес моделювання кістки починається з внутрішньоутробного розвитку плода й триває до закриття епіфізарної зони росту [4], як правило, до кінця другого десятиліття життя [5]. Детермінантами формування нормального піку кісткової маси є генетичні, гормональні, поведінкові фактори (включаючи статус харчування та сон), механічне навантаження через фізичну активність, загальний стан здоров’я і вплив зовнішнього середовища [6, 7].
У старості рівень кісткової маси визначають дві основні детермінанти: максимальна кількість кісткової маси, що досягається в період формування скелета (пік кісткової маси), та швидкість подальшої втрати кісткової тканини.
Відомі три основні вікові процеси, які призводять до зниження кісткової маси. Перший, і найважливіший, — це втрата трабекулярної кістки, що викликана витонченням кісткових трабекул та порушенням їх мікроструктури [8]. Втрата трабекулярної кістки протягом життя становить половину від пікової кісткової маси на рівні хребта й одну чверть на рівні стегнової кістки [9]. Другим процесом, що сприяє зниженню кісткової маси, є зменшення маси кортикальної кістки, в основному викликане підвищеною пористістю як через збільшення резорбційних порожнин, так і через накопичення остеонів із порушеною будовою в умовах старіння. Третій процес — підвищена резорбція на ендокортикальній поверхні кістки.
Аналіз наукової літератури показав, що кісткова тканина в чоловіків із віком змінюється. Це призводить до погіршення її міцнісних характеристик та збільшення ризику остеопоротичних переломів. Зараз у науковій літературі наводять різні фактори та механізми вікових змін кісткової тканини: від генетичних до поведінкових, пов’язаних з особливостями способу життя [6, 7]. Разом із цим залишилися невивченими особливості вікових змін мінеральної щільності кісткової тканини: вік початку, темпи та локалізація втрати кісткової маси, а також фактори, які сприяють віковим змінам кісткової тканини.
Метою нашого дослідження було встановлення вікових змін кісткової тканини в чоловіків.
Матеріали та методи
Дослідження проведене на базі відділу клінічної фізіології та патології опорно-рухового апарату Державної установи «Інститут геронтології імені Д.Ф. Чеботарьова НАМН України» із залученням 342 практично здорових чоловіків віком від 20 до 89 років (середній вік — 53,54 ± 16,65 року, середній зріст — 175,97 ± 7,19 см, середня маса тіла — 85,48 ± 13,64 кг, середній індекс маси тіла (ІМТ) — 27,59 ± 4,01 кг/м2) без остеопорозу й остеопоротичних переломів, без патології з доведеним впливом на кісткову тканину (ревматологічні захворювання, спадкові захворювання сполучної тканини, ендокринні порушення, онкологічні захворювання, запальні захворювання кишечника, баріатричні операції в анамнезі, ВІЛ/СНІД, алкоголізм, хронічне обструктивне захворювання легень, ниркова недостатність, приймання глюкокортикоїдів), а також соматичної патології в суб- чи декомпенсованому стані. Дослідження було схвалене етичною комісією ДУ «Інститут геронтології ім. Д.Ф. Чеботарьова НАМН України» (протокол № 58 від 01.07.2014). Обстежені чоловіки були розподілені на вікові групи: 20–29, 30–39, 40–49, 50–59, 60–69, 70–79 та 80–89 років. Антропометрична характеристика обстежених чоловіків наведена в табл. 1.
Використовували загальноприйняті методи обстеження: опитування, клінічне та антропометричне обстеження, двофотонну рентгенівську абсорбціометрію (ДРА). Клінічне обстеження проводили з метою виключення захворювань і станів із доведеним впливом на кісткову тканину. Мінеральну щільність кісткової тканини (МЩКТ) визначали на рівні всього скелета, поперекового відділу хребта (L1-L4), проксимального відділу та шийки стегнової кістки, дистального та ультрадистального відділу кісток передпліччя методом ДРА (прилад Prodigy, GEНС Lunar, Мадісон, США, 2005).
/19.jpg)
Оцінку МЩКТ у чоловіків 50 років і старше проводили згідно з критеріями ВООЗ за значенням Т-показника на рівні поперекового відділу хребта, проксимального відділу стегнової кістки або шийки стегнової кістки (найнижчий показник). Значення Т-показника менше за –2,5 SD відповідає остеопорозу, в межах –2,5 SD і < –1 SD — низькій МЩКТ (остеопенії), більше –1 SD — нормальній МЩКТ. У чоловіків, молодших за 50 років, оцінку МЩКТ здійснювали за значенням Z-показника на рівні поперекового відділу хребта, проксимального відділу стегнової кістки або шийки стегнової кістки (найнижчий показник) згідно з рекомендаціями Міжнародного товариства клінічної денситометрії. Z-показник > –2 SD відповідає МЩКТ у межах референтних значень для відповідного віку, Z-показник < –2 SD відповідає низькій МЩКТ (нижче від референтних значень для відповідного віку) [10, 11].
Статистичний аналіз проводили з використанням програм Statistica 10 (Serial Number STA999K347150-W) та MEDCALC® (інтернет-ресурс із відкритим доступом: https://www.medcalc.org/calc). Відмінності показників між групами встановлювали за допомогою однофакторного дисперсійного аналізу ANOVA, t-критерію Стьюдента для незалежних вибірок, критерію Манна — Вітні. Відмінності розподілу вибірок оцінювали за допомогою критерію χ2-тест. Результати подані як середні величини та їх стандартне відхилення (М ± SD). Відмінності між показниками вважали вірогідними за р < 0,05.
Результати
Максимальні значення показників МЩКТ на рівні шийки стегнової кістки в практично здорових чоловіків встановлені у віковій групі 20–29 років — 1,145 ± 0,110 г/cм2. Аналіз оцінки МЩКТ шийки стегнової кістки залежно від віку виявив вірогідне зниження показника у віковій групі 40–49 років порівняно з віковою групою 20–29 років (p < 0,001); у віці 50–59 років порівняно з віковою групою 20–29 років (p < 0,001) та 30–39 років (p = 0,01); у віці 60–69 років порівняно з віковою групою 20–29 років (p < 0,001) та 30–39 років (p = 0,04); у віці 70–79 років порівняно з віковою групою 20–29 років, 30–39 років (p < 0,001 для обох груп) та 40–49 років (p = 0,02).
Найнижчі значення МЩКТ на рівні шийки стегнової кістки були зареєстровані у віковій групі 80–89 років — 0,869 ± 0,134 г/cм2 порівняно з віковою групою 20–29 років (p < 0,001), 30–39 років (p < 0,001) та 40–49 років (p = 0,01) (табл. 2).
Як на рівні шийки, так і на рівні проксимального відділу стегнової кістки максимальні значення МЩКТ були встановлені у віковій групі 20–29 років. Вірогідне зниження МЩКТ на рівні проксимального відділу стегнової кістки встановлене в чоловіків віком 70–79 років — 1,030 ± 0,156 г/cм2 порівняно з віковою групою 20–29 років (p = 0,005) та у віці 80–89 років — 0,979 ± 0,173 г/cм2 порівняно з віковою групою 20–29 років (p = 0,004) та 30–39 років (p = 0,03) (табл. 3).
Максимальні значення показника МЩКТ всього скелета в практично здорових чоловіків встановлені у віковій групі 30–39 років. Вірогідне зниження МЩКТ було виявлене лише у віковій групі 80–89 років порівняно з віковою групою 20–29 років (p = 0,05) та 30–39 років (p = 0,008), відмінність становила 8,7 та 10,0 % відповідно (табл. 4).
В обстежених практично здорових чоловіків не були встановлені вірогідні відмінності показника МЩКТ на рівні поперекового відділу хребта з віком (табл. 5). Однак на рівні дистального відділу кісток передпліччя встановлені вірогідно вищі показники МЩКТ у віці 40–49 років — 0,916 ± 0,137 г/cм2 (p = 0,02), 50–59 років — 0,919 ± 0,118 г/cм2 (p = 0,02) та 60–69 років — 0,952 ± 0,115 г/cм2 (p = 0,02) порівняно з віковою групою 20–29 років (табл. 6).
/21.jpg)
Виявлені вікові особливості кісткової тканини в чоловіків на різних ділянках скелета. Найбільш виражене зниження МЩКТ спостерігалося на рівні шийки стегнової кістки: у віці 40–49 років — на 11,8 %, 50–59 років — на 13,8 %, 60–69 років — на 14,8 %, 70–79 років — на 20,0 % та 80–89 років — на 24,1 % порівняно з чоловіками 20–29 років. На рівні проксимального відділу стегнової кістки вірогідне зниження МЩКТ становило 11,2 % у віковій групі 70–79 років та 15,6 % — у віковій групі 80–89 років порівняно з чоловіками 20–29 років. Однак на рівні поперекового відділу хребта зниження МЩКТ було 1,6; 1,9 та 0,8 % у вікових групах 60–69 років, 70–79 років та 80–89 років відповідно, що може бути пов’язане зі зростанням дегенеративно-дистрофічних змін хребта з віком. Вірогідне зниження МЩКТ усього скелета було зареєстроване лише у віковій групі 80–89 років на 8,7 % порівняно з віковою групою 20–29 років, на 10,0 % — порівняно із чоловіками 30–39 років.
Серед обстежених практично здорових чоловіків кісткова тканина в межах вікової норми була виявлена в 67,8 %, остеопенію мали 27,8 %, а в 4,4 % був діагностований остеопороз. У вікових групах 20–29 та 30–39 років не було зареєстровано низької МЩКТ (Z-показник ≤ –2,0 SD на рівні поперекового відділу хребта або шийки стегнової кістки, або проксимального відділу стегнової кістки), а у віковій групі 40–49 років була встановлена в 4,7 % обстежених.
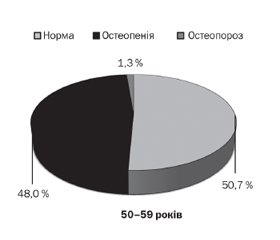
При розподілі обстежених чоловіків за станом кісткової тканини (норма, остеопенія, остеопороз) у віковій групі 50–59 років остеопороз діагностований в 1,3 %, 60–69 років — 3,4 %, 70–79 років — 17,0 %, 80–89 років — в 11,8 % осіб (рис. 1).
Остеопороз у чоловіків діагностувався вірогідно частіше у вікових групах 70–79 років (ДІ 5,98–27,9, χ2 = 10,6, р = 0,001) та 80–89 років (ДІ 0,20–33,1, χ2 = 4,82, р = 0,02), ніж в осіб у віковій групі 50–59 років.
Обговорення
Мінеральна щільність кісткової тканини в практично здорових чоловіків із віком змінюється, проте в різних ділянках скелета ці зміни відбуваються по-різному. На рівні шийки та проксимального відділу стегнової кістки максимальні значення показників МЩКТ встановлені у віковій групі 20–29 років. З віком МЩКТ на рівні шийки стегнової кістки зменшується, показники в чоловіків 40–49 років та старших вірогідно нижчі порівняно з показниками чоловіків віком 20–29 років. В осіб віком 40–49 років показник нижчий на 11,8 % (p = 0,005), в осіб 50–59 років — на 13,8 %, у чоловіків 60–69 років — на 14,8 % (p < 0,001), 70–79 та 80–89 років — на 20,0 % (p < 0,001) та 24,1 % (p < 0,001) відповідно. Однак на рівні проксимального відділу стегнової кістки зміни відбуваються повільніше. Вірогідно нижчі показники зареєстровані тільки у вікових групах 70–79 років — на 11,2 та 9,0 % та 80–89 років — на 15,6 та 13,6 % порівняно зі значеннями МЩКТ у вікових групах 20–29 років та 30–39 років відповідно.
За даними дослідження Shana E. McCormack [12], найбільше накопичення кісткової маси збігається з пубертатним періодом життя дитини та становить 57–60 % від пікової кісткової маси, приблизно 32–35 % загальної кісткової маси дорослої людини накопичується за 2 роки до і через 2 роки після максимальної швидкості росту, а в пізньому підлітковому віці після припинення лінійного росту накопичується ще 7–10 % маси кістки [12]. Максимальний приріст кісткової тканини припадає на вік 12,50 ± 0,90 року в дівчаток і 14,10 ± 0,95 року в хлопчиків [13]. Після закінчення статевого дозрівання рівень мінеральних речовин у скелеті може досягати 90 % від кісткової маси дорослої людини [14]. Однак мінеральна щільність кортикального шару й міцність кістки продовжують збільшуватися після закриття зон росту й це триває протягом третього десятиліття життя.
За даними ультразвукової денситометрії, чоловіче населення України досягає піку кісткової маси у 25–26 років [15], при цьому в чоловіків формується більш високий пік кісткової маси, який перевищує показники в осіб жіночої статі на 8–10 % [16], що зумовлює менший ризик майбутніх переломів.
З віком кістка стає більш жорсткою, а площа поперечного перерізу (трабекулярна поверхня, по якій розподіляється механічне навантаження) зменшується. Унаслідок цього збільшується навантаження на одиницю площі кістки, що може призводити до деформації кістки, а в кістці з низькою мінеральною щільністю підвищується ризик перелому.
У нашому дослідженні МЩКТ на рівні поперекового відділу хребта вірогідно не відрізнялась у чоловіків різних вікових груп віком 20–89 років. Відсутність відмінностей із віком, імовірно, пов’язана з наростанням дегенеративних змін на рівні поперекового відділу хребта (остеохондрозу, спондильозу, спондилоартрозу), які супроводжуються розвитком остеофітів. При проведенні вимірювання МЩКТ у таких умовах відбувається сумація щільності хребців та остеофітів, що призводить до збільшення значень МЩКТ. У зв’язку з вищенаведеним оцінку МЩКТ у чоловіків необхідно проводити на рівні шийки стегнової кістки та/чи поперекового відділу хребта для нівелювання впливу дегенеративно-дистрофічних змін у хребті при інтерпретації показників рентгенівської денситометрії.
При фізіологічному старінні процес кісткової резорбції починає переважати над процесом формування, кісткова маса починає поступово зменшуватися за рахунок витончення трабекул та зниження щільності трабекулярної сітки [17, 18]. До 80-річного віку втрачається близько 25–30 % кортикальної та до 20 % трабекулярної кістки від її накопиченої пікової маси.
Кортикальна кістка в практично здорових чоловіків з віком змінюється по-іншому, не так, як трабекулярна. За результатами нашого дослідження, на рівні дистального відділу кісток передпліччя, який представлений переважно кортикальною кісткової тканиною, найвищі показники встановлені у віковій групі 60–69 років, а значення МЩКТ цієї ділянки у групах 40–49, 50–59 та 60–69 років були вірогідно вищими, ніж в осіб 20–29 років на 15,8; 16,2 та 20,4 % відповідно.
Різноспрямовані зміни показників різних ділянок скелета відобразилися на змінах показника МЩКТ усього скелета. Максимальні значення цього показника зареєстровані в практично здорових чоловіків у віковій групі 30–39 років. Вірогідне зниження МЩКТ усього скелета було зафіксоване лише в чоловіків віком 80–89 років порівняно показниками чоловіків 20–29 років та 30—39 років на 8,7 та 10,0 %, відповідно.
Зміни МЩКТ із віком призвели до збільшення частоти остеопорозу в чоловіків старших вікових груп. Оскільки діагноз «остеопороз» базується на значеннях МЩКТ на рівні поперекового відділу хребта, шийки чи проксимального відділу стегнової кістки, то зміна з віком хоч одного з указаних показників призводить до зростання частоти остеопорозу з віком. Низька МЩКТ (Z-показник ≤ –2,0 SD) не була зареєстрована у вікових групах 20–29 та 30–39 років, а у віковій групі 40–49 років діагностувалась у 4,7 % обстежених. Остеопороз (Т-показник ≤ –2,5 SD) діагностований у 4,4 % обстежених, в 1,3 % осіб віком 50–59 років, у 3,4 % осіб 60–69 років, у 17,0 % — у групі 70–79 років й 11,8 % — у групі 80–89 років. Схожі показники зареєстровані в інших популяціях також. Так, серед чоловіків Великобританії поширеність остеопорозу становила 1 %, у Японії — 4 %, у Канаді — 3 % та 8 % — у Франції [19].
У зниженні МЩКТ в осіб літнього віку поряд із гормональними змінами організму велику роль відіграє знижена фізична активність і частий ліжковий режим, що впливає на якість життя, генетичні порушення, поліморфізми VDR, а також шкідливі звички: куріння та зловживання алкоголем. Куріння призводить до зниження МЩКТ різними шляхами, впливаючи на гормональний баланс організму, при цьому зменшується рівень паратиреоїдного гормону, вітаміну D, порушується абсорбція кальцію, знижується рівень статевих гормонів, а також підвищується рівень кортизолу, усе це збільшує ризик остеопорозу.
Уживання алкогольних напоїв шкодить багатьом органам і тканинам, включаючи кістки, у зв’язку з цим остеопороз розглядають як вторинний, унаслідок алкоголізму. У 5 центрах Франції було проведене дослідження EPIDOS, у якому взяли участь жінки віком 79,9 ± 3,8 року. Установлено, що в обстежених пацієнтів, які щоденно приймали 530 г алкоголю, показники МЩКТ були значно нижчими [20]. Негативний вплив алкоголю на кісткову тканину призводить до зниження кровопостачання кісток, проліферації й диференціювання остеобластів, під його дією знижується абсорбція кальцію [21]. Як додаткові причинні фактори, пов’язані зі зловживанням алкоголем, виступають недостатність фізичних вправ та гормональні зміни [22]. На МЩКТ впливає порушення харчування: низький уміст білків та вітамінів, зокрема вітаміну D. Особи старшої вікової групи частіше мають гастроентерологічну, гепатобіліарну патологію, порушення функції нирок, онкологічні захворювання, ревматичні захворювання, цукровий діабет, які впливають на якість кісткової тканини [23, 24].
При обстеженні 321 чоловіка було виявлено, що куріння, вживання алкоголю, вік, мутації гомозиготної форми гена rs2412298 і наявність низькоенергетичних переломів у родичів першої лінії збільшували ризик низькоенергетичних переломів тіл хребців і, рідше, проксимального відділу стегнової кістки [25]. Автори визначили, що зв’язок низьких значень МЩКТ із генетичними відхиленнями може бути свідченням того, що остеопороз у чоловіків старших вікових груп має «педіатричне» походження, а вік поряд із курінням і зловживанням алкоголем є фактором ризику переломів тіл хребців.
Певними обмеженнями нашого дослідження був вірогідно вищий ІМТ у чоловіків вікових груп 50–59 (28,5 ± 4,5 кг/м2) та 60–69 років (29,0 ± 3,9 кг/м2) порівняно з показниками групи 20–29 років, оскільки відомо, що надмірна маса тіла має протективний вплив на кісткову тканину, а також відсутність аналізу щодо впливу деяких інших чинників на темпи втрати кісткової тканини (зокрема, генетичних).
Висновки
Встановлене вік-асоційоване зниження МЩКТ на різних ділянках скелета в практично здорових чоловіків без клінічно значущих факторів, що впливають на обмін кісткової тканини. Найбільш виражена втрата спостерігається на рівні шийки стегнової кістки. При цьому в 4,4 % обстежених встановлений остеопороз без будь-яких клінічних ознак.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості під час написання статті.
Внесок авторів: Мусієнко А.С. — розробка концепції та дизайну дослідження, збір матеріалу, аналіз отриманих даних, написання та редагування статті; Заверуха Н.В. — збір матеріалу, огляд публікацій за темою статті та підготовка тексту статті.
Отримано/Received 28.04.2021
Рецензовано/Revised 12.05.2021
Прийнято до друку/Accepted 10.06.2021

/19.jpg)
/20.jpg)
/21.jpg)
/22.jpg)