Тарзальні коаліції (ТК) (tarsal coalition, tarsal synostosis, tarsal dysostosis, tarsal bar) — аномальне з’єднання кісток заднього відділу стопи вродженого характеру, що є кістковим (синостоз), хрящовим (синхондроз) та фіброзним (синдесмоз) зрощенням [1]. Згідно з МКХ-10, займає позицію Q66.8: Інші вроджені деформації стопи. Поширеність патології, за даними різних авторів, становить від 1 до 13 % усієї популяції [2, 3]. Доведений автосомно-домінантний тип успадкування з високою пенетрантністю ознаки [4]. Нині встановлено, що етіологічним чинником ТК є порушення сегментації примітивної мезенхіми, про що вперше здогадався H. Leboucq [5]. Двобічне ураження спостерігають у 50 % випадків. Згідно з даними літератури, ТК частіше трапляються у хлопчиків [6]. ТК класифікують за локалізацією, протяжністю зрощення, видом тканини аномального зрощення та клінічними проявами [1, 3, 4]. За локалізацією розрізняють позасуглобові ТК, до яких зараховують п’ятково-човноподібну та кубоподібно-човноподібну коаліції; внутрішньосуглобові, серед яких виділяють таранно-п’яткову коаліцію, за якої можливе злиття середньої, задньої або передньої фасетки; та комбіновані ТК, такі як таранно-човноподібна, човноподібно-клиноподібна, п’ятково-кубоподібна [1–4]. До 50 % випадків трапляється п’ятково-човноподібна ТК [4, 6]. Таранно-п’яткову коаліцію, за даними літератури, виявляють у 45 % випадків [2, 4, 6].
Перше анатомічне описання ТК належить G. Buffon, яке він зробив ще до відкриття рентгенівських променів [7]. Рентгенологічна картина ТК була вперше описана французьким ортопедом E. Kermisson в 1898 році [8]. Згодом було встановлено зв’язок ТК і ригідної плоскої стопи, що отримало назву peroneal spastic flatfoot [9].
Слід зауважити, що ця патологія майже не висвітлена у сучасній вітчизняній літературі, що обумовлює недостатню обізнаність лікарів та низку діагностично-лікувальних помилок. На пострадянському терені класична рентгенологія користується терміном «конкресценція», маючи на увазі кісткове злиття.
Здебільшого перебіг ТК безсимптомний, такі варіанти є випадковою рентгенологічною знахідкою. Дебют клінічної симптоматики пов’язаний з підвищеним фізичним навантаженням або травмою у віці 9–17 років, при цьому пік захворюваності припадає на 10–14 років, коли патологічне з’єднання починає впливати на рухливість стопи [4, 10]. До моменту осифікації ТК можна виявити обмеження рухів у суглобах стопи та тенденцію до ригідної вальгусної деформації заднього відділу. Це так звані симптоматичні ТК, які проявляються больовим синдромом різного ступеня вираженості в проєкції підтаранного суглоба. Осифікація ТК супроводжується прогресуванням ригідної плоскої деформації стопи. Іншою непостійною ознакою, за даними більшості дослідників, може бути «хибний» спазм сухожилків малогомілкових м’язів, іноді дуже болючий (рис. 1) [1, 4, 10]. Термін «спазм» застосовують у зв’язку з вторинною ретракцією сухожилків малогомілкових м’язів, яка обумовлена компенсаторними змінами біомеханіки заднього відділу стопи на тлі ТК [2, 6, 10].
/82.jpg)
Питання діагностики та лікування ТК у дітей та підлітків набуває особливої актуальності через хибну популяризацію процедури корекційного латерального артроерезису підтаранного суглоба із застосуванням гвинтів, що призводить до негативних результатів в обраної категорії пацієнтів [2, 4, 10].
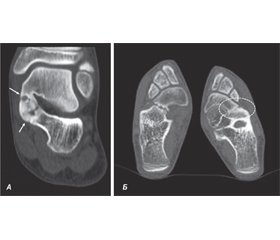
Рентгенографія стоп при навантаженні у стандартних проєкціях дозволяє запідозрити наявність ТК. Застосування додаткової косої латеральної під кутом 45º проєкції, запропоноване Slomann, є корисним для верифікації п’ятково-човноподібного зрощення (рис. 2А) [11].
Для виявлення таранно-п’яткового зрощення рекомендована спеціальна аксіальна проєкція п’яткової кістки за Harris-Beath, яка дозволяє візуалізувати задню та середню фасетки підтаранного суглоба (рис. 2Б) [12]. Деякі автори вважають, що застосування додаткових проєкцій втратило значущість внаслідок широкого застосування томографії [13]. Ми вважаємо, що така думка не зовсім виправдана, оскільки рентгенографія є цінним пошуковим методом діагностики ТК, особливо у випадках кісткових зрощень. Крім того, навантажувальні та функціональні рентгенограми дають цінну інформацію щодо наявності деформації та кутових показників, що її характеризують.
/82_2.jpg)
Рентгенологічна картина ТК включає прямі та непрямі ознаки, при цьому прямі ознаки ТК виявляють вкрай рідко, зазвичай, при кістковому зрощенні великої протяжності [1, 10]. Прямою рентгенологічною ознакою вважають наявність кісткового містка між зацікавленими кістками (рис. 3А). До непрямих ознак належать: 1) С-симптом, або симптом «німба», симптом L. Lateur — лінія підвищеної кісткової щільності у формі горизонтально розташованої літери С у проєкції sustentaculum tali, що характерно для таранно-п’яткової коаліції (рис. 3Б); 2) симптом «носа мурахоїда» визначається на боковій рентгенограмі при п’ятково-човноподібній коаліції, проявляється подовженням переднього відростка п’яткової кістки (рис. 3В); 3) симптом «дзьоба» (рис. 3Г) — дзьобоподібний виріст на дорзальній поверхні шийки та головки таранної кістки [14]; 4) зміна форми кісток заднього відділу стопи (зменшення поздовжнього розміру таранної кістки, сплощення головки таранної кістки, звуження переднього відділу п’яткової кістки, S-подібна форма суглобової щілини таранно-човноподібного суглоба); 5) вторинні дегенеративно-дистрофічні зміни суміжних суглобів та гомілковостопного суглоба.
/83.jpg)
Автори пов’язують низьку чутливість та специфічність рентгенографії з тим, що непрямі рентгенологічні ознаки ТК не є специфічними. Наприклад, С-симптом не специфічний для таранно-п’яткової коаліції та нерідко трапляється при ригідній плоскій деформації стопи іншої етіології. Однак цей метод дозволяє запідозрити наявність ТК, а виявлення непрямих ознак є підставою для проведення КТ і МРТ [15].
Хоча інші дослідники повідомляють про достатню чутливість та специфічність непрямих ознак. Так, симптом «дзьоба» на 48 % чутливий та на 91 % специфічний для діагностики таранно-п’яткової коаліції, а С-симптом є 88% чутливим та 87% специфічним; симптом «носа мурахоїда» має 100% чутливість при п’ятково-човноподібній ТК [16].
Слід зауважити, що рентгенологічна картина ТК набуває більшої інформативності при її порівнянні з типовими клінічними симптомами, які визначаються при класичному ортопедичному обстеженні, за умови обізнаності та досвіду лікаря щодо цієї нозології.
Діагностика при хрящовому та фіброзному типах зрощення є утрудненою через те, що такі типи ТК не завжди візуалізовані на рентгенограмі й мають лише непрямі ознаки [15]. В 1986 році J. Herzenberg та ін. запропонували застосовувати КТ для оцінки всіх ТК [17]. Досить тривалий час цей метод був золотим стандартом діагностики ТК. За даними більшості авторів, трьохвимірна реконструкція зображення допомагає визначити просторове положення аномалії [10]. Виділені КТ-критерії, описані Kumar, дозволяють оцінити тип аномального з’єднання [18]. Найбільш інформативною КТ є для діагностики таранно-п’яткових ТК, особливо корональна проєкція, що дозволяє візуалізувати всі фасетки підтаранного суглоба (рис. 4А). При п’ятково-човноподібних варіантах КТ дає уявлення про протяжність зрощення (рис. 4Б).
/84.jpg)
За даними деяких авторів, чутливість КТ із 3D-реконструкцією становить лише 16 % [19]. Літературні джерела останніх років наводять переконливі дані щодо більш доцільного застосування МРТ для діагностики ТК, особливо при фіброзних і хрящових варіантах [1, 20, 21]. Група авторів на чолі з D. Guignand (2010) довели високу чутливість цього методу для діагностики синостозів [20].
МР-діагностика ТК також базується на виявленні прямих та непрямих ознак. Наявність аномальної кісткової, хрящової або фіброзної тканини між тарзальними кістками належить до прямої ознаки. Непрямі ознаки аналогічні рентгенологічним симптомам, описаним вище; вторинні запальні та дегенеративні зміни суміжних суглобів, набряк кісткової тканини [1, 3, 20]. Характерною виявилася непряма МР-ознака таранно-п’яткової коаліції — симптом «п’яного офіціанта» («drunken waiter») (рис. 5), який проявляється в косому положенні щілини середньої фасетки підтаранного суглоба та диспластичного sustentaculum tali у фронтальних зрізах, що нагадує руку, яка упускає піднос.
/84_2.jpg)
Автори вважають цю ознаку МРТ відображенням рентгенологічного С-симптому [22]. Цими ж авторами при ретроспективному аналізі 101 томограми пацієнтів із ТК лише в 10,3 % випадків п’ятково-човноподібних коаліцій був виявлений симптом «носа мурахоїда», а обернений симптом «носа мурахоїда» — в два рази частіше. Симптом «дзьоба» вони встановили в 19,2 % випадків [22].
Застосування режиму пригнічення жиру дозволяє оцінити ознаки набряку та запалення кісткової тканини, а при дослідженні в Т2-зваженому режимі можна візуалізувати набряк кісткової тканини навколо ділянки зрощення, що є ознакою фіброзної ТК. Саме такі варіанти ТК не діагностуються при рентгенографії та КТ [20–22]. Також описані «псевдокоаліції», при яких відсутні прямі ознаки, але відстань між тарзальними кістками зменшена й виявляються вторинні ознаки ТК [23].
Висновки
Незважаючи на достатньо давню історію вивчення проблеми, діагностика ТК лишається актуальним питанням і зараз. Труднощі діагностики патології пов’язані з недостатньою обізнаністю лікарів із клінічною та рентгенологічною картиною ТК. Класичне ортопедичне обстеження та настороженість щодо можливої ТК дозволить вчасно виявити патологію й уникнути невідповідного лікування. Застосування сучасних методів візуалізації, таких як КТ та МРТ, сприяє підвищенню та точності діагностики ТК.
Конфлікт інтересів. Дана публікація не викликає будь-якого конфлікту між авторами, не була і не буде предметом комерційної зацікавленості чи винагороди в жодній формі.
Отримано/Received 11.04.2021
Рецензовано/Revised 27.04.2021
Прийнято до друку/Accepted 05.05.2021
Список литературы
1. Klammer G., Espinosa N., Iselin L.D. Coalitions of the tarsal bones. Foot Ankle Clin. 2018. 23(3). 435-449. doi: 10.1016/j.fcl.2018.04.011.
2. Kothari A., Masquijo J. Surgical treatment of tarsal coalitions in children and adolescents. EFORT Open Rev. 2020. 26. 5(2). 80-89. doi: 10.1302/2058-5241.5.180106.
3. Prado M.P., Mendes A.A., Olivi R. et al. Cuboid-navicu-lar tarsal coalition. Rev. Bras. Ortop. 2015. 12. 45(5). 497-9. doi: 10.1016/S2255-4971(15)30443-2. PMID: 27047815.
4. Mosca V.S. Subtalar coalition in pediatrics. Foot Ankle Clin. 2015. 20(2). 265-81. doi: 10.1016/j.fcl.2015.02.005.
5. Leboucq H. De la Soudure Congenitale de Certains Osdu Tarse. Bull. Acad. R. Med. Belg. 1890. 4. 103-112.
6. Farid A., Faber F.W.M. Bilateral triple talocalcaneal, calcaneonavicular, and talonavicular tarsal coalition: A Case Report. J. Foot Ankle Surg. 2019. 58(2). 374-376. doi: 10.1053/j.jfas.2018.08.047.
7. Buffon G.L. Histoire naturalle generale et particulare. Avec la description du cabinet du Roi. Paris, 1750.
8. Kermisson E. Double pied bot varus par malformation ossseuse primitive associe a des ankyloses congenitales des 73 doigts et des arteils chez quatre membres d’une meme famille. Rev. Orthop. 1898. 9. 392-398.
9. Harris R.I., Beath T. Etiology of peroneal spastic flat foot. J. Bone Joint Surg. 1948. 30-B(4). 624-634.
10. Docquier P.L., Maldaque P., Bouchard M. Tarsal coalition in paediatric patients. Orthop. Traumatol. Surg. Res. 2019. 105(1S). S123-S131. doi: 10.1016/j.otsr.2018.01.019.
11. Venugopal Guduri, Mark A. Dreyer. Talocalcaneal Coalition. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. 2020. PMID: 31751043.
12. Korvin H. Coalitio talocalcanea. Z. Orthop. Chir. 1934. 60. 105-110.
13. Кенис В.М., Никитина Н.В. Тарзальные коалиции у детей (обзор литературы). Травматология и ортопедия России. 2010. 3(57). 159-165.
14. Ridley L.J., Han J., Ridley W.E. et al. Talar beak sign: Tarsal coalition. J. Med. Imaging Radiat. Oncol. 2018. 62(Suppl. 1). 164-165. doi: 10.1111/1754-9485.35_12786.
15. Taniguchi A., Tanaka Y., Kadono K. et al. C sign for diagnosis of talocalcaneal coalition. Radiology. 2003. 228(2). 501-505. doi: 10.1148/radiol.2282020445.
16. David A.L., Michael F.R., Andrew H.H. et al. Tarsal Coalitions: Radiographic, CT, and MR Imaging Findings. HSS J. 2014. 10(2). 153-166. doi: 10.1007/s11420-013-9379-z.
17. Herzenberg J.E., Goldner J.L., Martinez S. et al. Computerized tomography of talocalcaneal tarsal coalition: a clinical and anatomic study. Foot Ankle. 1986. 6. 273-288. https://www.ajronline.org/doi/10.2214/AJR.14.14082.
18. Kumar S.J., Guille J.T., Lee M.S. et al. Osseous and non-osseous coalition of the middle facet of the talocalcaneal joint. J. Bone Joint Surg. Am. 1992. 74(4). 529-535. PMID: 1583047.
19. Rozansky A., Varley E., Moor M. et al. A radiologic classification of talocalcaneal coalitions based on 3D reconstruction. Journal of Children's Orthopaedics. 2010. 4. 2. Published Online https://doi.org/10.1007/s11832-009-0224-3.
20. Guignand D., Journeaua P., Mainard-Simardb L. et al. Child calcaneonavicular coalitions: MRI diagnostic value in a 19-case series. Orthopaedics & Traumatology: Surgery & Research. 2011. 97. 1. 67-72. https://doi.org/10.1016/j.otsr.2010.09.015.
21. Радченко К.А., Гайко О.Г. МРТ-діагностика травм та захворювань надп’ятково-гомілкового суглоба та стопи (огляд літератури). Вісник ортопедії, травматології та протезування. 2020. 2. 43-52. doi: 10.37647/0132-2486-2020-105-2-43-52.
22. Nalaboff K.M., Schweitzer M.E. MRI of tarsal coalition: frequency, distribution, and innovative signs. Bull NYU Hosp. Jt. Dis. 2008. 66(1). 14-21. PMID: 18333823.
23. Soni J.F., Valenza W., Matsunaga C. Tarsal coalition. Curr. Opin. Pediatr. 2020. 32(1). 93-99. doi: 10.1097/MOP.0000000000000858. PMID: 31789975.
/84_2.jpg)

/82.jpg)
/82_2.jpg)
/83.jpg)
/84.jpg)