Резюме
Актуальність. Дефіцит йоду в харчуванні є єдиною і найбільш поширеною причиною ураження головного мозку та порушення інтелектуального розвитку в дітей, якій можна запобігти адекватними методами профілактики. Мета роботи — оцінити стан здоров’я дітей і формування здоров’язбережувальної компетентності у школярів, які мешкають у йододефіцитних регіонах. Матеріали та методи. Проанкетовані 655 батьків і ретроспективно вивчена захворюваність 1973 школярів із різних районів Північної Буковини (Чернівецька область). Визначені інтегральний показник інформованості (ІПІ) та інтегральний показник профілактичної поведінки (ІППП). Результати. Харчування обстежених дітей було нераціональним, із вживанням продуктів, вирощених на присадибних ділянках, йодовану сіль використовувала тільки 1 родина з 50. На відмінно (не хворіє) своє здоров’я оцінили 11,9 %, добре (інколи хворіє) — 71,7 %, задовільно (часто хворіє) — 16,3 % опитаних. 14,4 % респондентів мають високий ІППП, 41,7 % — середній та 43,8 % — низький. Між показниками ІПІ та ІППП спостерігається високовірогідний зв’язок (λ2 Пірсона = 98,119, df = 29, p = 0,000, V Крамера = 0,162). Висновки. З метою формування здоров’язбережувальної компетентності у школярів, які мешкають в йододефіцитних регіонах, необхідно розробляти та впроваджувати нові форми мотивації до щоденного профілактичного прийому йодованої солі.
Актуальность. Дефицит йода в питании является единственной и наиболее распространенной причиной поражения головного мозга и нарушения интеллектуального развития у детей, которую можно предупредить адекватными методами профилактики. Цель работы — оценить состояние здоровья детей и формирование здоровьесберегающей компетентности у школьников, проживающих в йододефицитных регионах. Материалы и методы. Проанкетированы 655 родителей и ретроспективно изучена заболеваемость 1973 школьников из разных районов Северной Буковины (Черновицкая область). Определены интегральний показатель информированности (ИПИ) и интегральный показатель профилактического поведения (ИППП) среди школьников и их родителей. Результаты. Питание обследованных детей было нерациональным, с употреблением продуктов, выращенных на приусадебных участках, йодированную соль использовала только 1 семья из 50. На отлично (не болеет) свое здоровье оценили 11,9 %, хорошо (иногда болеет) — 71,7 %, удовлетворительно (часто болеет) — 16,3 % опрошенных. 14,4 % респондентов имеют высокий ИППП, 41,7 % — средний и 43,8 % — низкий. Между показателями ИПИ и ИППП наблюдается высокодостоверная связь (λ2 Пирсона = 98,119, df = 29, p = 0,000, V Крамера = 0,162). Выводы. С целью формирования здоровьесберегающей компетентности у школьников, проживающих в йододефицитных регионах, необходимо разрабатывать и внедрять новые формы мотивации к ежедневному профилактическому приему йодированной соли.
Background. Iodine deficiency in the diet is the only and most common cause of brain damage and intellectual impairment in children, which can be prevented by adequate methods. The purpose was to assess the state of health of children and the formation of health competence in schoolchildren living in iodine-deficient regions. Materials and methods. Six hundred and fifty-five parents were surveyed and the morbidity was retrospectively studied in 1,973 schoolchildren from different districts of Northern Bukovina (Chernivtsi region). Integrated awareness indicator (IAI) and integrated preventive behavior indicator (IPBI) have been identified. Results. The nutrition of the examined children was irrational, with the use of products grown on homesteads, iodized salt was used by only 1 family out of 50. 11.9 % of respondents rated their health as excellent (not sick), 71.7 % — as good (sometimes sick), 16.3 %— as satisfactory (often ill). 14.4 % of respondents have a high IPBI, 41.7 % — a medium and 43.8 % have a low IPBI. There is a highly reliable relationship between IAI and IPBI (Pearson λ2 = 98.119, df = 29, p = 0.000, Cramer’s V = 0.162). Conclusions. In order to develop health competence in schoolchildren living in iodine-deficient regions, it is necessary to develop and implement new forms of motivation for daily preventive intake of iodized salt.
Вступ
Механізм виникнення йододефіцитних захворювань добре вивчений, зрозумілі причини їх виникнення, та існують прості і доступні для будь-якої групи населення методи профілактики [1]. Проте дефіцит йоду в харчуванні є єдиною і, за даними світової статистики, найбільш поширеною причиною ураження головного мозку і порушення інтелектуального розвитку в дітей, якій можна запобігти адекватними методами профілактики [2]. Загалом друга половина минулого століття та перші два десятиліття нинішнього століття у Європейському регіоні характеризуються погіршенням стану здоров’я всіх верств населення, що зумовило, у свою чергу, усвідомлення проблеми здоров’яспрямованої діяльності в різних європейських країнах [3]. Стан здоров’я населення у країнах Центральної і Східної Європи у 80–90-х рр. ХХ ст. був набагато гіршим, ніж в інших регіонах Європи [4]. Так, згідно з дослідженнями групи науковців [5–7] наприкінці 80-х рр. ХХ ст., тривалість життя у країнах Східної Європи почала скорочуватися, а в 90-х рр. цей процес ще більше прискорився, зокрема в Україні та Російській Федерації, що призвело до серйозних соціально-економічних змін [8]. В Україні, порівняно з іншими європейськими країнами, люди не тільки помирають у більш молодому віці, але й проживають менше років у стані фізичного благополуччя, третина українців помирає передчасно, у віці до 65 років [9]. Це пояснюється незадовільним рівнем соціально-економічних умов, забрудненістю навколишнього середовища, відсутністю ефективної профілактики і низькою якістю медичного обслуговування, а також тим, що освіта з питань здорового способу життя переважно мала інформативний характер.
Щодо проблеми здоров’я, здоров’язбереження дітей і підлітків, то сьогодні вона розглядається суб’єктивно, питання лікування переважає над профілактикою, не має цілісного підходу до індивідуального здоров’я дітей, зокрема тих, які проживають в йододефіцитних регіонах. Однією з причин погіршення здоров’я дітей, зокрема шкільного віку, є недостатність знань про здоровий спосіб життя, умінь і навичок його підтримання, незважаючи на цілу низку прийнятих державних актів [10–12]. Саме тому формування здоров’язбережувальної компетентності дітей має стати важливим елементом навчально-виховного та медико-профілактичного процесу.
Мета роботи — оцінити стан здоров’я дітей і формування здоров’язбережувальної компетентності у школярів, які мешкають у йододефіцитних регіонах.
Матеріали та методи
Згідно з метою та завданням дослідження проводилось багатопланове анкетування з уточненням анамнестичних, соціальних, побутових, екологічних та інших особливостей проживання дітей (всього 1973 особи). У дослідженні взяли участь батьки (655) школярів 14 денних загальноосвітніх шкіл із різних районів Північної Буковини (Чернівецька область). Вибірка ймовірнісна, застосовувався гніздовий спосіб, статистична похибка вибірки не перевищує 5 %. Для виявлення різних моделей профілактичної поведінки населення в галузі профілактики йододефіциту проведено розрахунок показників, що характеризують інформованість (інтегральний показник інформованості (ІПІ), що характеризує знання респондентами ключових фактів, необхідних для прийняття рішення щодо профілактичної поведінки в галузі профілактики йодного дефіциту) і профілактичну поведінку (інтегральний показник профілактичної поведінки (ІППП), що характеризує профілактичну поведінку респондентів в галузі профілактики йодного дефіциту) [13]. Ретроспективне вивчення захворюваності проводилось за матеріалами частоти звернень за медичною допомогою в лікувально-профілактичні заклади (проаналізована медична документація: № 025/о «Медична карта амбулаторного хворого», № 003/о «Медична карта стаціонарного хворого», № 026/о «Медична карта дитини (для дошкільного та загальноосвітнього навчальних закладів)»). Одержані результати оброблені методом статистичного варіаційного та кореляційного аналізу. Статистична обробка включала підрахунок середнього арифметичного значення кожного з показників (М), середнього квадратичного відхилення (σ). Оцінка вірогідності результатів передбачала визначення середньої помилки середньоарифметичної (m), вірогідності відмінностей середніх величин за t-критерієм Стьюдента. Для статистичної обробки використана комп’ютерна програма BioStat.
Дизайн дослідження передбачав дотримання принципів конфіденційності, концепцію інформованої згоди й урахування основних положень GCР ІCH та Гельсінської декларації з біомедичних досліджень, у яких людина виступає об’єктом, та наступних її переглядів (Сеул, 2008), Конвенції Ради Європи про права людини та біомедицину (2007 р.) та позитивний висновок локальної комісії з біомедичної етики при Чернівецькій обласній дитячій лікарні.
Результати та обговорення
За результатами анкетування можна зробити висновок, що здебільшого обстежувані нами діти мали задовільне або добре матеріальне забезпечення, проживали в задовільних соціально-побутових умовах, однак їх харчування було нераціональним: в їх меню переважали хліб і мучні вироби (63,4 %), молочні продукти споживали тільки 55,2 %, м’ясні — 34,6 %, овочі вживали 47,3 %, рибні продукти — 5,5 %. Варто зауважити, що, за результатами дослідження, жодна дитина з обстеженої групи не вживала морепродукти з високим умістом йоду, йодовану сіль використовувала тільки 1 родина з 50, однак і вона використовувала і зберігала сіль без дотримання елементарних гігієнічних вимог. Раціон харчування більшої частки дітей складався з продуктів, вирощених на присадибних ділянках, що в умовах природного йодного дефіциту містять мало йоду. Самооцінка стану здоров’я дітей показала, що на відмінно (не хворіє) своє здоров’я оцінили 11,9 %, добре (інколи хворіє) — 71,7 %, задовільно (часто хворіє) — 16,3 % опитаних (рис. 1).
/33.jpg)
11,9 % дітей відзначають швидку втомлюваність, 4,3 % — зниження пам’яті, 2,1 % — поганий сон. Значна частина дітей (79,3 %) скаржилась на наявність у них больового синдрому. Так, періодичні головні болі відзначались у 30,4 %, болі в животі — у 25,0 %, в ділянці серця — у 16,3 %, іншої локалізації — у 7,6 %. 15,2 % опитаних відзначають у себе погіршення зору.
Основні інформаційні факти включають знання проанкетованих батьків і дітей щодо наявності на території їх мешкання йододефіциту та методів його профілактики. Розподіл результатів оцінки ІПІ та ІППП представлений у табл. 1, 2. Між показниками спостерігається високовірогідний зв’язок ((λ2 Пірсона = 98,119, df = 29, p = 0,000, V Крамера = 0,162).
/34_2.jpg)
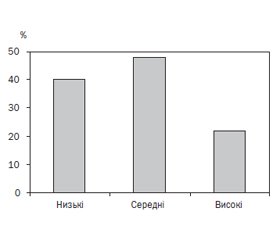
При аналізі отриманих даних встановлено, що 82 із 2628 (3,1 %) респондентів мають високий ІПІ та ІППП, тобто мають вдома йодовану сіль із нормативним вмістом в ній йоду та постійно застосовують її в їжу. Ще 405 (14,4 %) респондентів мають високий ІППП та середній ІПІ, і 50 (2,1 %) — низький ІПІ. Середній ІППП відзначається у 41,7 % (вживають йодовану сіль несистематично або вживають недостатню її кількість), при цьому 5,7 % серед них мають високий ІПІ, 32,5 % — середній і 5,5 % — низький ІПІ. Решта 42,8 % респондентів мають низький ІППП (зовсім не використовують йодовану сіль), однак високий ІПІ серед цих респондентів мають 2,1 %, середній — 26,2 % та низький — 9,7 %. Отже, високий ІПІ не може бути гарантом наявності якісних профілактичних заходів у родині щодо профілактики йододефіциту. Згруповані результати щодо ІПІ та ІППП подані на рис. 2.
/34.jpg)
У групі респондентів з середнім і високим рівнем інформованості і профілактичної поведінки профілактична робота полягає в формуванні мотивації до щоденного профілактичного прийому йодованої солі. Респонденти з середнім і високим рівнем інформованості при низькому рівні профілактичної поведінки потребують додаткового роз’яснення щодо причин відсутності профілактичних заходів і формування мотивації до щоденного вживання йодованої солі.
Отже, якщо розглядати здоров’язбережувальну компетентність як комплекс знань, умінь, ставлень і цінностей, спрямованих на збереження та зміцнення здоров’я, то її можна застосувати для збереження здоров’я — свого й оточуючих [13, 14]. Здоров’язбережувальна компетентність як інтегративна риса особистості складається з сукупності знань про людину та її здоров’я, здоровий спосіб життя; мотивації, що має екологозбережувальну спрямованість щодо себе та навколишнього середовища, спонукає до дотримання здорового способу життя; потреби в засвоєнні способів збереження власного здоров’я, орієнтованих на самопізнання, самовиховання та самореалізацію [15, 16].
Європейські дослідники ототожнюють поняття «здоров’язбережувальна компетентність» із сукупністю компетенцій щодо зміцнення здоров’я — «action competence», розглядаючи їх як здатність дітей розвивати свої здібності та навички і тим самим контролювати та зміцнювати власне здоров’я, забезпечувати умови і детермінанти для позитивного впливу на здоров’я, що досягається шляхом впровадження високоякісної освітньої політики і практики [17, 18]. Формування культури здоров’я за обов’язковою участю дітей шкільного віку здійснюється педагогами, медичними працівниками, вихователями, батьками. Співпраця з науково-дослідними, громадськими та медичними закладами дозволяє створити науково-обґрунтовані програми і плани роботи, провести моніторингові дослідження стану здоров’я школярів. Важливу роль у цьому процесі відіграє медична сестра-бакалавр, яка має певні навички проведення профілактичних заходів. У 2013 р. у місті Оденсе (Данія) була проведена IV Європейська конференція «Рівність, освіта та здоров’я» («Equity, education and health»), результатом якої стала Оденська заява щодо поліпшення співпраці міністерств освіти та охорони здоров’я [19]. На конференції учасники поділилися своїми ідеями, знаннями і досвідом роботи шкіл здоров’я в Європі. Актуальним питанням стала профілактика неінфекційних хвороб, зокрема йододефіцитних захворювань, розробка стратегії формування оптимального здоров’язбережувального середовища, організація навчання з метою збереження і зміцнення здоров’я дітей і досягнення більш високої успішності навчання.
В Украні в цілому впроваджені тільки окремі елементи такого підходу до вирішення проблем йододефіциту [20–22]. Дослідження та творче застосування європейського досвіду розвитку мереж у сфері здоров’яспрямованої діяльності сприятиме приверненню уваги вітчизняних політиків, теоретиків і практиків освіти та медицини до потреб законодавчої, наукової та фінансової підтримки розвитку цього напрямку. Підтвердженням цього є Указ Президента України «Про Національну стратегію розбудови безпечного і здорового освітнього середовища у новій українській школі» [23].
Висновки
1. Раціон харчування більшої частки дітей є деформованим і складається з продуктів, що містять мало йоду.
2. Діти з йододефіцитного регіону мають гірші показники стану здоров’я, що потребує проведення моніторингових досліджень.
3. З метою формування здоров’язбережувальної компетентності у школярів, які мешкають в йододефіцитних регіонах, необхідно розробляти та впроваджувати нові форми мотивації до щоденного профілактичного прийому йодованої солі.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів та власної фінансової зацікавленості при підготовці даної статті.
Список литературы
1. Alexander E.K., Pearce E.N., Brent G.A. [et al.]. Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and the Postpartum. Thyroid. 2017. № 27(3). Р. 315-389.
2. American Thyroid Association. 2017. https://www.thyroid.org/media-main/about-hypothyroidism/. Accessed 29 October 2017.
3. Governance for health in the 21st century: a study for the WHO Regional Office for Europe. Copenhagen, WHO Regional Office for Europe, 2011. Document EUR/RC61/Inf.Doc./6; http://www.euro.who.int/_data/assets/pdf_file/0004/149971/RC61_rInfDoc06.pdf
4. Health care reforms in Europe: an analysis of current strategies. Copenhagen: WHO, Regional Office for Europe, 1996. 41 p.
5. The Tallinn Charter: Health Systems for Health and Wealth. Copenhagen: WHO, Regional Office for Europe, 2008. http://www.euro.who.int/_data/assets/pdf_file/0007/88612/E91438R.pdf
6. Kickbusch I., Gleicher D. Governance for health in the 21st century. Copenhagen: WHO, Regional Office for Europe, 2012. http://www.euro.who.int/__data/assets/pdf_file/0019/171334/RC62BD01-Governance-for-Health-Web.pdf
7. Health 2020: a European policy framework and strategy for the 21st century. Copenhagen: WHO, Regional Office for Europe, 2012. 224 р.
8. Трагедія, якої можна уникнути: Подолання в Україні кризи здоров’я людини. Досвід Європи. К.: ВЕРСО-04, 2009. 72 с.
9. Оржеховська В.М., Єжова О.О. Здоровий спосіб життя. Суми: СумДПУ ім. А.С. Макаренка, 2010. 188 с.
10. Бех І.Д. та ін. Концепція формування позитивної мотивації на здоровий спосіб життя у дітей та молоді: Превентивна педагогіка. За ред. В.М. Оржеховської, О.І. Пилипенко. Черкаси: Чабаненко Ю., 2007. С. 259-274.
11. Державна цільова соціальна програма «Молодь України» на 2009–2015 рр. Постанова Кабінету Міністрів України від 26 червня 2013 р. № 458. [Електронний ресурс]. Режим доступу: http://zakon4.rada.gov.ua/laws/show/41-2009-п
12. Державна програма профілактики йодної недостатності у населення на 2002–2005 роки. Постанова Кабінету Міністрів України від 26 вересня 2002 р. № 1418.
13. Ковальжина Л.С. Социальные технологии управления профилактикой микронутриентной недостаточности населения. Тюмень: ТюмГНГУ, 2014. 188 с.
14. Силин А.Н., Ковальжина Л.С. Здоровый образ жизни в Тюменском регионе. Вестник Института социологии. 2017. № 21. С. 96-107.
15. Черненко Н., Миронюк Г. Школа сприяння здоров’ю від А до Я: перші кроки. К.: Шк. світ, 2010. 112 с.
16. Бєсєдіна А.А., Єжова О.А., Калиниченко І.О. Етапи розвитку освітньої установи як Школи здоров’я: методичні рекомендації. Суми: СумДПУ ім. А.С. Макаренка, 2013. 50 с.
17. Бєсєдіна А.А., Єжова О.А. Етапи розвитку Європейської мережі шкіл сприяння здоров’ю. Вісник післядипломної освіти: зб. наук. пр. К.: АТОПОЛ, 2013. № 9(22). С. 62-69.
18. Єжова О.О., Бєсєдіна А.А., Бережна Т.І. Школи здоров’я у країнах Східної Європи: теорія і практика: Монографія. За заг. ред. О.О. Єжової. Суми: Сумський державний університет, 2016. 288 с.
19. The Odense statement our abc for equity, education and health. [Electronic resource]. Odense, Denmark, 2013. Access mode: http://school-forhealth.ru/
20. Зелінська Н.Б., Труш О.А., Маменко М.Є., Бєлих Н.А. Регіональна модель профілактики йодного дефіциту. Клінічна ендокринологія та ендокринна хірургія. 2009. № 2(27). С. 17-23.
21. Полька Н.С., Антамонов М.Ю., Калиниченко І.О., Гозак C.В. Система експертного оцінювання ефективності здоров’я–спрямованої діяльності закладів освіти: методичні рекомендації. Київ: ДУ «Інститут гігієни та медичної екології ім. О.М. Марзєєва АМН України», 2009. 36 с.
22. Державна цільова соціальна програма «Молодь України» на 2009–2015 рр. Постанова Кабінету Міністрів України від 26 червня 2013 р. № 458. [Електронний ресурс]. Режим доступу: http://zakon4.rada.gov.ua/laws/show/41-2009-п
23. Загальна теорія здоров’я та здоров’язбереження: Колективна монографія. За заг. ред. Ю.Д. Бойчука. Харків: Вид. Рожко С.Г., 2017. 488 с.
24. Національна стратегія розбудови безпечного і здорового освітнього середовища у новій українській школі. Указ Президента України від 25 травня 2020 року № 195/2020. https://zakon.rada.gov.ua/laws/show/195/2020#Text.
/33.jpg)
/34.jpg)

/34_2.jpg)