Международный эндокринологический журнал Том 15, №1, 2019
Вернуться к номеру
Мужской фактор бесплодия: алгоритм лабораторной диагностики причин
Авторы: Рыкова О.В.
Руководитель клинического направления лабораторной диагностики лаборатории «Синэво», г. Киев, Украина
Рубрики: Эндокринология
Разделы: Справочник специалиста
Версия для печати
Своєчасна діагностика причин безпліддя є запорукою ефективності лікування. З огляду на те, що в структурі причин даного стану половина припадає на чоловічий фактор, важливо провести комплексне обстеження для виявлення етіології та проведення відповідного лікування, включно з вибором методу допоміжних репродуктивних технологій. У статті наведені алгоритми лабораторних методів діагностики. Особливий акцент зроблений на правилах направлення чоловіків на дане обстеження з урахуванням факторів, що можуть вплинути на результати, оптимальних комплексах лабораторних тестів і алгоритмах інтерпретації результатів. Рекомендації сформовані на основі опублікованого в 2018 році керівництва «Testosterone Therapy in Men With Hypogonadism: An Endocrine Society. Clinical Practice Guideline».
Своевременная диагностика причин бесплодия является залогом эффективности лечения. Учитывая, что в структуре причин данного состояния половина приходится на мужской фактор, важно провести комплексное обследование для выявления этиологии и проведения соответствующего лечения, включая выбор метода вспомогательных репродуктивных технологий. В статье изложены алгоритмы лабораторных методов диагностики. Особый акцент сделан на правилах направления мужчин на данное обследование с учетом факторов, которые могут повлиять на результаты, оптимальных комплексах лабораторных тестов и алгоритмах интерпретации результатов. Рекомендации сформированы на основе опубликованного в 2018 году руководства «Testosterone Therapy in Men With Hypogonadism: An Endocrine Society. Clinical Practice Guideline».
Timely diagnosis of the causes of infertility is the key to the effectiveness of treatment. Given that half of the causes of this condition accounts for male factor, it is important to conduct a comprehensive study to identify the etiology and appropriate treatment, including in vitro fertilization method selection. The article describes the algorithms of laboratory diagnostic methods. Particular emphasis is placed on the rules for referring men to this survey, taking into account factors that might influence the results, optimal sets of laboratory tests and algorithms for interpreting the results. Recommendations are based on the guidelines published in 2018 — “Testosterone Therapy in Men with Hypogonadism: An Endocrine Society. Clinical Practice Guideline”.
безпліддя; гіпогонадизм; тестостерон загальний; тестостерон вільний; глобулін, що зв’язує статеві гормони; гіперпролактинемія; спермограма
бесплодие; гипогонадизм; тестостерон общий; тестостерон свободный; глобулин, связывающий половые гормоны; гиперпролактинемия; спермограмма
infertility; hypogonadism; total testosterone; free testosterone; sex hormone-binding globulin; hyperprolactinemia; spermogram
Согласно определению ВОЗ, репродуктивное здоровье человека — это состояние полного физического, умственного и социального благополучия во всех вопросах функционирования репродуктивной системы. Одним из важных аспектов его сохранения является своевременное выявление заболеваний, которые влияют на репродуктивный потенциал человека.
Это актуальная тема, однако традиционно разрабатываются в основном алгоритмы обследования женщин. Но если проанализировать структуру причин бесплодия, то соотношение женского и мужского факторов составляет 1 : 1, практически в трети случаев причины есть у обоих партнеров. Это определяет важность комплексного обследования не только женщин, но и мужчин.
Какой комплекс обследования проводится для оценки репродуктивного здоровья мужчины? Многое зависит от того, к какому специалисту обращаются на первом этапе. Традиционно оцениваются показатели спермограммы, иногда, при отсутствии отклонений, усилия по поиску причин часто переходят в зону женского фактора. Однако важно учитывать, что нормальные показатели спермограммы не всегда свидетельствуют об отсутствии мужского фактора, требуется проведение целого ряда других обследований, перечень которых будет определяться дополнительными данными по клинической картине. Тестостерон, продуцируемый гонадами и надпочечниками, играет ключевую роль в определении репродуктивного и сексуального здоровья мужчины, и целый ряд клинических проявлений может быть одним из первых клинических признаков андрогенного дефицита, а с другой стороны — проявлением целого ряда заболеваний, которые требуют специфического лечения и наблюдения у соответствующего специалиста. Лабораторные методы позволяют своевременно выявлять эндокринопатии и ставить биохимический диагноз, который определяет необходимость проведения инструментальных методов топической диагностики.
Андрогенный статус
Определение уровня тестостерона (Т) общего рекомендовано на первом этапе обследования мужчины для оценки андрогенного статуса
В основе оценки андрогенного статуса мужчины, согласно всем мировым руководствам, лежит определение тестостерона (Т) общего. Однако возникает несколько вопросов при интерпретации результатов первичного тестирования:
1. Какой уровень Т общего принять за диагностический порог андрогенного дефицита? Рефе–рентные уровни лаборатории? Диагностические пороги, рекомендованные мировыми сообществами? Что важно учитывать? Какие лабораторные данные важно знать?
2. Если получены уровни Т общего ниже диагностического порога, всегда ли это признак андрогенного дефицита? Каков алгоритм дальнейшего обследования? И что делать, если в другой лаборатории при повторном обследовании определены нормальные уровни?
3. Иногда возникает другая клиническая ситуация: лаборатория определяет нормальные уровни, а данные клиники свидетельствуют в пользу дефицита Т. Каков алгоритм обследования? Что важно определить для правильной оценки андрогенного статуса?
4. Есть или нет преимущества в определении Т свободного? Как интерпретировать результаты? Какие факты необходимо учитывать?
Для ответа на данные вопросы возьмем за основу несколько руководств ведущих сообществ, однако в первую очередь будем ориентироваться на последнее, вышедшее в 2018 году, руководство по лечению мужчин с гипогонадизмом препаратами тестостерона «Testosterone Therapy in Men With Hypogonadism: An Endocrine Society Clinical Practice Guideline». Посвящено оно вопросам лечения мужского гипогонадизма, при этом особое внимание уделено со–временным подходам к алгоритмам обследования и принципам диагностики гипогонадизма.
Важные условия, которые необходимо учитывать при лабораторной оценке андрогенного статуса мужчины
Уровни тестостерона рекомендуется определять утром, до 11:00
Уровни синтеза Т у мужчин подвержены значительным суточным колебаниям, и пиковые уровни отмечаются именно в утренние часы, до 11:00. С возрастом амплитуда данных колебаний снижается. В течение дня уровень может снижаться в норме на 30 %. Например, значительная часть мужчин в возрасте 65–80 лет, у которых определялись низкие уровни Т во второй половине дня, будут иметь совершенно нормальные уровни в утренние часы. Важно учитывать, что для корректного определения необходимо принимать во внимание график работы и мужчинам с ночным графиком рекомендовать на время тестирования исключить ночную форму работы.
Определение уровня Т во второй половине дня может вести к ложнонизким показателям. Именно поэтому при интерпретации низких уровней важно учитывать время сдачи анализа и обязательно рекомендовать повторить лабораторное тестирование, если определялся не утренний уровень данного гормона. Сдача анализа в разное время дня может стать возможной причиной двух разных результатов, в том числе сделанных в разных лабораториях, когда согласно одному результату отмечается сниженный уровень, а согласно другому — нормальный. Поэтому во всех мировых руководствах указывается, что для постановки диагноза гипогонадизма требуется наличие у пациента не менее двух уровней Т последовательно и однозначно в области низких значений при условии, что тестирование проводилось в утренние часы.
Уровни тестостерона рекомендуется определять строго натощак, в полном физическом покое и при отсутствии острого заболевания
Прием пищи, глюкозы, чрезмерные физические нагрузки и острое заболевание значительно снижают уровни Т и поэтому должны быть учтены при интерпретации результатов.
При направлении важно уточнить медикаментозный статус и отменить прием препаратов (при клинической возможности), которые влияют на синтез тестостерона, или учитывать факт их влияния при интерпретации
На уровни синтеза Т влияет целый ряд препаратов, в первую очередь опиоиды, глюкокортикоиды, противосудорожные препараты.
Уровни тестостерона рекомендовано определять как минимум дважды для исключения, в том числе, вариантов индивидуальных ежедневных колебаний
Согласно исследованиям, ежедневные вариации уровня Т в различных этнических когортах мужчин среднего и старшего возраста были достаточно значительными, так что однократное измерение уровня было недостаточным для характеристики синтеза данного гормона. Было показано, что до 30 % мужчин с первоначальным уровнем Т в гипогонадальном диапазоне имеют нормальный уровень при повторном измерении.
Уровни синтеза тестостерона генетически детерминированы, и данный фактор важно учитывать при интерпретации низких уровней в соответствии с клинической картиной
Целый ряд исследований показал, что наследственность может объяснить значительную долю вариаций уровня T в популяции мужчин. Это определяет необходимость не только ориентироваться на лабораторные показатели, но и обязательно сопоставлять их с клиническими данными.
В клинических ситуациях наличия заболеваний или состояний, которые влияют на уровень синтеза глобулина, связывающего половые гормоны (ГСПГ), или если показатели Т общего находятся на уровне или ниже нижнего предела нормального диапазона, необходимо определять уровни Т свободного методом равновесного диализа или путем оценки расчетных показателей
Клиническую картину андрогенного дефицита определяет уровень не столько общего, сколько биологически активного тестостерона. Известно, что Т общий состоит из трех фракций:
— фракции Т, связанной с ГСПГ. Это гормонально неактивная фракция, и она в среднем составляет у мужчин около 40 %. В данном случае ГСПГ обеспечивает своего рода депо андрогенов;
— фракции Т, связанной с альбумином. Эта фракция в среднем составляет 58–56 % и относится к биодоступной фракции Т;
— фракции Т свободного. Это гормонально-активная фракция, которая у мужчин составляет всего 2–4 %.
Таким образом, клинику андрогенного дефицита формирует уровень биологически активного Т (свободного и связанного с альбумином). Приблизительно до сорока процентов Т общего, связанные с ГСПГ, неактивны, и поэтому изменение уровня синтеза данного глобулина может существенным образом повлиять на андрогенный статус. Данный глобулин представляет собой плазменный гликопротеин, синтез которого происходит в печени. Сегодня данный показатель находится в центре внимания многих исследований, посвященных вопросам оценки андрогенного дефицита у мужчин (или био–химической гиперандрогении у женщин), инсулинорезистентности и метаболического синдрома, оценке рисков сердечно-сосудистых заболеваний и др. Его оценка важна для правильной интерпретации результатов лабораторного тестирования.
Преимуществом использования расчетных индексов является не только более точное определение активной фракции Т, но и, самое главное, оценка уровня ГСПГ. В табл. 1 перечислены факторы, которые влияют на синтез данного глобулина и которые необходимо учитывать при оценке андрогенного статуса и выборе тактики лечения.
Сегодня предлагается два варианта расчетных показателей:
— индекс свободного тестостерона: Т общий, ГСПГ, индекс;
— индекс биодоступного тестостерона: Т общий, ГСПГ, альбумин, индекс.
Данные два индекса признаны в мире и рекомендованы не только для оценки андрогенного статуса у мужчин, но и для женщин и являются решением вопроса обеспечения диагностической чувствительности лабораторной оценки гормонально-активной фракции Т.
Использование расчетных индексов позволяет установить истинную картину андрогенного статуса и в целом ряде случаев определиться с диагнозом. Важно учитывать, что все состояния и заболевания, которые ведут к снижению синтеза данного глобулина печенью, будут способствовать увеличению гормонально активной фракции Т (в том числе без изменения уровня общего Т) и, наоборот, повышение синтеза будет вести к уменьшению гормонально-активной фракции. Ниже приводятся некоторые варианты клинических ситуаций, которые встречаются в повседневной жизни и описаны в вышеуказанном руководстве.
Клинические варианты результатов лабораторного обследования
Мужчина с низким уровнем Т общего
Это может сочетаться:
— с нормальным уровнем Т свободного. Часто это наблюдается на фоне ожирения, которое ведет к снижению синтеза ГСПГ. Клинических признаков андрогенного дефицита не будет;
— нормальным уровнем Т свободного на фоне мутации в гене ГСПГ, которая ведет к дефициту данного глобулина и, соответственно, очень низким уровням Т общего. Клинических признаков андрогенного дефицита нет, уровни гонадотропных гормонов в пределах нормы;
— низким уровнем ГСПГ, что встречается при целом ряде заболеваний и состояний (в первую очередь ожирении, сахарном диабете 2-го типа, приеме андрогенов), и нормальным уровнем Т свободного.
Вывод: не всегда низкий уровень Т общего свидетельствует об андрогенном дефиците.
Мужчина с нормальным уровнем Т общего
Это может сочетаться:
— с повышенным уровнем синтеза ГСПГ в результате возрастных изменений (пожилой возраст), приема некоторых противосудорожных препаратов, ВИЧ-инфекции, тиреотоксикоза и других состояний, что приводит к низкому уровню Т свободного и развитию клиники андрогенного дефицита.
Вывод: не всегда нормальный уровень Т общего свидетельствует о нормальном андрогенном статусе.
Кроме того, важно учитывать возрастную динамику синтеза Т общего и то, что, несмотря на снижение синтеза, более важным в определении клиники андрогенного дефицита является возрастное увеличение синтеза ГСПГ, что служит дополнительным фактором в развитии гипогонадизма (снижение фракции биодоступного тестостерона). По–этому полная корреляция между уровнями Т общего и клиникой гипогонадизма наблюдается не всегда.
Определение уровня тестостерона свободного для оценки андрогенного статуса должно проводиться при условии использования лабораторных методов, обеспечивающих высокую чувствительность в отношении данной фракции тестостерона (метод равновесного диализа, масс-спектрометрии). В случаях, когда данные методы недоступны, рекомендуется использовать расчетные индексы.
Лабораторные методы, которые сегодня доступны для определения гормонального статуса, имеют различную чувствительность к Т свободному. Широко распространенные методы иммунного анализа не обеспечивают достаточной чувствительности, поэтому мировые рекомендации по оценке свободной фракции Т рекомендуют использовать или метод равновесного диализа, или масс-спектрометрию, жидкостную хроматографию. Именно данные методы позволяют повысить точность оценки андрогенного статуса на основании свободного Т, однако их высокая стоимость значительно ограничивает возможность использования данных методов в повседневной практике.
Интерпретация уровня тестостерона общего должна учитывать данные о лабораторном методе диагностики. При использовании лабораторных методов и реагентов, сертифицированных CDC, предлагаются следующие референтные пределы для Т общего (мужчины 19–39 лет, без ожирения) (табл. 2).
В мировой практике сегодня одним из важных вопросов является стандартизация лабораторных методов определения Т общего и свободного. Данная программа была начата в 2010 году проектом CDC по стандартизации определения Т общего, и на сегодня есть лабораторные методы и реагенты, которые прошли данную стандартизацию, однако, как отмечено в руководстве, по-прежнему остаются достаточно распространенными варианты несертифицированных. Поэтому в данном случае врач может ориентироваться на референтные пределы, указанные при использовании сертифицированных методов, в остальных случаях — на референтные пределы лаборатории. Ситуация с Т свободным более сложная, стандартизация еще не проведена, и поэтому указывается на возможность ориентироваться на референтные пределы лаборатории. Однако, учитывая, что важным диагностическим критерием является снижение (т.е. нижний предел нормы), необходимо принимать во внимание недостаточную диагностическую чувствительность методов иммунного анализа для определения низких уровней данных гормонов.
Диагноз гипогонадизма ставится только у мужчин с симптомами и признаками, соответствующими дефициту тестостерона, и последовательно однозначными низкими уровнями тестостерона общего и/или свободного (или путем прямого –определения, или на основании расчетных индексов) в сыворотке при условии соблюдения вышеуказанных требований к тестированию.
У мужчин с установленным дефицитом андрогенов рекомендуется провести дополнительное обследование
Проведение дифференциальной диагностики: первичный или вторичный гипогонадизм
Для определения тактики ведения мужчин с гипогонадизмом и выбора схемы лечения необходимо обязательно дифференцировать:
— первичный гипогонадизм: гипергонадотропный (первичное поражение яичек с потерей ингибирования обратной связи, приводящий к увеличению лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормона);
— вторичный гипогонадизм: гипогонадотропный (гипоталамо-гипофизарное заболевание, вызывающее абсолютный или относительный дефицит гонадотропина).
Низкие уровни тестостерона будут в обоих случаях, ключевыми в дифференциальной диагностике являются уровни ЛГ и ФСГ. Важно учитывать, что в развитии гипогонадизма могут принимать участие различные механизмы, особенно в ситуациях хронических мультиорганных заболеваний, в том числе при синдроме перегрузки железом, хронической почечной недостаточности, сахарном диабете и в результате возрастных изменений. Необходимо правильно интерпретировать уровни гонадотропных гормонов в случае сочетания двух вариантов, т.к. повышенные уровни в результате первичного гипогонадизма могут нивелироваться низкими уровнями, характерными для вторичного. В результате отмечается снижение уровня тестостерона на фоне нормальных уровней гонадотропных гормонов.
Это важно для выбора тактики лечения: если для мужчин с первичным гипогонадизмом в качестве терапевтических стратегий решения вопросов бесплодия рассматриваются варианты вспомогательных репродуктивных технологий, то для мужчин с вторичным гипогонадизмом рекомендуется гонадотропная терапия.
Важно учитывать, что лабораторные методы, позволяющие оценивать уровни ЛГ и ФСГ (методы иммунного анализа), восприимчивы к интерференции биотина, который может принимать пациент. Это ведет к ложновысоким или ложнонизким значениям, и в руководстве рекомендовано отменить прием биотина в течение как минимум 72 часов перед лабораторным тестированием для получения корректных уровней гормонов.
После установления диагноза первичного или вторичного гипогонадизма следующим шагом рекомендуется проведение комплексного обследования для –определения этиологии
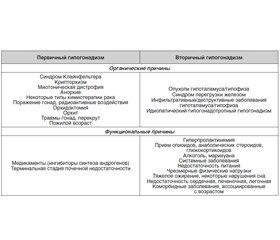
В табл. 3 указаны наиболее распространенные этиологические факторы первичного и вторичного гипогонадизма, которые важно исключить для решения вопроса о тактике лечения. При этом следует обратить внимание на разделение причин на функциональные и органические.
Диагностический комплекс обследования мужчины для установления этиологии гипогонадизма будет зависеть от его формы (первичный или вторичный). Этот вопрос будет рассмотрен во второй части статьи в следующем номере журнала, где мы укажем не только необходимый комплекс традиционных лабораторных тестов (кариотипирование, гормональные исследования, спермограмма), но и алгоритм постановки диагноза синдрома перегрузки железом, который является одной из органических причин вторичного гипогонадизма.
И в завершение первой части статьи — ответы на вопросы, которые были в начале, и краткий алгоритм обследования.
1. Тестом первой линии оценки является определение уровня Т общего.
2. С учетом того, что целый ряд факторов влияет на уровни данного гормона, рекомендованы строгие условия сдачи анализа: утром, до 11:00, строго натощак, на фоне полного физического покоя, отсутствия любого острого заболевания и ночного графика работы.
3. Обязательным является сбор медикаментозного анамнеза для рекомендации отмены препаратов, которые влияют на уровни синтеза (при клинической возможности). Если это невозможно, важно учитывать характер влияния приема препарата на уровни синтеза при интерпретации результатов.
4. Важно уточнять факт приема пациентом биот–ина, который может существенным образом повлиять на иммунный анализ. В руководстве рекомендовано отменять его за 72 часа до прохождения тестирования не только на тестостерон, но и на другие гормоны, при условии, что используется метод иммунного анализа. Важно учитывать, что характер влияния может быть в сторону как повышения, так и снижения уровней.
5. Если у мужчины есть состояния или заболевания, которые могут повлиять на синтез ГСПГ, или его показатели находятся в зоне нижнего предела референса или снижены, рекомендовано определять уровни тестостерона свободного методом равновес–ного диализа. Если данный метод недоступен, использовать расчетные показатели (индексы свободного тестостерона или биодоступного тестостерона).
6. Учитывать при интерпретации результатов референтные пределы, указанные в руководстве, или референтные пределы лаборатории.
7. Для постановки диагноза гипогонадизма требуется не менее двух последовательно низких показателей уровня тестостерона (или общего — в клинических ситуациях без влияния на синтез ГСПГ, или свободного — при условии использования метода равновесного диализа, или масс-спектрометрии, или расчетных показателей) при соблюдении вышеуказанных условий сдачи анализа и наличии симптомов и признаков, соответствующих дефициту тестостерона.
Таким образом, однократное выявление низких уровней Т не может быть основанием для постановки диагноза гипогонадизма, в первую очередь в случаях нарушения уровня синтеза ГСПГ вследствие целого ряда заболеваний. Кроме того, нормальные уровни при повторном тестировании могут отражать естественный процесс колебаний синтеза данного гормона.

/46-1.jpg)
/47-1.jpg)
/48-1.jpg)