Международный эндокринологический журнал 4 (68) 2015
Вернуться к номеру
Популяційні чинники ризику в генезі порушень кісткового метаболізму у хворих на автоімунний тиреоїдит
Авторы: Паньків І.В. - Буковинський державний медичний університет, м. Чернівці
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
У роботі встановлені популяційні чинники ризику, що беруть участь у генезі порушень кісткового метаболізму у хворих на автоімунний тиреоїдит (АІТ). Наведені результати дослідження мінеральної щільності кісткової тканини у хворих на АІТ. Вивчено значення популяційних чинників ризику (жіноча стать, менопауза у жінок, дефіцит маси тіла, вік) у генезі розвитку остеопенії та/або остеопорозу у хворих на АІТ.
В работе установлены популяционные факторы риска, участвующие в генезе нарушений костного метаболизма у больных аутоиммунным тиреоидитом (АИТ). Приведены результаты исследования минеральной плотности костной ткани у больных АИТ. Изучено значение популяционных факторов риска (женский пол, менопауза у женщин, дефицит массы тела, возраст) в генезе развития остеопении и/или остеопороза у больных АИТ.
The paper presents population risk factors involved in the genesis of bone metabolism disorders in patients with autoimmune thyroiditis (AIT). The results of the study of bone mineral density in patients with AIT are provided. The importance of population risk factors (female sex, menopause in women, weight deficit, age) in the genesis of osteopenia and/or osteoporosis in patients with AIT has been studied.
автоімунний тиреоїдит, порушення мінеральної щільності кісткової тканини, денситометрія, 10-річний ризик остеопоротичних переломів (методика FRAX).
аутоиммунный тиреоидит, нарушение минеральной плотности костной ткани, денситометрия, 10-летний риск остеопоротических переломов (методика FRAX).
autoimmune thyroiditis, bone mineral density disorders, densitometry, 10-year risk of osteoporotic fractures (FRAX method).
Статья опубликована на с. 39-42
Патогенез зниження мінеральної щільності кісткової тканини (МЩКТ) у хворих на автоімунний тиреоїдит (АІТ) містить, окрім загальнопопуляційних, інволютивних процесів (старіння, жіноча стать, менопауза, гіпогонадизм та ін.), явища, пов’язані з порушенням конверcії вітаміну D3, що відбувається в печінці і нирках, з подальшим зниженням абсорбції кальцію, магнію, фосфору в кишечнику і збільшенням їх екскреції нирками. Гіпокальціємія призводить до активації прищитоподібних залоз і вторинного гіперпаратиреозу, а на тлі хронічного запального процесу підвищується активність цитокінів, яким притаманна резорбтивна дія [1, 2].
Зниження маси кортикальної кістки розпочинається у 35–40 років, тоді як трабекулярної тканини — набагато раніше. У подальшому маса кістки продовжує знижуватися, її втрата у жінок може досягати 45 % у хребті і 55 % у проксимальному відділі стегна. У чоловіків втрата кісткової маси вдвічі менша, ніж у жінок відповідних вікових груп [3, 4].
Обмін кісткової тканини, що визначає структурно–функціональні характеристики кістки, перебуває під гормональним контролем, причому особливе місце належить впливу статевих гормонів, передусім естрогенів. Пришвидшена втрата маси кістки після настання менопаузи на сьогодні визнається як один з основних чинників ризику розвитку остеопорозу і подальших переломів [5, 6].
Вплив менопаузи настільки значний, що тривалість періоду після її настання розглядається як предиктор зниження МЩКТ [7, 8].
Результати епідеміологічних досліджень вказують на те, що низька маса тіла є предиктором низької кісткової маси і значущим чинником ризику переломів [9, 10]. Протективний вплив на мінеральну щільність кістки у жінок має маса тіла понад 70 кг, що пояснюється тим, що жирова тканина — основне периферичне джерело естрогену, особливо за умов, коли припиняється синтез цих гормонів в яєчниках.
Дотепер залишається нез’ясованою частота зниження МЩКТ при автоімунних захворюваннях щитоподібної залози (ЩЗ) у взаємозв’язку з клінічними особливостями хвороби та іншими чинниками ризику.
Мета дослідження — встановлення популяційних чинників ризику в генезі порушень кісткового метаболізму у хворих на автоімунний тиреоїдит.
Матеріали та методи
Під спостереженням перебувало 140 хворих на АІТ у стані еутиреозу, які не отримували терапію препаратами тиреоїдних гормонів. Із числа обстежених жінок було 108 (77,1 %), чоловіків — 32 (22,9 %). Вік хворих перебував у межах від 32 до 70 років (у середньому 49,2 ± 9,6 року). Із 108 обстежених більше було жінок, які перебували в менопаузі, — 79 (73,1 %), а 29 (26,9 %) жінок мали збережену менструальну функцію. Тривалість менопаузи становила від 1 до 14 років. Тривалість основного захворювання (АІТ) у 89 хворих (63,6 %) не перевищувала п’яти років, у 51 хворого (36,4 %) становила понад 5 років. При обстеженні хворих враховували функціональний стан ЩЗ, а також індекс маси тіла (ІМТ). З усіх обстежених хворих дефіцит маси тіла (ІМТ < 18,5 кг/м2) відзначався лише у 8 (5,7 %) хворих, більшість обстежених мали ІМТ у межах 25,0–29,9 кг/м2 (58,6 %).
З метою оцінки ступеня порушень МЩКТ усім хворим проведена рентгенівська денситометрія на апараті Lunar Prodigy Primo фірми General Electric (США) у ділянці поперекового відділу хребта і проксимального відділу стегнової кістки.
Оцінка стану МЩКТ проводилася із застосуванням двох критеріїв залежно від віку хворих із подальшим порівнянням з референсними значеннями. Z–критерій використовувався у жінок до настання менопаузи (29 хворих) і у чоловіків молодше 50 років (15 хворих), а критерій Т — у жінок в періоді постменопаузи (79 хворих) і у чоловіків віком 50 років і старше (17 хворих). Для оцінки 10–річного ризику остеопоротичних переломів була використана методика FRAX, запропонована в 2008 році (Kanis J.A., 2008). Методика передбачає кількісну оцінку сумарного ризику на підставі математичного аналізу вже наявних чинників ризику остеопорозу.
Для статистичної оцінки результатів використовувався критерій Стьюдента (межове значення — 0,05), кореляційний аналіз проводили згідно з критерієм Пірсона. Використане програмне забезпечення — пакет програм Statistiса 8.0 StatSoft, Inc. 1984–2007.
Результати дослідження та їх обговорення
У результаті проведеної рентгенівської денситометрії у 140 обстежених хворих втрата МЩКТ хоча б в одній із досліджуваних ділянок скелета виявлена у 92 (65,7 %): на рівні остеопенії — у 63 (45 %), на рівні остеопорозу — у 29 (20,7 %). В інших 48 хворих (34,3 %) показники МЩКТ відповідали нормі.
Виходячи з отриманих даних, усі обстежені були розподілені на три групи. У першу і другу увійшли хворі з встановленим остеопорозом або остеопенією, у третю групу — обстежені без порушень МЩКТ.
Остеопороз (значення Т– або Z–критеріїв відповідають інтервалу від –2,5 SD і нижче) виявлений у 29 хворих (20,7 %), середнє значення критерію Z у ділянці поперекових хребців становило –3,5 ± 0,1 SD, у ділянці шийки стегнової кістки — –2,8 ± 0,3 SD; середнє значення критерію Т — –3,5 ± 0,6 і –3,3 ± 0,5 відповідно. Остеопенія (Т– або Z–критерії від –1,0 до –2,5 SD) встановлена у 63 осіб (45 %), середнє значення критеріїв Z і Т у ділянці поперекових хребців дорівнювало –1,8 ± 0,4 SD і –1,9 ± 0,4 SD; у ділянці шийки стегнової кістки — –1,7 ± 0,4 SD і –1,9 ± 0,4 SD відповідно. Значення Z– і Т–критеріїв поперекових хребців і стегна вірогідно відрізнялися серед груп обстежених (р < 0,05).
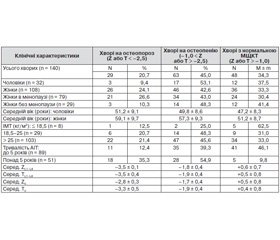
Клінічні характеристики хворих, включених до цих груп, наведені в табл. 1.
Зниження МЩКТ у жінок траплялося у 72 (66,7 %) випадках, серед чоловіків — у 20 (62,5 %), при цьому вірогідної різниці частоти остеопенії, пов’язаної з гендерними особливостями, не було отримано (р = 0,3). Серед хворих жіночої статі частіше зниження МЩКТ відзначалося у жінок в період менопаузи — у 55 (69,6 %), але різниця між групою жінок зі збереженою менструальною функцією, в яких зниження МЩКТ траплялося у 58,6 % хворих, не була вірогідною (p = 0,8). У той же час наявність менопаузи вірогідно впливала на частоту остеопорозу: вона була вірогідно вищою в менопаузальний період (26,6 % проти 10,3 %).
Середній вік жінок з остеопорозом становив 59,1 ± 9,7 року і вірогідно не відрізнявся від віку обстежених тієї ж статі з остеопенією (57,3 ± 9,3). Однак ці показники перевищували вік хворих із нормальними показниками МЩКТ (51,2 ± 8,7 року).
Середній вік чоловіків з остеопенією (49,8 ± 8,6 року) і остеопорозом (51,2 ± 9,1 року) вірогідно не відрізнявся від групи обстежених зі збереженою МЩКТ (47,2 ± 8,3 року) (р > 0,05). Не виявлено вірогідної кореляційної залежності між віком і критерієм Т: r = –0,03; р = 0,8 (поперековий відділ хребта), і r = 0,16; р = 0,4 (шийка стегна). Також не виявлено вірогідної кореляційної залежності між критерієм Z, що показує середньостатистичну норму здорової людини того ж віку, що й хворого, і віком хворого на АІТ.
Серед обстежених нами хворих на АІТ лише у восьми осіб виявлений дефіцит маси тіла (ІМТ < 18,5 кг/м2): в одному випадку показники МЩКТ відповідали остеопорозу (12,5 %), у двох випадках — остеопенії (25 %). Серед хворих із підвищеною масою тіла та ожирінням (ІМТ > 25,0 кг/м2) зниження МЩКТ виявлене у 69 (66,9 %).
Між величиною ІМТ і критерієм Т не виявлено вірогідної кореляційної залежності: r = –0,02; р = 0,46 (поперековий відділ хребта), і r = 0,17; р = 0,72 (шийка стегна). Між критерієм Z та ІМТ також не отримано вірогідної кореляційної залежності.
При аналізі тривалості АІТ встановлено, що у більшої частини хворих із тривалістю хвороби понад 5 років вірогідно частіше виявлялися знижені показники МЩКТ (у 90,2 % випадків) порівняно з хворими, тривалість АІТ в яких становила менше п’яти років (у 51,7 % випадків) (р < 0,05). При цьому в першому випадку вірогідно частіше траплявся остеопороз (p = 0,02), а кількість хворих зі зниженою МЩКТ до рівня остеопенії в обох групах не відрізнялася. Відносний ризик розвитку остеопенії, пов’язаний із тривалістю захворювання, становив 1,68 (95% довірчий інтервал (ДІ) 1,36–1,91).
Аналіз ризику виникнення остеопоротичних переломів здійснювався за методикою FRAX, враховуючи вік, стать, ІМТ, наявність шкідливих звичок (паління, зловживання алкоголем), атравматичних переломів в анамнезі. При цьому розрахунок спочатку проводили без урахування наявності АІТ, а потім враховуючи патологію ЩЗ як чинник ризику вторинного остеопорозу.
Оскільки підрахунок ризику переломів за цією методикою здійснюється розпочинаючи з 40–річного віку, нами були відібрані по 35 хворих із підгруп жінок у менопаузі, жінок зі збереженою менструальною функцією і чоловіків з однаковою кількістю популяційних чинників ризику. Частота чинників ризику, а також середній ризик остеопоротичних переломів наведені в табл. 2.
Середні значення ІМТ були нижчими в підгрупі жінок зі збереженою менструальною функцією порівняно з двома іншими підгрупами. Середній вік обстежених був вірогідно вищим у жінок в менопаузі (56,2 ± 4,1 року) порівняно з жінками зі збереженою менструальною функцією (44,9 ± 2,7 року) і з чоловіками (46,2 ± 3,1 року).
Оцінка 10–річного ризику остеопоротичних переломів за методикою FRAX у всіх трьох групах встановила, що середнє значення ризику, оціненого з урахуванням АІТ, вірогідно перевищує середній ризик, розрахований без АІТ (для жінок у менопаузі р = 0,04; для жінок зі збереженою менструальною функцією р = 0,02 і для чоловіків р = 0,001). Збільшення значень ризику переломів у жінок в менопаузі пояснюється вірогідно старшим віком порівняно з іншими підгрупами, що враховується додатково при розрахунках за цією методикою.
За даними літератури, жінки мають більш високий ризик розвитку остеопенії. Це пояснюється особливостями гормонального статусу, а також меншими розмірами кісток і меншою загальною кістковою масою [6]. Крім того, жінки втрачають кісткову масу швидше і більше у зв’язку з менопаузою [7]. Частота остеопенії серед обстежених нами жінок зі збереженою менструальною функцією становила 48,3 % (95% ДІ 41–63,8), серед жінок у менопаузі — 43,0 % (95% ДІ 36,1–53,5), а серед чоловіків — 53,1 % (95% ДІ 43,9–61). Отже, довірчі інтервали частоти остеопенії перекривають один одного, що свідчить про відсутність вірогідної різниці між чоловіками і жінками в поширеності зниження МЩКТ у хворих на АІТ.
Відносний ризик розвитку остеопенії у жінок з АІТ після настання менопаузи становив 1,2 (95% ДІ 0,9–1,3), що свідчить про відсутність вірогідного зв’язку між менопаузою та остеопенією у жінок у проведеному нами дослідженні. Наявність менопаузи вірогідно впливала тільки на частоту остеопорозу. Крім того, слід враховувати, що наявність АІТ може збільшувати ризик настання ранньої менопаузи у зв’язку з порушенням функціонування жіночої репродуктивної системи [3]. Так, у 14 (17,7 %) жінок, включених в це дослідження, менопауза розвинулася у віці від 40 до 45 років.
При вивченні взаємозв’язку між МЩКТ і віком хворих вірогідної кореляції не виявлено. При оцінці МЩКТ за критерієм Z (використовується у жінок до настання менопаузи і у чоловіків молодше 50 років) зниження МЩКТ спостерігалося у 51,4 % випадків, а за критерієм Т (у жінок в періоді постменопаузи і у чоловіків віком 50 років і старше) — у 57,8 % випадків, тобто вірогідних відмінностей частоти порушень не було отримано. Отже, вірогідного впливу віку на ризик розвитку остеопенії у хворих на АІТ не відзначалося. Це підтверджується даними літератури [10], згідно з якими при захворюваннях ЩЗ зниження МЩКТ може відбуватися у молодому віці на етапі формування піка кісткової маси, що призводить до істотнішого і більш раннього її виснаження.
Нами не встановлено взаємозв’язку між частотою остеопенії та ІМТ обстежених хворих. Оцінка 10–річного ризику виникнення остеопоротичних переломів за методикою FRAX встановила, що середнє значення ризику, оціненого з урахуванням АІТ при нормальному або підвищеному ІМТ, вірогідно вище за середній ризик, розрахований без наявності АІТ.
Зниження впливу популяційних чинників ризику належить до головних причин для проведення подальшого дослідження з метою визначення патогенетичних особливостей остеопенії у хворих на АІТ і виявлення взаємозв’язку між клінічним перебігом захворювання та МЩКТ.
Висновки
1. У хворих на автоімунний тиреоїдит остеопенія з однаковою частотою діагностується серед жінок у менопаузі (43,0 %; 95% ДІ 36,1–53,5), у жінок зі збереженою менструальною функцією (48,3 %; 95% ДІ 41–63,8) і у чоловіків (53,1 %; 95% ДІ 43,9–61).
2. Менопауза у жінок з автоімунним тиреоїдитом вірогідно збільшує частоту остеопорозу — з 10,3 до 26,6 % порівняно з жінками зі збереженою менструальною функцією.
3. Тривалість автоімунного тиреоїдиту понад 5 років призводить до статистично значущого збільшення частоти остеопенії та остеопорозу — з 51,7 до 90,2 %. Вік хворих та ІМТ вірогідно не впливають на показники МЩКТ і частоту остеопенії у хворих на автоімунний тиреоїдит.
4. Наявність автоімунного тиреоїдиту збільшує вірогідність 10–річного ризику остеопоротичних переломів (за методикою FRAX) незалежно від ІМТ. Середнє значення ризику, оціненого з урахуванням АІТ, вірогідно перевищує середній ризик, розрахований без АІТ (для жінок у менопаузі р = 0,04; для жінок зі збереженою менструальною функцією р = 0,02 і для чоловіків р = 0,001).
1. Vilarrasa N., Vendrell J., Maravall J. et al. Is plasma 25(OH)D related to adipokines, inflammatory cytokines and insulin resistance in both a healthy and morbidly obese population? // Endocrine. — 2010. — № 38(2). — Р. 235–42.
2. Dhanwal D.K., Kochupillai N., Gupta N. et al. Hypovitaminosis D and bone mineral metabolism and bone density in hyperthyroidism // J. Clin. Densitom. — 2010. — № 13. — Р. 462–6.
3. Amashukeli M., Giorgadze E., Tsagareli M. et al. The impact of thyroid diseases on bone metabolism and fracture risk // Georgian Med. News. — 2010 Jul–Aug. — № 184–185. — Р. 34–9.
4. Goswami R., Raman K., Nandita G. et al. Prevalence of vitamin D deficiency and its relationship with thyroid autoimmunity in Asian Indian: a community — based survey // British Journal of Nutrition. — 2009. — 102. — Р. 382–386.
5. Поворознюк В.В. Захворювання кістково–м’язової системи в людей різного віку (вибрані лекції, огляди, статті): У 3 т. — Т. 3. — К., 2009. — 664 с.
6. Vestergaard P., Mosekilde L. Fractures in patients with hyperthyroidism and hypothyroidism: a nationwide follow–up study in 16,249 patients // Thyroid. — 2002. — Vol. 12(5). — P. 411–419.
7. Nagata M., Suzuki A., Sekiguchi S. et al. Subclinical hypothyroidism is related to lower heel QUS in postmenopausal wo–men // Endocr. J. — 2007. — № 54. — Р. 625–30.
8. Grimnes G., Emaus N., Joakimsen R.M. et al. The relationship between serum TSH and bone mineral density in men and postmenopausal women: The Tromsø study // Thyroid. — 2008. — № 18. — Р. 1147–55.
9. Lips P. Vitamin D deficiency and secondary hyperparathyroidism in the elderly: consequences for bone loss and fractures and therapeutic implications // Endocr. Rev. — 2003. — № 22. — Р. 477–501.
10. Qorbani M., Bazrafshan H.R., Aghaei M. et al. Diabetes mellitus, thyroid dysfunctions and osteoporosis: is there an association? // J. Diabetes Metabol. Disord. — 2013. — № 12. — Р. 38. — Doi: 10.1186/2251–6581–12–38

/40/40.jpg)
/41/41.jpg)