Журнал «Почки» 3 (09) 2014
Вернуться к номеру
Інфекції сечових шляхів 2014: оновлення згідно з настановами Європейської асоціації урологів 2014
Рубрики: Нефрология
Разделы: Медицинское образование
Версия для печати
Статья опубликована на с. 70-71
3. Неускладнені ІСШ у дорослих
3.3.2. Терапія
Антибактеріальна терапія рекомендується тому, що клінічний успіх спостерігається значно частіше в жінок, які отримували антибіотики, порівняно з плацебо [10] (LE: 1а, GR: А).
У виборі антибіотика для терапії слід керуватися:
— спектром і чутливістю культур етіологічних уропатогенів;
— ефективністю призначуваного в клінічних дослідженнях;
— переносимістю та небажаними реакціями;
— несприятливими екологічними наслідками (вплив на оточуюче середовище);
— вартістю;
— наявністю (доступністю).
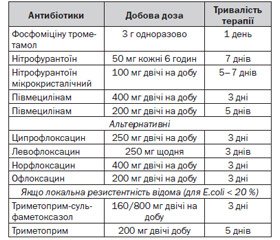
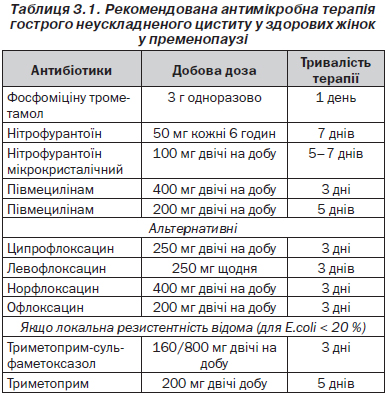
Відповідно до принципів і доступних даних щодо чутливості в Європі фосфоміцину трометамол 3 г разова доза, півмецилінам 400 мг два рази протягом 3 днів і нітрофурантоїн макрокристали 100 мг два рази протягом 5 днів вважаються препаратами першого вибору в багатьох країнах, якщо вони є доступними [11–13] (LE: 1a, GR: А) (табл. 3.1).
Альтернативні антибіотики включають триметоприм або його поєднання з сульфонамідом та клас фторхінолонів. Ко-тримоксазол (160/800 мг два рази протягом 3 днів) або триметоприм (200 мг протягом 5 днів) слід розглядати тільки як лікарські засоби першого вибору в районах із відомим рівнем резистентності до кишкової палички < 20 % [14, 15] (LE: 1b, GR: В). Проте побічні ефекти, у тому числі небажані екологічні ефекти й формування резистеності, слід взяти до уваги (табл. 3.1).
Амінопеніциліни більше не підходять для емпіричної терапії через високу резистентність E.coli до них у всьому світі. Амінопеніциліни в поєднанні з інгібітором бета-лактамаз, такі як ампіцилін/сульбактам або амоксицилін/клавуланова кислота, та пероральні цефалоспорини загалом не так ефективні, як короткострокова терапія, і не рекомендуються для емпіричної терапії через екологічні побічні дії, проте можуть бути використані в окремих випадках [16, 17].
3.5. Повторні неускладнені ІСШ у жінок у пременопаузі
3.5.1. Діагностика
Повторні ІСШ поширені серед молодих здорових жінок, незважаючи на те що вони загалом мають анатомічно й фізіологічно нормальні сечовивідні шляхи [34] (LE: 2а).
Повторні ІСШ потрібно діагностувати за культурою сечі (LE: 4, GR: А). Візуалізація верхніх сечових шляхів і цистоскопія рутинно не рекомендуються в обстеженні жінок із повторними ІСШ [35] (LE: 1b, GR: В), але вони повинні бути виконані без зволікання в атипових випадках. Крім того, слід виключити наявність залишкової сечі (LE: 4, GR: В).
3.5.2. Антибактеріальна терапія і профілактика
Перед початком антибіотикопрофілактики ерадикація збудника попередньої ІСШ повинна бути підтверджена негативною культурою сечі через 1–2 тижні після лікування (LЕ: 4, GR: А). Призначення безперервної або посткоїтальної антимікробної профілактики [36] для запобігання рецидивуючій ІСШ слід розглядати тільки після консультації та корекції поведінки та коли неантимікробні заходи не були успішними (LE: 4, GR: В). Стан, при якому відзначається значна кількість залишкової сечі, слід оптимально лікувати, що також включає в себе «чисту» періодичну катетеризацію, коли це необхідно. У період постменопаузи слід розглянути доцільність призначення замісної гормональної терапії (див. главу 3.7).
В окремих жінок із повторним неускладненим циститом слід розглядати можливість самодіагностики й самолікування коротким курсом антибактеріального агента [37] (LE: 2b, GR: А). Вибір антибіотиків такий же, як для спорадичної неускладненої ІСШ (табл. 3.1).
3.5.2.1. Антибіотикопрофілактика
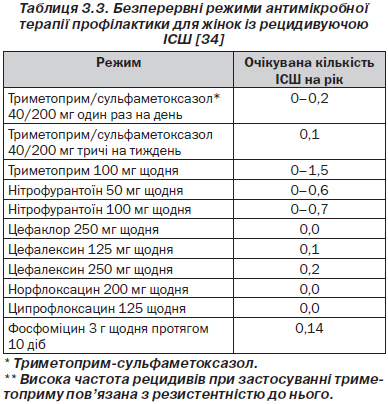
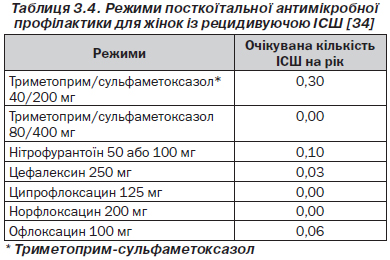
Антимікробна профілактика може проводитися безперервно (щодня, щотижня) протягом тривалих періодів часу (3–6 місяців) або у вигляді єдиної посткоїтальної дози. Схеми призначення препаратів, що використовувалися в клінічних дослідженнях, наведені в табл. 3.3 і 3.4.
Загалом вибір антибіотиків повинен ґрунтуватися на ідентифікації й чутливості збудника, що викликає ІСШ, історії хвороби пацієнта, алергії на препарат та небажаних екологічних ефектах, включаючи можливу резистентність флори до обраного препарату. З огляду на ці принципи слід розглянути кілька питань:
— з огляду на небажані екологічні ефекти пероральні фторхінолони та цефалоспорини більше не рекомендуються для використання в рутинній практиці за винятком особливих клінічних ситуацій;
— зростання в усьому світі резистентності E.coli до триметоприму ставить під сумнів його застосування із сульфаніламідом або без нього як ефективного профілактичного засобу, як це було раніше;
— є нещодавні попередження державних органів щодо обмеження довгострокового профілактичного застосування нітрофурантоїну з причини рідкісних, але тяжких легеневих і печінкових побічних ефектів [38].
У цілому це показує, що антимікробна профілактика при рецидивуючій ІСШ має бути ретельно оцінена в кожному окремому випадку, а ефективні альтернативні заходи будуть вітатися.
Переклад: Д. Іванов, М. Іванова