Международный эндокринологический журнал 8 (64) 2014
Вернуться к номеру
Антропометричні стандарти та клінічні особливості ожиріння в дітей
Авторы: Сорокман Т.В. — Буковинський держаний медичний університет, м. Чернівці
Рубрики: Эндокринология
Разделы: Клинические исследования
Версия для печати
У статті проаналізовано частоту надлишкової маси тіла та ожиріння в дітей Чернівецької області. Матеріал і методи. Обстежені 325 дітей віком від 10 до 18 років. Контрольну групу становили 80 практично здорових дітей того ж віку. Методи обстеження включали збір анамнезу, антропометрію (ріст, маса тіла, індекс маси тіла, окружність талії, окружність стегон), лабораторні та інструментальні дослідження. Результати. Показано, що надмірна маса тіла та ожиріння частіше трапляються в хлопчиків (60 %) віком 15–18 років і дівчаток (40 %) віком 12–15 років. Мешканці міста вірогідно частіше страждають від надмірної маси тіла та ожиріння. У 45 (15,7 %) обстежених надмірна маса тіла була в обох батьків, у 80 (28,1 %) — тільки в одного з них (у матері частіше, ніж у батька). Родичі, які страждають від ожиріння, були у 86,9 % обстежених. Особливостями клінічного перебігу надмірної маси тіла та ожиріння в дітей є поєднання з численними нозологіями, що зумовлює появу великої кількості різноманітних клінічних симптомів. Висновки. У зв’язку з високою коморбідністю проблема надлишкової маси тіла та ожиріння повинна перебувати в центрі уваги не лише дитячих ендокринологів, а й суміжних спеціалістів з метою запобігання подальшому прогресуванню та розвитку ускладнень.
В статье проанализирована частота избыточной массы тела и ожирения у детей Черновицкой области. Материал и методы. Обследованы 325 детей в возрасте от 10 до 18 лет. Контрольную группу составили 80 практически здоровых детей того же возраста. Методы обследования включали сбор анамнеза, антропометрию (рост, масса тела, индекс массы тела, окружность талии, окружность бедер), лабораторные и инструментальные исследования. Результаты. Показано, что избыточная масса тела и ожирение более часто встречается у мальчиков (60 %) в возрасте 15–18 лет и девочек (40 %) в возрасте 12–15 лет. Жители города достоверно чаще страдают избыточной массой тела и ожирением. У 45 (15,7 %) обследованных избыточная масса тела была у обоих родителей, у 80 (28,1 %) — только у одного из них (у матери чаще, чем у отца). Родственники, страдающие ожирением, были у 86,9 % обследованных. Особенностями клинического течения избыточной массы тела и ожирения у детей являются сочетания с многочисленными нозологиями, что предопределяет появление большого количества разнообразных клинических симптомов. Выводы. В связи с высокой коморбидностью проблема избыточной массы тела и ожирения должна находиться в центре внимания не только детских эндокринологов, но и смежных специалистов с целью предупреждения дальнейшего прогрессирования и развития осложнений.
This paper examines the prevalence of overweight and obesity in children from Chernivtsi region. Material and Methods. 325 children aged 10 to 18 years were examined. The control group consisted of 80 apparently healthy children of the same age. Methods of investigation included medical history, anthropometry (height, weight, body mass index, waist circumference, hip circumference), laboratory and instrumental examination. Results. It is shown that overweight and obesity are more often detected in boys (60 %) aged 15–18 years and girls (40 %) aged 12–15 years. The habitants of city reasonably more often suffer from overweight and obesity. Overweight was detected in both parents of 45 (15.7 %) patients had excessive body weight, and only in one parent of 80 (28.1 %) patients (in mothers more often than in fathers). 86.9 % of patients had relatives who suffer from obesity. The feature of clinical course of overweight and obesity in children is a combination with numerous nosologies, that determines the appearance of large amount of various clinical symptoms. Conclusions. Due to the high comorbidity, the problem of overweight and obesity should be in the focus of not only pediatric endocrinologists, but also related professionals to prevent further progression and development of complications.
діти, надлишкова маса тіла, ожиріння, антропометричні стандарти, клініка.
дети, избыточная масса тела, ожирение, антропометрические стандарты, клиника.
children, overweight, obesity, anthropometric standards, clinical picture.
Статья опубликована на с. 25-28
Ожиріння належить до багатофакторних захворювань. Генетична схильність, зовнішньосекреторні причини, зміна гормонального й неврологічного стану призводять до порушення харчової поведінки, усіх видів обміну речовин та енергетичного дисбалансу [9]. Значущість проблеми ожиріння визначається загрозою інвалідизації пацієнтів молодого віку й зниженням загальної тривалості життя у зв’язку з розвитком супутніх захворювань. До них належать: цукровий діабет (ЦД) 2-го типу, артеріальна гіпертензія (АГ), дисліпідемія, атеросклероз і пов’язані з ним захворювання, репродуктивна дисфункція, синдром склерополікістозних яєчників, жовчнокам’яна хвороба, неалкогольна жирова хвороба печінки, остеохондроз, остеоартрит, тромбоз глибоких вен, легенева емболія, подагра, психологічні та соціальні проблеми [2]. Експерти ВООЗ стверджують, що 44 % випадків ЦД, 23 % випадків ішемічної хвороби серця та від 7 до 41 % випадків деяких видів раку зумовлені надмірною масою тіла та ожирінням [6, 8]. При ожирінні знижується стійкість до застудних та інфекційних захворювань, крім того, різко збільшується ризик ускладнень при оперативних втручаннях і травмах [1].
Саме ожиріння в дитячому віці є предиктором виникнення серцево-судинних захворювань у дорослому віці [5]. 20 % дітей із ожирінням мають щонайменше один із факторів кардіоваскулярного ризику, а саме гіперхолестеринемію, гіперінсулінемію, гіпертригліцеридемію або АГ [4].
Мета дослідження — проаналізувати частоту надлишкової маси тіла та ожиріння в дітей Чернівецької області.
Матеріал та методи
Обстежено 325 дітей віком від 10 до 18 років із різних районів проживання в Чернівецькій області. Контрольну групу становили 80 практично здорових дітей того ж віку. Методи обстеження включали збір анамнезу, антропометрію (ріст, маса тіла, розрахунок індексу маси тіла (ІМТ), окружність талії (ОТ), окружність стегон (ОС), розрахунок співвідношення ОТ/ОС), лабораторні та інструментальні методи. Фізичний розвиток оцінювали за центильними таблицями. Надмірну масу тіла та ожиріння діагностували, керуючись чинним наказом Міністерства охорони здоров’я України від 27.04.06 № 254 у редакції наказу МОЗ України від 03.02.2009 № 55 «Про затвердження протоколів лікування дітей з ендокринними захворюваннями» [3].
Діагноз надмірної маси тіла встановлювали при ІМТ, що перевищує 85-й перцентиль, але є меншим від 95-го перцентиля згідно з віково-статевими номограмами, ожиріння — при значеннях ІМТ, що дорівнюють показникам 95-го перцентиля або ж є вищими за них. Нормальну масу тіла діагностували при значеннях ІМТ від 5-го до 85-го перцентиля
ОТ вимірювали маркованою сантиметровою стрічкою на середині відстані від нижнього краю реберної дуги до гребеня клубової кістки, ОС вимірювали на рівні вертлюгів стегнових кісток, точність вимірювання становила 0,005 м. Величину окружності талії трактували згідно з центильними номограмами.
Для визначення типу ожиріння розраховували відношення окружності талії до окружності стегон (ОТ/ОС). Абдомінальний (андроїдний, вісцеральний) тип ожиріння діагностували, якщо індекс ОТ/ОС для хлопчиків перевищував значення 0,9, а у дівчаток становив понад 0,8. Окрім цього, керувались рекомендаціями IDF Consensus, 2007 року [7], згідно з якими абдомінальне ожиріння діагностується в дітей віком 10–16 років при окружності талії, що дорівнює 90-му перцентилю або перевищує його, відповідно до віку і статі, у дітей віком понад 16 років — при ОТ у хлопців, що дорівнює або ж перевищує 94 см, та при ОТ у дівчат, що дорівнює або перевищує 80 см. Критеріями виключення були наявність у дітей вторинної форми ожиріння, спадкових синдромів, що супроводжуються ожирінням, а також захворювань, терапія яких вимагає прийому медикаментів, що впливають на метаболізм вуглеводів та ліпідів.
Обробку отриманих результатів проводили з використанням методів медичної статистики й пакета прикладних програм Statistica 7.0, MS Excel.
Результати дослідження та їх обговорення
Серед обстеженої групи дітей із надмірною масою тіла та ожирінням переважали хлопчики, кількість яких становила 185 осіб (60 %), тоді як дівчаток було 140 (40 %) (р < 0,001, рис. 1).
/26/26.jpg)
При аналізі віку обстежених дітей встановлено, що надмірна маса тіла та ожиріння найчастіше реєструвались серед хлопчиків старше 16 років (110 осіб, 59,4 %) та в дівчаток 14–15 років (64,2 %, рис. 2).
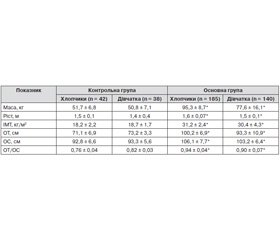
Гендерний аналіз антропометричних показників показав вірогідно вищі значення росту, маси тіла, ОТ та ОС, а також їх співвідношення у хлопчиків (р < 0,05) (табл. 1). Нами встановлена залежність частоти надмірної маси тіла та ожиріння в дітей від місця проживання. Більшість дітей із надмірною масою тіла та ожирінням проживали в місті (60 %).
При з’ясуванні анамнезу особливу увагу звертали на спадковість. У 45 (15,7 %) обстежених надмірна маса тіла була в обох батьків, у 80 (28,1 %) — тільки в одного з них (у матері частіше, ніж у батька). Родичі, які страждають від ожиріння, були у 86,9 % обстежених.
Вивчення анамнезу життя дозволило встановити ускладнення в перинатальному періоді у 85 (30,2 %) дітей. Найчастіше виявлялися токсикози вагітності (26,1 %), загроза переривання вагітності (19,6 %), передчасні пологи (17,3 %). Аналіз харчування в ранньому віці дозволив установити, що на природному вигодовуванні перебували лише 95 (32,2 %) із 285 дітей, інші діти отримували адаптовані молочні суміші.
Із супутніх захворювань найчастіше реєструвались захворювання шлунково-кишкового тракту (47,3 %), ендокринної системи (23,1 %), вегетосудинні дисфункції (23,1 %), патологія ротоносоглотки (21,3 %).
Основною ендокринною патологією, діагностованою в дітей, був дифузний еутиреоїдний зоб — 15,6 %. Юнацька гінекомастія траплялася в 10,8 % хлопчиків, порушення менструальної функції зареєстровано в 14,2 % дівчаток.
Привертає увагу й висока частота виявлення патології зору, зокрема, міопію різного ступеня тяжкості діагностовано в 56 дітей (20,7 %), міопічний складний астигматизм — у 15 обстежених (5,2 %).
Дві третини дітей при опитуванні вказували на такі скарги: головний біль, підвищена втомлюваність, головокружіння, збільшена пітливість, у кожної другої дитини відзначалися скарги на періодичний підйом температури до субфебрильних цифр, часті простудні захворювання, погану переносимість жирної та смаженої їжі. У 21 % дітей основної групи при огляді виявляли юнацькі вугри, підвищену сухість шкіри, червоний дермографізм, у 33,6 % — стрії.
Порушення серцевого ритму діагностовано у 21,1 % випадків, провідності — у 35,1 % (поодинокі непостійні передсердні екстрасистоли); ознаки ранньої реполяризації шлуночків — у 14,0 % випадків. Гіпертрофію міокарда лівого шлуночка діагностовано у 12,6 % випадків серед дітей із стабільно підвищеним артеріальним тиском (АТ). У 36,9 % обстежених дітей показники АТ відповідали рівню високого нормального АТ, що знаходиться в діапазоні від 90-го до 95-го перцентиля. У 64,9 % випадків серед обстежених дітей рівень АТ перевищував 95-й перцентиль, що можна оцінити як АГ.
Аналіз анамнестичних даних дозволив з’ясувати час дебюту синдрому АГ серед дітей із надмірною масою тіла та ожирінням. Встановлено, що перший епізод підвищення АТ припадав на вік 13,8 ± 1,4 року, тобто пубертатний період. Статевих відмінностей у часі появи синдрому АГ діагностовано не було. У дівчаток він припадав на вік 12,8 ± 0,5 року, у хлопчиків — на 14,5 ± 1,5 року (р > 0,05).
Висновки
1. Надмірна маса тіла та ожиріння частіше трапляються в хлопчиків віком 15–18 років та дівчаток віком 12–15 років.
2. Мешканці міста вірогідно частіше страждають від надмірної маси тіла та ожиріння.
3. Особливостями клінічного перебігу надмірної маси тіла та ожиріння в дітей препубертатного та пубертатного віку є поєднання з численними нозологіями, що зумовлює появу великої кількості різноманітних клінічних симптомів. У зв’язку з цим дана проблема повинна перебувати в центрі уваги не лише дитячих ендокринологів, але й суміжних спеціалістів з метою запобігання подальшому прогресуванню та розвитку ускладнень.
1. Аверьянов А.П. Ожирение у детей и подростков: клинико-метаболические особенности, лечение, прогноз и профилактика осложнений / А.П. Аверьянов // Міжнародний ендокринологічний журнал. — 2009. — № 4(22). — С. 90–98.
2. Бугрова С.А. Висцеральное ожирение — ключевое звено метаболического синдрома / С.А. Бугрова // Міжнародний ендокринологічний журнал. — 2009. — № 2(20). — С. 82–84.
3. Наказ Міністерства охорони здоров’я України від 27.04.06 № 254 в редакції наказу МОЗ України від 03.02.2009 № 55 «Про затвердження протоколів лікування дітей з ендокринними захворюваннями» [Електронний ресурс]. — Режим доступу: http://www.uazakon.com/big/text363/pg1.htm.
4. Павлишин Г.А. Епідеміологічна ситуація щодо надмірної маси тіла, ожиріння та артеріальної гіпертензії в дітей м. Тернополя / Г.А. Павлишин, К.В. Левандовська // Вісник наукових досліджень. — 2012. — № 4 (69). — С. 117–119.
5. Проблема ожирения в Европейском регионе Всемирной организации здравоохранения и стратегии ее решения // Ліки України. — 2010. — № 7(143). — С. 36–40.
6. Clinical guidelines on the identification, evaluation, and treatment of overweight and obesity in adults — the evidence report / National Institutes of Health, National Heart, Lung, and Blood Institute // Obesity Research. — 1998. — Vol. 6, Suppl. 2. — P. 51S–209S.
7. IDF consensus definition of the metabolic syndrome in children and adolescents / S.G. Alberti, P. Zimmet, F. Kaufman [et al.]. — International Diabetes Federation, 2007. — 24 p.
8. Obesity and overweight / Fact sheet № 311. — Geneva: World Health Organization, 2006. — 3 p.
9. WHO obesity: preventing and managing the global epidemic. WHO Technical report Series number 894. — Geneva: WHO, 2000.

/26/26_2.jpg)