Газета «Новости медицины и фармации» 7 (455) 2013
Вернуться к номеру
Орлистат: новые возможности в лечении ожирения
Рубрики: Семейная медицина/Терапия, Эндокринология
Разделы: Справочник специалиста
Версия для печати
Ожирение является современной неинфекционной пандемией. В начале ХХI века его распространенность среди населения активного трудоспособного возраста (20–50 лет) большинства экономически развитых стран увеличилась более чем в 2 раза. 20–25 % взрослого населения планеты страдает ожирением, около 40–50 % людей имеют избыточную массу тела [1, 2].
Согласно неутешительным эпидемиологическим прогнозам, к 2025 году ожирением будут страдать 40 % мужчин и 50 % женщин [3]. Ежегодно в ряде европейских стран и Америке распространенность избыточной массы тела и ожирения увеличивается в среднем на 0,5 %, а в странах Азии и Латинской Америки — на 1,5–2 % [4]. Значительны экономические затраты в связи с лечением данной патологии и ее осложнений: в развитых странах мира расходы на лечение ожирения и сопутствующих ему заболеваний составляют 8–10 % от всех затрат на здравоохранение [5].
К сожалению, во всем мире наблюдается рост распространенности ожирения у детей и подростков. В наши дни в развитых странах мира 25 % подростков имеют избыточную массу тела, а 15 % страдают ожирением [6]. Избыточная масса тела в детстве — значимый предиктор ожирения во взрослом возрасте. У трети взрослых пациентов ожирение начинается с детского возраста, и эти случаи сопровождаются более выраженной прибавкой веса и более высокой частотой сопутствующих заболеваний, чем ожирение, дебютировавшее во взрослом периоде [7].
Ожирение и сахарный диабет
Известно, что ожирение существенно сокращает продолжительность жизни человека [8]. Являясь заболеванием, которое само по себе повышает риск преждевременной смерти, оно одновременно увеличивает вероятность развития ряда тяжелых заболеваний: ишемической болезни сердца, артериальной гипертензии, сахарного диабета, острого нарушения мозгового кровообращения, рака. Ежегодно на избыточную массу тела и ожирение приходится около 80 % новых случаев сахарного диабета 2го типа, 35 % случаев ишемической болезни сердца и 55 % случаев гипертонической болезни [11]. Наличие каждого из этих заболеваний намного повышает смертность населения. Так, у больных с ожирением риск смерти от любых причин на 50 % выше, чем у лиц с нормальной массой тела [8–10].
Риск развития сахарного диабета 2го типа значительно возрастает при ожирении. У 2/3 больных с ожирением развивается СД 2го типа, около 90 % пациентов с СД 2го типа страдают ожирением [12]. С каждой единицей ИМТ (после 22 кг/м2) относительный риск развития данной патологии увеличивается на 25–27 % [12]. Риск заболеть сахарным диабетом 2го типа возрастает в 3 раза при ожирении I степени, в 5 раз — при ожирении II степени и более чем в 10 раз — при ожирении III–IV степени [12].
Жировая ткань вырабатывает различные вещества (резитин, ФНОa, адипонектин), которые влияют на чувствительность периферических тканей к инсулину и нарушают клеточные механизмы утилизации глюкозы. Важную роль в развитии инсулинорезистентности играет увеличение биодоступности и окисления неэстерифицированных жирных кислот. Ожирение ухудшает возможности компенсации СД 2го типа, усугубляя гликемию и атерогенную дислипидемию, что повышает риск развития ИБС в 4 раза у женщин и в 2 раза у мужчин [12].
Риск развития сердечнососудистых осложнений у больных с ожирением
У тучных людей артериальная гипертензия встречается в 2,9 раза чаще, чем у лиц с нормальной массой тела [12]. У 80 % мужчин и 61 % женщин, включенных в Фрамингемское исследование, причиной развития АГ стало именно нарастание массы тела [12]. Увеличение массы тела на 5 % в течение 4 лет повышает вероятность развития АГ на 30 % [12]. На каждые лишние 4,5 кг массы тела приходится увеличение систолического АД (САД) на 4,4 мм рт.ст. у мужчин и на 4,2 мм рт.ст. у женщин [12]. Развитие АГ при ожирении обусловлено активацией ряда механизмов, регулирующих уровень АД: гиперволемией, задержкой натрия, повышением периферического сосудистого сопротивления, высокой активностью симпатической нервной системы, наличием гиперинсулинемиии, ИР, высокой активностью ренинальдостеронангиотензивной системы, гиперпродукцией лептина, увеличением концентрации внутриклеточного кальция.
Ожирение и АГ потенцируют друг друга в отношении неблагоприятного влияния на структуру и функцию сердца: увеличивается уровень пред и постнагрузки на сердце, особенно у лиц с выраженным и продолжительным (более 15 лет) ожирением, возрастает риск формирования смешанной формы гипертрофии левого желудочка (ГЛЖ). Вероятность развития ГЛЖ повышается с 5,5 % у лиц с нормальной массой тела до 29,9 % у лиц с ожирением [12]. При присоединении к ожирению АГ риск ГЛЖ возрастает более чем в 4 раза [12]. Хорошо известно, что ГЛЖ — один из прогностически неблагоприятных факторов развития грозных осложнений со стороны сердца, в том числе хронической сердечной недостаточности, нарушений ритма и внезапной смерти.
Результаты исследований показывают, что ожирение может быть независимым фактором риска развития ишемического инсульта. Так, у женщин с ИМТ > 27 кг/м2 риск ишемического инсульта выше на 75 %, а при ИМТ > 32 кг/м2 — на 137 %, чем у женщин с нормальной массой тела [12].
В 1988 г. Американская ассоциация сердца подтвердила, что ожирение (особенно абдоминальное) — независимый модифицируемый фактор риска развития ИБС. Так, в исследовании Nurses Health Study, в которое были включены медсестры, риск развития ИБС увеличивался в 2 раза при наличии избыточной массы тела и в 3 раза — при ожирении [12]. Результаты патоморфологического исследования с анализом 1260 случаев показали, что выраженный коронарный атеросклероз у лиц с толщиной абдоминальной жировой складки более 3 см встречался в 2 раза чаще, чем у тех, у кого эта складка была тоньше [12]. Прибавка массы тела на 5–8 кг сопровождалась увеличением риска развития инфаркта миокарда (ИМ) и смерти от ИБС на 25 % [12]. Коронарная смертность при достижении ИМТ 27 кг/м2 увеличивается в 2 раза, а при ИМТ 30 кг/м2 — в 4,5 раза [12].
Непосредственной причиной острых осложнений коронарного атеросклероза является образование тромба в коронарных артериях вследствие активации (повышения) при ожирении целого ряда тромбогенных факторов (фибриногена, VII фактора коагуляции, ИТАП1 и активности тромбоцитов). Важную роль в активации процессов тромбообразования при ожирении играет дисфункция эндотелия. Среди новых тромбогенных механизмов при ожирении — низкий уровень специфического белка адипоцита — адипонектина [12]. Адипонектин, аккумулируясь в субэндотелиальном пространстве, может ингибировать адгезию моноцитов к эндотелию пациентов.
У больных с ожирением повышен риск возникновения различных онкологических заболеваний — рака толстой кишки, эндометрия, предстательной железы, желчного пузыря. Ежегодно 5 % новых случаев рака среди всех онкологических заболеваний в странах Европейского союза провоцируются единственной причиной — ожирением [3, 13]. Более половины женщин, больных раком молочной железы, имеют ИМТ 29,19 кг/м2 и более [3, 13].
Ожирение также считают фактором риска развития тромбозов глубоких вен и тромбоэмболии, что приобретает существенное значение в случае наличия других предрасполагающих факторов, таких как перелом проксимального отдела бедра, большие хирургические операции.
Лечение ожирения
Лечение ожирения — достаточно сложная задача, поскольку это хроническое заболевание, требующее длительного систематического наблюдения и лечения. Современные подходы к терапии ожирения заключаются в использовании нефармакологических методов, которые при необходимости дополняются фармакотерапией.
Основными целями лечения ожирения, наряду со снижением массы тела, являются предотвращение или улучшение течения сопутствующих заболеваний, максимальное снижение риска развития сердечнососудистых заболеваний и их осложнений, а также повышение качества жизни.
Согласно современным рекомендациям, клинически значимое снижение массы тела составляет 5 % от исходной величины [14, 15]. Для пациентов с ИМТ более 35 кг/м2 целью терапии является снижение массы тела на 10 % от исходной величины. Снижение массы тела в пределах 5–9,9 кг уменьшает риск развития артериальной гипертензии на 15 %, а снижение на 10 кг и более — на 26 % [10].
Основу лечения ожирения составляет низкокалорийная диета (–500 ккал/сут от физиологической нормы) и ограничение жира до 25–30 % от общей калорийности рациона [16]. Расчет калорийности для каждого пациента проводят индивидуально по специальным формулам с учетом пола, возраста и уровня физической активности. В то же время не рекомендуется сокращение калорийности суточного рациона у женщин ниже 1200 ккал, а у мужчин — ниже 1500 ккал в сутки [16]. При этом питание должно быть дробным — 4–5 раз в сутки и сбалансированным по макронутриентам: белкам (15 %), жирам (25–30 %) и углеводам (55–60 %) [16]. При составлении рациона питания особое внимание обращают на имеющиеся у пациента метаболические нарушения. Так, больным с дислипидемией рекомендуется гиполипидемическая диета, которая ограничивает поступление холестерина с продуктами питания до 250–300 мг в сутки [16]. Пациентам с артериальной гипертензией следует ограничить потребление соли до 5 г в сутки. Все изменения в питании вводятся постепенно и четко согласуются с больным [16].
Обязательным условием программы по снижению веса является включение аэробных физических упражнений как для снижения массы тела, так и для дальнейшего ее поддержания на достигнутом уровне. Всем больным рекомендуется быстрая ходьба не менее 40 минут в день, при появлении одышки темп ходьбы замедляется [16].
Однако при использовании только немедикаментозных методов лечения не всегда удается достичь желаемых результатов. Известно, что 30–60 % пациентов, сбросивших вес с помощью диеты и физических нагрузок, через год возвращаются к исходной массе тела, а через 5 лет практически все больные восстанавливают или даже превышают исходные параметры [16]. Поэтому назначение медикаментозной терапии в данной ситуации обосновано и необходимо. Она существенно повышает эффективность немедикаментозных методов лечения, предотвращает рецидивы набора массы тела, улучшает метаболические показатели и повышает приверженность больных к лечению.
Фармакотерапия показана при наличии ожирения (ИМТ — 30 кг/м2 и более) и неэффективности немедикаментозных методов лечения (снижение массы тела менее чем на 5 % в течение 3 месяцев лечения) [16]. Лекарственные средства назначают также при ИМТ более 27 кг/м2 в сочетании с другими факторами риска и/или уже развившимися ассоциированными с ожирением заболеваниями [16].
Современные средства для лечения ожирения должны отвечать следующим требованиям [16]:
- иметь известный механизм действия;
- доказанную клиническую эффективность и безопасность;
- обладать хорошей переносимостью;
- не вызывать зависимости;
- оказывать положительное воздействие на сопутствующие ожирению нарушения метаболизма.
Как показали многолетние исследования, препаратом для снижения веса с наиболее благоприятным профилем безопасности, широко применяемым во всем мире, является орлистат (Ксеникал). Это первый и на сегодняшний день единственный препарат периферического действия, используемый в клинической практике для лечения ожирения. Фармакологическое действие орлистата обусловлено способностью препарата ковалентно связываться с активным центром липаз желудочнокишечного тракта, в дальнейшем инактивируя его. Липазы ЖКТ являются основными ферментами, контролирующими гидролиз пищевых триглицеридов до моноглицеридов и жирных кислот. Ингибируя липазы желудочнокишечного тракта, препарат препятствует расщеплению и последующему всасыванию около 30 % пищевых жиров [17]. Подобный механизм действия вызывает хронический дефицит энергии, что при длительном приеме способствует снижению массы тела. Орлистат назначается по 120 мг 3 раза в день во время еды или в течение часа после нее при условии наличия жиров в пище. В комбинации с низкокалорийной диетой он значительно уменьшает массу тела и ее повторную прибавку, улучшает течение сопутствующих ожирению заболеваний и повышает качество жизни [18, 19]. Это позволяет рекомендовать применение орлистата (Ксеникал) для долгосрочного контроля массы тела у больных с ожирением. Противопоказаниями к его применению являются синдром мальабсорбции, холестаз, гиперчувствительность к препарату и его компонентам.
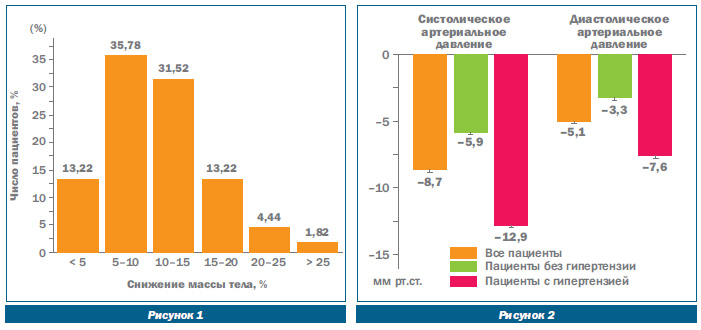
Детальное изучение клинической эффективности орлистата в многочисленных исследованиях определило новые возможности в лечении больных с ожирением [18, 21, 22]. В Германии завершилось крупное исследование XXL (Xenical eXtra Large Study), которое включало 15 549 тучных пациентов (средний возраст 48 лет) с рядом сопутствующих заболеваний. Около половины имели 2–3 заболевания, треть пациентов — 3 и более коморбидных ожирению патологии. Так, артериальная гипертензия имела место у 41 %, дислипидемия — у 34 % и сахарный диабет 2го типа — у 16 % пациентов. Большинство пациентов (15 201 человек) наблюдались в амбулаторных условиях терапевтами, 348 — врачами стационаров. Длительность терапии орлистатом составила в среднем 7,1 месяца. Большинство пациентов ранее имели попытки снизить массу тела, однако менее 10 % из них сумели достигнуть 5% снижения массы тела и дальнейшего ее поддержания. В конце исследования среднее снижение массы тела составило 10,7 %. 87 % пациентов потеряли более 5 %, а 51 % пациентов — более 10 % от исходной массы тела (рис. 1).
Наряду со снижением массы тела благоприятные эффекты орлистата отмечались у пациентов, имеющих патологические состояния, ассоциированные с ожирением. В первую очередь наблюдалась положительная динамика гемодинамических показателей. Так, снижение систолического и диастолического артериального давления в конце исследования составило 8,7 и 5,1 мм рт.ст. соответственно. У пациентов с артериальной гипертензией в среднем систолическое артериальное давление снизилось на 12,9 мм рт.ст., а диастолическое — на 7,6 мм рт.ст. [20] (рис. 2).
Снижение массы тела на фоне приема орлистата сопровождалось улучшением метаболических показателей. Улучшилось состояние углеводного обмена у больных с ожирением, в том числе при наличии сахарного диабета 2го типа. В целом к концу исследования снижение гликемии натощак составило 7,5 % у всех пациентов, принимавших участие в исследовании, а у больных с сахарным диабетом 2го типа достигло 15 %.
Изменялись и показатели липидного профиля: наблюдалось снижение на 15,4 % соотношения ХС ЛПНП/ХС ЛПВП. У пациентов с дислипидемией отмечалось достоверное уменьшение концентрации общего ХС, ХС ЛПНП (на 14 %) и триглицеридов (на 18 %), в то время как уровень ХС ЛПВП возрос на 13 % [20].
Важным практическим результатом исследования явились изменения в лечении сочетанных с ожирением состояний, включая прекращение или сокращение приема некоторых препаратов у больных с ожирением, получавших орлистат. 18 % пациентов с артериальной гипертензией и 31 % с дислипидемией прекратили прием антигипертензивных и гиполипидемических препаратов соответственно. Было зафиксировано снижение суточной дозы упомянутых выше препаратов у 8 % пациентов с артериальной гипертензией и 15 % с дислипидемией. Среди больных с сахарным диабетом 2го типа у 16 % была отменена сахароснижающая терапия, а у 18 % уменьшена суточная доза ПССП. Приблизительно один из шести пациентов с ожирением, имеющих артериальную гипертензию или сахарный диабет 2го типа, прекратил прием антигипертензивных или сахароснижающих препаратов. Среди пациентов с ожирением и дислипидемией у одного из трех была прекращена гиполипидемическая терапия [20].
В ряде работ оценивали клиническую эффективность и переносимость орлистата у больных с метаболическим синдромом [21]. В одном из исследований изучали эффективность орлистата и модификации образа жизни (в сравнении только с модификацией образа жизни) у 107 женщин с метаболическим синдромом (возраст 21–65 лет). Через год наблюдения в группе больных с МС, получавших орлистат, снижение массы тела и ИМТ составило соответственно 9,3 ± 7,5 кг и 3,1 ± 3,9 кг/м2, в то время как в другой группе — лишь 0,2 ± 3,1 кг и 0,1 ± 1,2 кг/м2. В другом исследовании изучали эффекты терапии орлистатом, оценивая 10летний риск сердечнососудистых заболеваний согласно Фремингемской шкале у 181 пациента с метаболическим синдромом. К концу 36й недели лечения орлистатом ИМТ снизился с 35,0 ± 4,2 до 32,6 ± 4,5 кг/м2, окружность талии — с 108,1 ± 10,1 до 100,5 ± 11,1 см. Снижение массы тела более 5 % было достигнуто у 64,6 % больных. У 38 (71,7 %) из 53 пациентов с нарушением толерантности к глюкозе наблюдалось ее улучшение. К концу исследования 49,2 % пациентов переместились в более низкую категорию риска развития сердечнососудистых заболеваний по Фремингемской шкале [22]. Это и ряд других исследований показали возможности применения орлистата с целью профилактики сосудистых осложнений у больных с ожирением, в том числе сочетающимся с НТГ и СД 2го типа.
Еще одним принципиальным моментом является положительное влияние орлистата (Ксеникал) на метаболические показатели компенсации сахарного диабета 2го типа у тучных больных [23]. Оно было изучено в многоцентровом рандомизированном двойном слепом исследовании, включавшем 368 пациентов с сахарным диабетом 2го типа (ИМТ более 28 кг/м2, НbА1с 6,5–11 %). Через 1 год наблюдения снижение массы тела более 5 % было достигнуто у 51,5 % пациентов, получавших орлистат и ПССП, и у 31,6 %, получавших ПССП и плацебо. У пациентов, получавших орлистат, наблюдалось достоверно большее изменение целевых показателей компенсации сахарного диабета 2го типа, чем у пациентов, получавших только ПССП: НbА1с (–0,9 % против –0,4 %; р < 0,001), гликемии натощак (–1,6 ммоль/л против –0,7 ммоль/л; р < 0,004), постпрандиальной гликемии (–1,8 ммоль/л против –0,5 ммоль/л; р = 0,003). В прогностическом плане крайне важно подчеркнуть воздействие терапии орлистатом на показатели постпрандиальной гликемии — доказанного фактора риска сосудистых осложнений.
Таким образом, снижение массы тела на фоне лечения орлистатом (Ксеникал) у больных ожирением, в том числе с НТГ и СД, сопровождается улучшением метаболического профиля, гемодинамических показателей при хорошей переносимости препарата. И наконец, самое главное: фармакотерапия орлистатом снижает кардиоваскулярный риск и улучшает течение коморбидных заболеваний, а также сопровождается изменением фармакотерапии сопутствующих заболеваний — уменьшением числа используемых препаратов или снижением их дозы, а в ряде случаев — их полной отменой.
В рамках проспективного многоцентрового рандомизированного плацебоконтролируемого исследованя XENDOS было обследовано 3305 больных с ожирением (ИМТ > 30 кг/м2) в возрасте 30–60 лет [25]. Из них 79 % имели нормальную толерантность к глюкозе, а 21 % — НТГ. У 40 % пациентов был выявлен метаболический синдром.
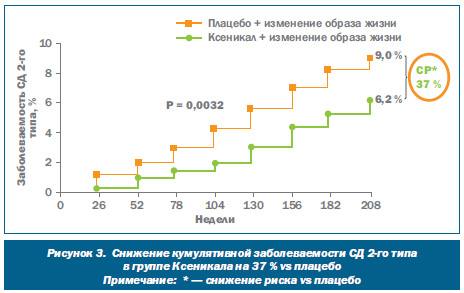
Пациенты были рандомизированы в две группы: первая группа принимала орлистат по 120 мг 3 раза в день в сочетании с гипокалорийным питанием (дефицит суточной калорийности составлял 800 ккал) и интенсивной физической активностью. Вторая группа (группа контроля) — плацебо, в сочетании с такой же диетой и физической активностью. Консультации диетолога проводили каждые 2 нед. в течение первых 6 мес. исследования, а затем ежемесячно. Длительность исследования составила 4 года.
Результаты исследования показали, что в группе контроля (изменение образа жизни + плацебо) риск развития СД 2го типа составил 9 %, а в группе получавших орлистат — 6,2 %. Кумулятивная заболеваемость сахарным диабетом на фоне приема орлистата была на 37,3 % ниже, чем в группе контроля. Лечение орлистатом приводило к более стойкому снижению массы тела, чем плацебо: к концу первого года лечения масса тела уменьшалась на 11,4 кг, четвертого года — на 6,9 кг, а при приеме плацебо — на 7,5 и 4,1 кг соответственно.
Снизить массу тела на 10 % и более и удержать достигнутый результат смогли 26 % больных, получавших орлистат, против 15 % больных группы контроля. Снижение массы тела сопровождалось уменьшением окружности талии: к окончанию исследования окружность талии у пациентов, получавших орлистат, уменьшилась в среднем на 6,4 см, плацебо — на 4,4 см. Прием орлистата также способствовал более благоприятным изменениям профиля сердечнососудистых факторов риска и уровня артериального давления.
У пациентов с метаболическим синдромом кумулятивная заболеваемость СД 2го типа в группе орлистата составила 9,8 %, в группе контроля — 13,7 %, т.е. была ниже, чем в контрольной группе, на 39 %. Снижение массы тела составило в среднем 6,3 кг по сравнению с 3 кг в контрольной группе.
Концентрация жирорастворимых витаминов в крови (A, D, E, K) как в группе орлистата, так и в группе плацебо на протяжении всего исследования оставалась в пределах нормальных значений. Частота побочных эффектов была сравнима во всех группах исследования, за исключением нарушений со стороны желудочнокишечного тракта, которые чаще регистрировали в группе орлистата. Однако эти проявления были умеренными и на первых этапах исследования.
Результаты исследования XENDOS позволили сделать вывод, что применение орлистата в сочетании с диетотерапией и увеличением физической активности более эффективно, чем только изменение образа жизни, в предупреждении развития СД 2го типа. Его использование способствует более значительному снижению массы тела, улучшению показателей липидного обмена, артериального давления, стойкому удержанию достигнутых результатов, обладает хорошей переносимостью и безопасностью.
В США и Европе на основании исследований, проведенных среди подростков, страдающих ожирением, в 2005 году были официально одобрены дополнения к инструкции по применению орлистата (Ксеникал), снижающие возрастной порог приема препарата до 12 лет. Таким образом, орлистат стал первым из препаратов для лечения ожирения, разрешенных к применению у подростков [7].
Было проведено 52недельное многоцентровое клиническое рандомизированное двойное слепое плацебоконтролируемое исследование с участием клинических центров по эффективности, безопасности и переносимости орлистата у подростков. В него были включены подростки в возрасте 12–16 лет с ИМТ на момент скрининга на 2 единицы больше 95 % для данного пола и возраста. Критериями исключения являлись ИМТ более 44 кг/м2, масса тела менее 55 кг или более 130 кг, наличие сахарного диабета. После рандомизации (Ксеникал : плацебо = 2 : 1) в основную группу вошли пациенты (181), которым назначали орлистат по 120 мг 3 раза в день в сочетании с изменением образа жизни. Во вторую группу вошли 90 человек, получающих плацебо в сочетании с модификацией образа жизни. Через 52 недели было отмечено уменьшение ИМТ в группе орлистата на 1,8 % от исходного уровня, тогда как в контрольной группе этот показатель увеличился на 0,4 %. Применение орлистата привело к поддержанию исходной массы тела, в то время как на фоне приема плацебо масса тела увеличилась на 2,8 %. Снижение массы тела более чем на 5 % от исходной наблюдалось у 19 % подростков группы орлистата и у 11,7 % группы плацебо, а более чем на 10 % — у 9,5 % получавших орлистат и 3,3 % получавших плацебо [7].
Таким образом, орлистат (Ксеникал) является единственным препаратом для снижения веса, безопасность которого изучалась в течение столь длительного времени. Его применение у пациентов с ожирением в сочетании с модификацией образа жизни позволяет не только эффективно снижать массу тела, но и предотвращать сопутствующие заболевания и улучшать их течение, максимально снижать риск сердечнососудистых заболеваний и их осложнений, что значительно улучшает качество жизни пациентов.
Подготовила Татьяна Чистик
1. Дедов И.И., Мельниченко Г.А. Ожирение. — М.: Мед. информ. агентство, 2004.
2. Yanovski S.Z., Yanovski J.A. Obesity // N. Engl. J. Med. — 2002. — 346. — 591602.
3. Bjorntorn P. Obesity // Lancet. — 1997. — 350. — 423426.
4. Flegal K.M., Carroll M.D., Kuczmarski R.J., Jonson C.L. Overweight and obesity in the United States: prevalence and trends, 1960–1994 // Int. J. Obes. Relat. Metabol. Discord. — 1998. — 22. — 3947.
5. Wolf A.M., Colditz G.A. Current estimates of the economic cost of obersityb in the United States // Obes. Res. — 1998. — 6. — 97106.
6. Tounain P., Aggoun Y., Dubern B. et al. Presence of increased stiffness of the common carotid artery and endothelial dysfunction in severely obese children: a prospective study // Lancet. — 2001. — 385. — 14001404.
7. Полубояринова И.В., Романцова Т.И., Роик О.В. Применение препарата Ксеникал для лечения ожирения у подростков // Ожирение и метаболизм. — 2005. — С. 1216.
8. Kahn B.B., Flier J.S. Obesity and insulin resistance // J. Clin. Invest. — 2000. — 106. — 473481.
9. Calanis D.I., Harris T., Sharp D., Petrovich H. Relative weight, weight change, and risk of coronary heart discasi in the Honolulu Heart Prograv // Am. J. Epidemiol. — 1998. — 147. — 379386.
10. Rahmouni K., Correia M.L., Haynes W.G. et al. Obesity — associated hypertension // Hypertension. — 2005. — 45. — 914.
11. Бутрова С.А., Берковская М.А. Современные аспекты терапии ожирения // Справочник поликлинического врача. — 2008. — № 11.
12. Бубнова М. Ожирение и кардиометаболический риск пациента. Возможности профилактики // Врач. — Май 2009.
13. Calle E.E., Rodriguer C., WalkerThurmond K., Thun M.J. Oberweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults // N. Engl. J. Med. — 2003. — 348 (17). — 16251638.
14. Aronne L.J., Segal K.K. Adiposity and fat disribution outcome measures:assessment and clinical implications // Obes. Res. — 2002. — 10 (10). — 1421.
15. Btay G.A., Greenway F.L. Current and potential drugs for treatment of obesity // Endocr. Rev. — 1999. — 20. — 805875.
16. Савельева Л.В. Современная концепция лечения ожирения: клинические рекомендации для практикующих врачей // Фарматека. — 2007. — № 12.
17. Heck A.M., Yanovski J.A., Calis K.A. Orlistat, a new lipase inhibitor for the management of obesity // Pharmacotherapy. — 2000. — 20. — 270279.
18. Richelsen B., Tonstad S., Rossner S. et al. Effect of orlistat on wight regain and cardiovascular risk factors following a very low energy diet in abdominally obese patients: a 3year randomized, placebocontrolled study // Diabet. Care. — 2007. — 30 (1). — 2730.
19. Sjostrom L., Rissanen A., Andersen T. et al. Randomised placebo controlled trial of orlistat for weight loss and prevention ofweight regain in obese patients // Lancet. — 1998. — 352. — 167172.
20. Wirth A. Reduction of body weight and comorbidities by rollstart: The XXLprimary Health Care Trial // Diabetes Obes. Metabol. — 2005. — 7. — 2122.
21. Pinkston M.M., Poston W.S., Reeves R.S. et al. Does metabolic syndrome mitigate weight loss in overweight Mexican Americanwomen treated for 1year with orlistat and lifestyle modification // Eat weight Discord. — 2006. — 11(1). — 3541.
22. Zanella M.T., Ueharh M.H., Ribero A.B. Orlistat and cardiovascular risk profile in hypertensive patiens with metabolic syndrome the ARCOS study // Arq. Bras. Endocrinol. Metabol. — 2006. — 50 (2). — 368376.
23. Hanefeld M., Sachse G. The effects of orlistat on body weight and glycaemic control in overweight patients with type 2 diabetes // Diabetes Obes. Metabol. — 2002. — 4. — 415423.
24. Rowe R., Cowx M., Poole C. et al. The effects of orlistat in patients with diabetes: improvement in glycaemic control and weight loss // Cur. Med. Res. Opin. — 2005. — 21(11). — 18851890.
25. Torgersson J.S., Hauptman J., Boldrin M.N. et al. Xenical in the prevetion of diabetes in obese subjects (XENDOC) study, a randomized study of orlistat as an agjunct to lifestyle changes for the prevention of type 2 diabetes in obese patient // Diabet. Care. — 2004. — 27. — 155161.