Журнал «Внутренняя медицина» 4(4) 2007
Вернуться к номеру
Актуальні аспекти ведення пацієнтів із забоєм серця
Авторы: Л.В. Руденко, завідувач інфарктного відділу, Київська міська клінічна лікарня швидкої медичної допомоги
Рубрики: Медицина неотложных состояний, Кардиология
Разделы: Справочник специалиста
Версия для печати
Діагностика забою серця залишається складною проблемою, оскільки немає жодного методу обстеження, який можна визнати золотим стандартом. Для постановки діагнозу застосовують електрокардіографію, ехокардіографію та визначення рівня МВ КФК чи тропонінів. Наведено огляд літературних даних, що мають практичне значення, щодо чутливості та специфічності цих тестів. Електрокардіограма та біохімічні маркери міокардіального пошкодження хоча і є неспецифічними для забою серця, однак можуть бути предикторами можливих кардіальних ускладнень. Ехокардіографія допомагає діагностувати забій серця, однак не є першочерговим методом діагностики.
забій серця, тупа травма грудної клітки, електрокардіографія, біохімічні маркери пошкодження, ехокардіографія.
Вступ
Забій серця (ЗС) є серйозною проблемою сучасної медицини, що пов'язано з невпинним зростанням кількості травматичних ушкоджень, у тому числі грудної клітки. Особливо відмічено зростання травматизму внаслідок дорожньо-транспортних пригод (ДТП), що є характерною рисою всіх розвинутих країн, у тому числі й України. За даними ДАІ, із кожним роком кількість ДТП по Україні невпинно зростає на 5–6 %. Лише за перше півріччя 2007 р. при ДТП в Україні загинуло 3032 людини. Для порівняння: за той же період 2006 року — 2307. Згідно з підрахунками, кожні 16 хвилин на дорогах країни виникають аварії. Кожні 2 години в них гинуть люди [1]. У Великобританії травматичні пошкодження грудної клітки є причиною 25 % смертельних випадків, що виникають внаслідок травм, і є одним із визначальних факторів смерті ще в 25 % [3]. Найбільш значимою причиною торакального пошкодження є тупа травма грудної клітки (ТТГК), що може призвести до широкого спектра пошкоджень, у тому числі забою міокарда та легень, а також переломів кісток грудного скелета. Одним із потенційно загрозливих для життя торакальних ушкоджень є ЗС, що в значній кількості випадків залишається недіагностованим і призводить до фатального наслідку [25]. Саме тому встановлення діагнозу ЗС є надзвичайно важливим і водночас складним моментом у веденні хворих із ТТГК [18].
Діагностика
Незважаючи на різноманітність скарг хворого з ТТГК, домінуючими є біль у грудній клітці й задишка. Але ці симптоми часто відмічаються при пошкодженні грудної стінки або при переломі грудини чи ребер. При фізикальному огляді хворого відзначають прискорення частоти дихання, тахікардію, гіпотензію та підвищення центрального венозного тиску. Допомогти запідозрити ЗС може врахування механізму травми, однак на фоні тяжкості стану хворого ретельне зібрання анамнезу може залишитися поза увагою.
Механізм травми може визначатись декількома факторами:
— прямою передачею енергії удару на грудну клітку;
— швидким гальмівним пошкодженням;
— здавленням серця між грудиною та грудним відділом хребта.
Оскільки найбільш частою причиною ЗС є ДТП, то можлива комбінація всіх механізмів пошкодження. Установлення діагнозу ЗС при ТТГК коливається в досить широких межах (від 17 до 70 %), залежно від можливостей клініки та діагностичних критеріїв [14, 30]. Справжня частота виникнення ЗС невідома, оскільки відсутні клінічні методи обстеження, що могли б забезпечити точну діагностику даного стану. Діагностика ЗС традиційно грунтується на таких клінічних методах дослідження, як електокардіографія (ЕКГ), біохімічні маркери та ехокардіографія (ЕхоКГ), що застосовуються в поєднанні зі знанням механізму пошкодження.
Потрібно відмітити, що оскільки ЗС має певні гістологічні особливості, які включають селективний міокардіальний некроз і крововилив еритроцитів в міокардіальні волокна або між ними, тому істинний діагноз ЗС може бути встановлений лише посмертно на аутопсії, а прижиттєво — лише при прямому огляді під час хірургічної операції.
Ускладнення
Спектр кардіальних ускладнень, що вторинно виникають внаслідок ТТГК, досить широкий і коливається від струсу серця (що не є синонімом забою серця, оскільки відсутні гістологічні ознаки пошкодження) до аритмій та розриву камер серця [32].
Можливі наступні кардіальні ускладнення, які виникають внаслідок ТТГК:
— струс серця;
— забій серця;
— шлуночкова дисфункція;
— формування аневризми шлуночків;
— розрив шлуночка чи передсердя;
— пошкодження клапана;
— інфаркт міокарда;
— аритмії.
Відносно безневинна ТТГК може призвести до тяжких, і навіть до фатальних наслідків. Commotio cordis (струс серця) — досить добре описаний стан, що виникає в молодих людей унаслідок тупого удару по грудній клітці. Він часто виникає під час гри в бейсбол чи регбі й супроводжується колаптоїдним станом, безуспішними реанімаційними заходами і раптовою смертю. У більшості таких випадків на аутопсії відсутні свідчення пошкодження клітин міокарда [8, 17]. Дослідження на тваринах показали, що порушення серцевого ритму, що виникли внаслідок звичайного удару, залежать від співвідношення між часом удару й моментом електрокардіографічного циклу. Травма, отримана безпосередньо за піком зубця Т, може призвести до фібриляції шлуночків, а травма, отримана уздовж комплексу QRS, призводить до порушень провідності [16].
Більш сильна травма призводить до ЗС, що супроводжується ускладненнями [2, 11, 27, 29], серед яких відзначають:
1. Дисфункцію шлуночків, як правого, так і лівого. Пошкодження правого шлуночка зустрічається більш часто, що зумовлено його анатомічним розміщенням щодо грудини).
2. Формування аневризми шлуночка, що може проявлятись різними клінічними варіантами: від тромбоемболічних проявів до раптової смерті.
3. Розрив шлуночка чи передсердя.
4. Клапанні пошкодження (оскільки клапани лівих відділів серця функціонують під більш високим тиском, то ризик пошкодження аортального та мітрального клапанів значно більший, ніж трикуспідального та клапана легеневої артерії).
5. Інфаркт міокарда може виникнути внаслідок:
— формування тромбу в місці локальної травми коронарної артерії (найбільш часто лівої передньої нисхідної артерії);
— локального смазму над уже існуючою атероматозною бляшкою;
— розриву інтими;
— фокальної контузії міокарда внаслідок компресії суміжних ділянок.
Cachecho зі співавт. (1992) протягом 6 років досліджували пацієнтів, які отримали кермову травму при ДТП внаслідок перевищення швидкості й у яких при надходженні до палати інтенсивної терапії був запідозрений ЗС. Усього було обстежено 336 хворих, які були розподілені на 3 групи. Перша група (155 хворих) складалась із пацієнтів з ознаками забою передньої грудної стінки, переломами грудини чи одного-трьох ребер. У пацієнтів другої групи (43 особи) були ті ж критерії при надходженні, але, окрім того, були відзначені відхилення на ЕКГ. У пацієнтів третьої групи (138 хворих) при надходженні були переломи чотирьох і більше ребер з осколковими сегментами, забій легень, пошкодження великих торакальних судин, екстраторакальна травма. Окрім того, до цієї групи також зараховано пацієнтів віком 60 і більше років. Ці хворі потребували госпіталізації в палату інтенсивної терапії (ПІТ), оскільки вони мали гірші показники за шкалою ком Глазго (11 проти 15), вищі показники APACHІ і пошкодження більш серйозного ступеня. При аналізі результатів дослідження було показано, що в жодного з пацієнтів 1-ї та 2-ї груп не виявлено клінічних ознак кардіальних ускладнень і жодний із них не потребував лікування інотропними чи антиаритмічними препаратами. На противагу їм у 19 пацієнтів 3-ї групи розвинулись кардіальні ускладнення, 8 з яких були життєво небезпечними. Серед них були прояви тяжкої серцевої недостатності, суправентрикулярні та шлуночкові тахікардії, а також екстрасистолічні аритмії. Автори зробили висновок, що госпіталізовувати пацієнтів молодого віку з незначною ТТГК та нормальною чи мінімально зміненою ЕКГ в ПІТ та проводити тривале моніторування немає сенсу.
Методи обстеження
На сьогодні існує велика кількість методів дослідження, але найчастіше практичний лікар із метою встановлення діагнозу ЗС застосовує такі методи дослідження:
1. Неінвазивні:
— ЕКГ;
— трансторакальна ЕхоКГ.
2. Інвазивні:
— біохімічні маркери;
— трансезофагеальна ЕхоКГ;
— ангіографія / вентрикулографія.
На жаль, жоден із цих методів не має такої чутливості чи специфічності, достатніх для того, щоб уважати його золотим стандартом діагностики ЗС. Найчастіше в клінічній практиці використовують ЕКГ, визначення біохімічних маркерів пошкодження міокарда та один із двох методів ЕхоКГ — трансторакальну (ТТЕ) або трансезофагеальну (ТЕЕ). Ангіографія та вентрикулографія є інвазивними методами дослідження. Вони використовуються значно рідше, і їх застосовують для діагностики специфічних ускладнень ТТГК, таких як пошкодження коронарних артерій серця чи при підозрі на формування аневризми шлуночка.
ЕКГ
ЕКГ є простим неінвазивним методом, що може проводитись як окреме дослідження або як складова частина моніторингу пацієнта. На ЕКГ хворого, який отримав травму, можна відмітити чисельні відхилення, що можуть з'явитись як внаслідок гіповолемії, анемії, електролітних порушень, системної запальної відповіді, так і внаслідок ЗС. На ЕКГ відмічаються зміни в морфології комплексу QRS, сегмента ST, а також можуть бути зареєстровані різного виду аритмії. Найбільш частими є синусова тахікардія та шлуночкова екстрасистолія. Серед порушень провідності найчастіше відмічають блокаду правої ніжки пучка Гіса та атріовентрикулярну блокаду [21, 22].
Важливо пам'ятати, що в пацієнтів із ЗС ЕКГ може бути повністю нормальною, однак це не виключає діагнозу ЗС.
Potkin зі співавт. (1982) провели серію ЕКГ-обстежень та призначали серійне холтерівське моніторування 100 травмованим пацієнтам, що надійшли до ПІТ після ТТГК. Відхилення були виявлені в 70 зі 100 пацієнтів. Найбільш частими змінами були зміни сегмента ST та зубця Т. У 27 пацієнтів відмічались клінічно значимі аритмії (часті та поліморфні шлуночкові екстрасистоли). Зі 100 обстежених хворих померло 15. Усім померлим було проведено патологоанатомічне обстеження. Лише в 5 померлих виявлені гістологічні прояви ЗС, однак смерть настала внаслідок екстракардіальних причин. Лише в одного з пацієнтів, що мали гістологічні прояви ЗС, не було зареєстровано електрокардіографічних відхилень протягом усього часу спостереження. Так, можна зробити висновок, що ЕКГ-зміни при ЗС є неспецифічними і не є предикторами клінічно значимих кардіальних ускладнень [23]. Хворих із ТТГК зі змінами на ЕКГ, однак без гістологічних проявів ЗС і, навпаки, з гістологічними свідченнями ЗС, але без жодних змін на ЕКГ описав також V.R. Pizzo зі співавт. (2005).
Отже, дуже важливо пам'ятати, що самі по собі ЕКГ-зміни є недостатньо чутливими і специфічними для встановлення діагнозу ЗС і, навпаки, наявність нормальної ЕКГ не є приводом для виключення ЗС.
Біохімічні маркери
Для оцінки кардіального пошкодження застосовують чисельні біохімічні маркери: креатинфосфокіназу (КФК), її МВ фракцію (МВ КФК), що є більш специфічною для міокардіального пошкодження, і тропоніни І і Т (ТнІ і ТнТ). Показники КФК та МВ КФК давно застосовували для оцінки міокардіального пошкодження, особливо при инфаркті міокарда, однак процес їх вивільнення не обмежується лише пошкодженням міокарда, оскільки вони вивільняються також із скелетних м'язів і їх рівень може підвищуватися при багатьох захворюваннях.
Тропоніни є більш високоспецифічними маркерами пошкодження міокарда і не вивільняються при пошкодженні скелетної мускулатури. Рівень ТнІ підвищувався лише у тих пацієнтів, у яких було запідозрено пошкодження міокарда [10]. Отже, припускали, що визначення рівня тропонінів буде золотим стандартом для діагностики ЗС.
Початкові дослідження на тваринах були обнадійливими і свідчили, що при експериментальному ЗС підвищення концентрації ТнІ залежало від сили удару і ступеня пошкодження міокарда [4].
Однак подальші клінічні дослідження не підтвердили цю гіпотезу. Так, Bertinchant зі співавт. (2000) обстежили 94 пацієнтів із ТТГК і підозрою на ЗС. Як біохімічні маркери пошкодження міокарда були використані ТнІ, ТнТ і МВ КФК. На основі даних ЕКГ, ТТЕ чи комбінації цих двох методів діагноз ЗС був установлений у 26 із 94 пацієнтів (28 %). Співвідношення КФК / МВ КФК діагностичної цінності не мало, а рівень ТнІ і ТнТ був підвищеним лише у 23 і 12 % пацієнтів відповідно, яким за даними ЕКГ та ТТЕ був діагностований ЗС. Крім того, у двох пацієнтів без підозри на ЗС було зафіксовано підвищення рівня ТнІ. Це свідчить, що застосування КФК та МВ КФК для діагностики ЗС є застарілим [20], а основною проблемою при оцінці значення тропонінів є їх недостатня чутливість і недостатнє прогностичне значення для хворих з ТТГК [24].
Отже, інтерпретація рівня тропонінів у хворих із підозрою на ЗС вимагає надзвичайної обережності й урахування даних інших досліджень.
Ехокардіографія
ЕхоКГ є методом, що має широке застосування. ТТЕ є неінвазивним методом, однак для діагностики ЗС, порівняно з ТЕЕ, вона недостатньо інформативна. ТТЕ хоча й є напівінвазивним методом, однак хворими переноситься добре. Характерними рисами ЗС, що визначаються при ЕхоКГ, є:
— регіональні відхилення руху стінок лівого чи правого шлуночка;
— посилення ехогенності міокарда;
— збереження потовщення стінки в діастолу.
Ці знахідки можуть бути виявленими і при інфаркті міокарда (ІМ). Тому деталізація скарг хворого та ретельно зібраний анамнез мають першочергове значення для встановлення правильного діагнозу. Однак і локалізація ехокардіографічних «знахідок» теж може допомогти в установленні діагнозу. Так, зміни правого шлуночка більш характерні для ЗС, ніж для ІМ, оскільки правий шлуночок анатомічно є передньою структурою і через те при ЗС незмінно втягується в патологічний процес.
ТТЕ дозволяє в умовах ЗС оцінити ФВ та регіональні відхилення руху стінок. Вона також може ідентифікувати наявність внутрішньостінкової гематоми в шлуночках і формування тромбів у камерах серця [3, 28]. Однак ТТЕ має деякі обмеження в пацієнтів із ТТГК, оскільки якість отриманих даних може бути субоптимальною в пацієнтів із множинними пошкодженнями, і особливо в тих, хто знаходиться на штучній вентиляції легень (ШВЛ) чи має підшкірну емфізему. Karalis, обстежуючи хворих із ТТГК, виявив, що якість зображення ТТЕ у 105 пацієнтів (19 %) була субоптимальною [13]. Усім цим хворим у подальшому було повторно проведено ТТЕ, а також ТЕЕ. ЗС був діагностований у 31 зі 105 хворих (22 за допомогою ТЕЕ і 9 — ТТЕ), що дозволило авторам зробити висновок про перевагу ТЕЕ над ТТЕ в діагностиці ЗС. Разом із тим відмічається, що при задовільному зображенні ТТЕ необхідності в інших діагностичних процедурах немає. Catoire зі співавт. обстежували ТЕЕ 70 пацієнтів із множинними пошкодженнями. ТЕЕ у 18 із 25 пацієнтів, у яких клінічно був запідозрений ЗС, діагноз не підтвердила і додатково встановила наявність ЗС у 5 пацієнтів, яким ЗС виставлений не був. Перикардіальний випіт було виявлено в 13 випадках (клінічно очікувався лише в 1 пацієнта). Отже, за допомогою ТЕЕ було установлено діагноз у 72 % пацієнтів, які мали певну клінічну симптоматику на користь торакального чи медіастинального пошкодження, і в 33 % пацієнтів, які таких симптомів не мали [7].
ТЕЕ має й інші переваги, а саме: за діагностичними можливостями вона подібна до комп'ютерної томографії, що дозволяє візуалізувати медіастинальні структури, діагностувати гостру хірургічну патологію при травматичних ушкодженнях грудної порожнини, а також дисфункцію шлуночків і регіональне відхилення руху стінок при ЗС так само добре, як і розрив клапанів [7].
Додатковим позитивним моментом використання ТЕЕ є те, що її можна проводити безпосередньо в ПІТ, не транспортуючи й не перекладаючи з ліжка тяжкого, а іноді навіть критично тяжкого хворого. ТЕЕ також може надати деяку інформацію щодо шлуночкового наповнення і таким чином допомогти оптимізувати гемодинаміку в нестабільних пацієнтів. На жаль, ТЕЕ поки що не доступна в усіх лікарнях й інтерпретація її даних значною мірою залежить від рівня підготовки дослідника.
Для підвищення чутливості й специфічності досліджень деякі автори пропонують мультимодальний підхід до діагностики ЗС. Salim зі співавт. (2001) оцінювали значення поєднання ЕКГ з визначенням ТнІ для прогнозування ризику кардіальних ускладнень (кардіогенний шок, пошкодження структур серця, аритмії, що вимагають лікування) у пацієнтів після ТТГК. Ними було проведено ЕКГ та визначення ТнІ у 115 хворих. ЕКГ-відхилення були відмічені в 50 % хворих (ЕКГ проводили при надходженні та через 8 годин). Підвищення рівня ТнІ відмітили в 23 % хворих (обстеження проводили при надходженні, через 4 та через 8 годин). Позитивна прогностична цінність ЕКГ та ТнІ була виявлена у 28 та 24 % відповідно, а негативна прогностична цінність — у 95 та 93 % відповідно. Однак коли під час проведення обстеження відзначались відхилення, їх позитивна прогностична цінність зростала до 62 %, а коли відхилень не спостерігалось, то їх негативна прогностична цінність дорівнювала 100 %. Рівень ТнІ не корелював із тяжкістю міокардіальної дисфункції. Це привело авторів до висновку, що в пацієнтів, у яких є відхилення на ЕКГ та позитивні ТнІ, потрібно проводити ретельний моніторинг упродовж щонайменше 24 годин, а пацієнтів із нормальною ЕКГ та непідвищеним рівнем ТнІ, за відсутності інших пошкоджень, можна рекомендувати для нагляду в дільничого лікаря.
Підхід до лікування хворих з підозрою на ЗС
Оскільки діагноз ЗС може бути підтверджений лише на аутопсії, а в клінічній практиці його можна лише запідозрити, тому вибір правильної тактики лікування таких хворих є надзвичайно складним і важливим завданням. У країнах Західної Європи пацієнтів із підозрою на ЗС починають лікувати згідно зі стандартом Протоколу життєзабезпечення при травмі (протокол ATLS — Advanced Trauma Life Support). Відповідно до протоколу ATLS, хворим на додаток до рутинних методів обстеження необхідне проведення ЕКГ, ЕхоКГ та визначення рівнів біохімічних маркерів пошкодження міокарда. Потрібно лише пам'ятати, що жоден із цих методів поодинці не забезпечує точного встановлення діагнозу ЗС, але разом вони можуть допомогти в діагностиці цього стану. Отже, підхід до пацієнтів із підозрою на ЗС подібний до підходу до пацієнтів із гострим коронарним синдромом.
Який рівень допомоги необхідний пацієнтам із ЗС? Для пацієнтів із множинними пошкодженнями ця проблема вирішується легко, оскільки вони вимагають підвищеної уваги та проведення інтенсивної терапії. Більш складним є визначення рівня допомоги й моніторингу для пацієнтів із відносно незначною травмою і підозрою на ЗС. ЕКГ має бути проведена обов'язково, незважаючи на те, що відхилення на ЕКГ не підтверджують діагноз ЗС, так само як і нормальна ЕКГ не виключає його. Початкова ЕКГ береться за основу, з якою потім порівнюють зміни стану хворого в динаміці. Далі необхідно вирішити питання, чи потребує пацієнт продовження моніторингу ЕКГ. Пацієнти з відхиленнями на ЕКГ, з множинними травмами, яким потрібна інтенсивна терапія, з захворюваннями серцево-судинної системи в анамнезі, а також пацієнти похилого віку — усі вони потребують продовження моніторингу ЕКГ. Cochecho зі співавт. обстежили 336 пацієнтів, які надійшли до ПІТ із ТТГК і підозрою на ЗС. Виявилось, що кардіальні ускладнення, які потребували лікування, розвинулись лише в пацієнтів зі значними травмами, включаючи розтрощення грудної клітки, переломи більше 4 ребер, забій легень та екстраторакальні пошкодження. Це дозволило авторам зробити висновок, що пацієнти з відносно незначною ТТГК і в яких на момент надходження не було змін на ЕКГ не вимагають кардіального моніторингу [6].
Визначення рівня тропонінів (бажано ТнІ) потрібне не так для встановлення діагнозу, як для визначення пацієнтів, які мають значний ризик подальшого розвитку ускладнень (особливо якщо підвищення рівня ТнІ відмічається в поєднанні з відхиленнями на ЕКГ) [26]. Відповідно, така група пацієнтів потребує більш ретельного моніторингу.
ЕхоКГ не є методом обстеження, який необхідно застосовувати відразу ж при надходженні хворого, однак, якщо є можливість, її потрібно провести. Спочатку проводять ТТЕ, а при незадовільній її інформативності ТЕЕ. ТЕЕ забезпечить не лише інформацією про морфологічний стан структур, але й допоможе встановити функціональний стан серця. Пацієнтам, що надходять до ПІТ із тяжкими пошкодженнями, відразу мають проводити ТЕЕ.
Алгоритм дії при надходженні пацієнта з підозрою на ЗС зображено на рис. 1.
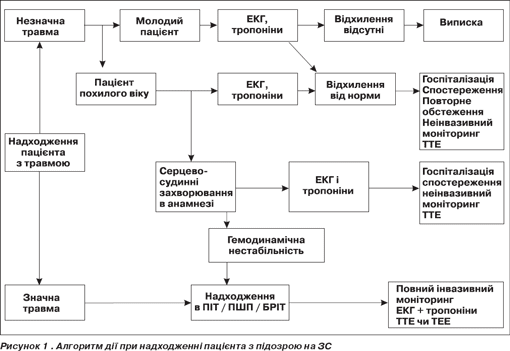
Потрібно наголосити, що вказаний алгоритм дії не є встановленим стандартом ведення пацієнтів із ЗС. Кожен випадок ЗС повинен розглядатись окремо, і тактика лікування хворого має бути вироблена лікарем виключно при індивідуальному підході до такого пацієнта.
1. Захарчук Д., Ткач А. На дорогах война // Газета по-киевски. — 2007. — 145. — 7.
2. Banzo I.M.D., Montero A.M.C., Uriarte I.L.M.C. et al. Coronary artery occlusion and myocardial infarction: a seldom encountered complication of blunt chest trauma // Clin. Nucl. Med. — 1999. — 24. — 94-96.
3. Bernardis V., Kette F., Blarasin L., Pegoraro C., Coassin R. Isolated myocardial contusion in blunt chest trauma // Eur. J. Emerg. Med. — 2004. — 11 (5). — 287-290.
4. Bertinchant J.P.M., Polge A.M., Mohty D.M. et al. Evaluation of incidence clinical significance and prognostic value of circulating cardiac troponin I and Т elevation in hemodinamically stable patients with suspected myocardial contusion after blunt chest trauma // J. Trauma. — 2000. — 48. — 924-931.
5. Bertinchant J.P.M., Robert E.M., Polge A.M. et al. Release kinetics of cardiac troponin I and cardiac troponin Т in effluents from isolated perfused rabbit hearts after graded experimental myocardial contusion // J. Trauma. — 1999. — 47. — 474-480.
6. Cachecho R., Grindlinger G.A., Lee V.W. The clinical significance of myocardial contusion // J. Trauma. — 1992. — 33. — 68-71.
7. Catoire P.M., Orliaguet G.M., Liu N.M. et al. Systematic transesophageal echocardiography for detection of mediastinal lesions in patients with multiple injuries // J. Trauma. — 1995. — 38. — 96-102.
8. Curfman G.D. Fatal impact — concussion of the heart // New Engl. Med. — 1998. — 338. — 1841-1843.
9. Du W., Min J., Zhu P., Wang Z. Early changes and rules of cardiac function and hemodynamics in rabbits with experimental myocardial contusion // Chin. J. Traumatol. — 2002. — 5 (3). — 161-164.
10. Edouard A.R., Felten M.L., Hebert J.L., Cosson C., Martin L., Benhamou D. Incidence and significance of cardiac troponin I release in severe trauma patients // Anesthesiology. — 2004. — 101 (6). — 1259-1260.
11. Hartung O.M., Leprince P.M., Deneuville M.M. Delayed atrial rupture after blunt chest trauma // J. Trauma. — 1998. — 45. — 833-834.
12. Jaafari A., Boukhriss B., Zakhama L., Medded I., Zbiba R. Traumatic dissection of the circumflex coronary artery complicating a myocardial contusion. A case report // Ann. Cardiol. Angeiol. (Paris). — 2004. — 53 (5). — 276-278.
13. Karalis D.G., Victor M.F., Davis G.A. et al. The role of echocardiography in blunt chest trauma: a transthoracic and transesophageal echocardiographic study // J. Trauma. — 1994. — 36. — 53-58.
14. Kaye P., O'Sullivan I. Myocardial contusion: emergency investigation and diagnosis // Emerg. Med. J. — 2002. — 19 (1). — 8-10.
15. Lindstaedt M.M., Germing A.M., Lawo T.M. et al. Acute and long-term clinical significance of myocardial contusion following blunt thoracic trauma: results of a prospective study // J. Trauma. — 2002. — 52. — 479-485.
16. Link M.S., Wang P.J., Pandian N.G. et al. An experimental model of sudden death due to low-energy chest wall impact (commotio cordis) // New Engl. J. Med. — 1998. — 338. — 1805-1811.
17. Niedeggen A., Wirtz P. Ventricular fibrillation in a 27-year-old patient with heart contusion // Med Klin. — 2002. — 97 (7). — 410-413.
18. Nikolic S., Micic J., Mihailovic Z. Correlation between survival time and severity of injuries in fatal injuries in traffic accidents // Srp. Arh. Celok. Lek. — 2001. — 129 (11–12). — 291-295.
19. Okubo N.M.D., Hombrouck C.P., Fornes P.M.D. et al. Cardiac troponin I and myocardial contusion in the rabbit // Anesthesiology. — 2000. — 93. — 811-817.
20. Peter J., Kirchner A., Kuhlisch E., Menschikowski M., Neef B., Dressler J. The relevance of the detection of troponins to the forensic diagnosis of cardiac contusion // Forensic. Sci. Int. — 2006. — 160 (2–3). — 127-133.
21. Pizzo V.R., Beer I., de Cleva R., Zilberstein B. Intermittent left bundle branch block (LBBB) as a clinical manifestation of myocardial contusion after blunt chest trauma // Emerg. Med. J. — 2005. — 22 (4). — 300-301.
22. Plautz C.U., Perron A.D., Brady W.J. Electrocardiographic ST-segment elevation in the trauma patient: acute myocardial infarction vs myocardial contusion // Am. J. Emerg. Med. — 2005. — 23 (4). — 510-516.
23. Potkin R.T., Werner J.A., Trobaugh G.B. et al. Evaluation on noninvasive tests of cardiac damage in suspected cardiac contusion // Circulation. — 1982. — 66. — 627-631.
24. Quenot J.-P., Le Teuff G., Quantin C., Doise J.-M., Abrahamowicz M., Masson D., Blettery B. Myocardial Injury in Critically IІІ Patients: Relation to Increased Cardiac Troponin I and Hospital Mortality // Chest. — 2005. — 128 (4). — 2758-2764.
25. Rooney S.J., Hyde J.A.J., Graham T.R. Chest injuries // ABC of major trauma / Ed. by P. Driscoll, D. Skinner, R. Earlam. — 3rd edition. — London: BMJ Publishing Group. — 16-27.
26. Salim A.M., Velmahos G.C.M., Jindal A.M. et al. Clinically significant blunt cardiac trauma: role of serum troponin levels combined with eleclrocardiographic findings // J. Trauma. — 2001. — 50. — 237-243.
27. Southam S., Jutila C., Ketai L. Contrast-enhanced cardiac MRI in blunt chest trauma: differentiating cardiac contusion from acute peri-traumatic myocardial infarction // J. Thorac. Imaging. — 2006. — 21 (2). — 176-178.
28. Suhr H., Hambrecht S., Mauser M., Fleischmann D., Foesel T. Blunt chest trauma with severe pulmonary contusion and traumatic myocardial infarction // Anasthesiol. Intensivmed Notfallmed Schmerzther. — 2000. — 35 (11). — 717-720.
29. Suzuki I., Sato M., Hoshi N., Nanjo H. Coronary arterial laceration after blunt chest trauma // New Engl. J. Med. — 2000. — 343. — 742-743.
30. Sybrandy K.C., Cramer M.J., Burgersdijk C. Diagnosing cardiac contusion: old wisdom and new insights // Heart. — 2003. — 89 (5). — 485-489.
31. Vignon P.M.D., Boncoeur M.P., Francois B.M.D., Rambaud G.M.D., Maubon A.M.D., Gastinne H.M.D. Comparison of multiplane transesophageal echocardiography and contrast-enhanced helical CT in the diagnosis of blunt traumatic cardiovascular injuries // Anesthesiology. — 2001. — 94. — 615-622.
32. Vougiouklakis T., Peschos D., Doulis A., Batistatou A., Mitselou A., Agnantis N.J. Sudden death from contusion of the right atrium after blunt chest trauma: case report and review of the literature // Injury. — 2005. — 36 (1). — 213-217.
33. Weiss R.L., Brier J.A., O'Connor W., Ross S., Brathwaite C.M. The usefulness of transesophageal echocardiography in diagnosing cardiac contusions // Chest. — 1996. — 109. — 73-77.
