Журнал «Здоровье ребенка» 1(1) 2006
Вернуться к номеру
Клініко-морфологічні особливості ураження нервової системи у дітей при грипі
Авторы: Н.П. Скородумова, О.І. Герасименко
Донецький медичний державний університет ім. М. Горького
Рубрики: Инфекционные заболевания, Неврология, Педиатрия/Неонатология
Разделы: Клинические исследования
Версия для печати
Обстежено 95 дітей віком від 3 місяців до 12 років з діагнозом грипу (переважав грип А-2). У 22 з них були відзначені симптоми ураження ЦНС. Преморбідне тло в більшості було представлене в основному перинатальним неврологічним дефіцитом і резидуальною енцефалопатією. Найбільш тяжкі форми захворювання відзначались у дітей віком від 3 місяців до 5 років, де провідними були ураження підкіркових структур, зміни на очному дні, у клініці превалював судомний синдром і короткочасна втрата свідомості. Патологоанатомічними знахідками були ділянки крововиливів у мозок на тлі тяжких дистрофічних змін у всіх органах.
діти, грип, нервова система.
Результати та їх обговорення
Клініцисти давно спостерігали вплив преморбідного фону на розвиток уражень центральної нервової системи через грип, що підтверджено й нашими дослідженнями. Сімнадцять дітей були під наглядом невропатолога з приводу перинатального неврологічного дефіциту й резидуальної енцефалопатії, у п’ятьох були фебрильні судоми, патологічні пологи — у шести. Майже в усіх дітей в анамнезі часті ГРВІ, у чотирьох — хронічний тонзиліт.
Значну роль в ураженні нервової системи при грипі має і сам збудник. Під час спалаху грипу А-2 (Гонконг) у 1962-1973 роках у СРСР ранні неврологічні ускладнення спостерігалися в 16,8% дітей [4]. За нашими даними, вони складають у різні роки від 0,02 до 2,6% від загальної кількості хворих на грип дітей.
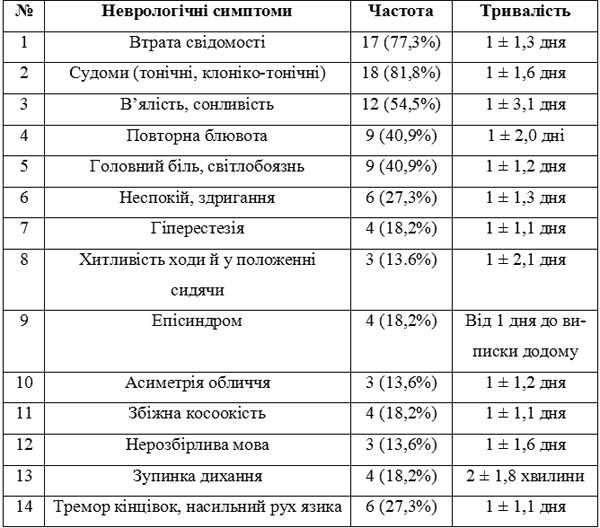
Розвиток неврологічної симптоматики при грипі спостерігається в різні терміни й відрізняється багатою різноманітністю клінічних проявів, що представлено в табл. 1. Слід також підкреслити, що неврологічні симптоми виявлялись у дітей, як правило, в перші три дні захворювання (95%) і мали швидку зворотну динаміку протягом 1-2 тижнів за винятком важких енцефалітів, що закінчились летально. У дітей раннього віку були ознаки ураження підкоркових структур у вигляді тремору кінцівок і насильних рухів язика, а також симптоми мозочкових розладів. Крім того, до клінічних особливостей грипу в дітей перших місяців життя слід віднести поступовий початок, вірогідність розвитку серозного менінгіту, енцефаліту на тлі мінімальних катаральних симптомів. Це повинні пам’ятати дільничні лікарі, бо надання етіопатогенетичної допомоги таким дітям на 3-4 добу захворювання, як правило, не ефективне.
В однієї дитини віком 11 років з підтвердженим діагнозом грипу (А- 1) розвинувся синдром Гуільяно-Барре. Дитина видужала, але залишилися психоневрологічні ускладнення.
Порушення на очному дні, виявлені у восьми дітей, включали зміни тонусу судин сітківки у вигляді артеріо-венозної дисоціації (спазм артерій і нерівномірне розширення вен). У половини дітей спостерігався локальний застій дисків зорових нервів, гіперемія диску зорового нерву й нечіткість його межи.
У чотирьох дітей були психосенсорні розлади з епісиндромом. Однак це були діти з обтяженим преморбідним анамнезом, і ми вирішили, що перенесений грип лише виявив цю патологію.
Ізольованих серозних менінгітів при грипі ми не зустрічали, але чотирьом дітям за наявності менінгеального синдрому була зроблена люмбальна пункція, де виявлялося лише незначне підвищення клітин (лімфоцитів).
Комп’ютерна томографія мозку, зроблена чотирьом дітям у зв’язку з дуже важким станом енцефаліту, виявила тільки ознаки набряку речовин мозку без осередкової патології.
Таблиця 1. Перелік неврологічних симптомів при грипі у дітей
До патологоанатомічних знахідок у чотирьох дітей з попереднім діагнозом синдрому раптової смерті слід віднести: значний розлад кровообігу й різну за ступенем інтенсивності клітинну проліферацію.
Розлад кровообігу виявлявся у вигляді стазу, крововиливу, дифузного й периваскулярного набряку. Інколи спостерігалися гіалінові тромби. Майже в усіх дітей виявлялись проліферати, що мали периваскулярний характер і знаходились у перивентрикулярній області. У судинних сплетеннях мозку виявлялись гіперемія, крововиливи, набряк. Крім того, відмічалась проліферація епендимної глії шлуночків головного мозку. Гістологічне дослідження м’яких мозкових оболонок у двох дітей виявило набряк, гіперемію, дрібні крововиливи й інфільтрацію лімфоїдними й макрофагальними клітинами. Аналогічні ураження судинної системи виявлялися й у легенях: значні ознаки високої проникності судинних стінок, розширення і стази в капілярах міжальвеолярних перегородок, периваскулярні крововиливи й патологоанатомічні ознаки вірусної пневмонії.
До цієї групи дітей треба було б віднести і 10 випадків смерті від синдрому Рея, оскільки грип є частою причиною його розвитку. І хоча ці діти потрапляли до лікарні у дуже важкому стані, помирали, як правило, у перші дві доби і не були обстежені на грип, патологоанатомічні знахідки у вигляді набряку мозку, жирової дегенерації печінки, тяжкого бронхіту і трахеїту в деяких дітей можна з більшою часткою упевненості вважати типовими проявами грипу.
1. Грип у дітей може мати важкий перебіг з ураженням нервової системи й у ряді випадків закінчуватись летально.
2. Діти першого року життя частіше, ніж дорослі, потрапляють до лікарні пізно ( в термінальному стані), хоча в цьому віці дітям приділяється максимальна й постійна увага.
3. Зростання кількості випадків і тяжкості перебігу грипу в дітей зумовлене, з одного боку, значним ростом імунодефіцитних станів, а з іншого — сучасна медицина рятує приречених на смерть немовлят. Це сприяє створенню так званої «групи ризику» з великим набором патології, що зумовлює несприятливі наслідки, особливо коли мова йде про грип.
4. Грип завжди вражає більш слабких і незахищених (стан імунітету) дітей з несприятливим преморбідним фоном. Отже, педіатри повинні бути більш уважними до дітей «групи ризику» та з асоціальних сімей.
5. Аналіз карт розвитку дітей дозволив установити, що лише третина з них доглядалась невропатологом з приводу перинатальної енцефалопатії, а інші вважались здоровими дітьми. Але виявлені морфологічні знахідки (тяжкість ураження ЦНС і давність розвитку процесу) викликають сумнів щодо діагнозів. Результат патологоанатомічного розтину дозволяє упевнено стверджувати, що то були діти з різними внутрішньоутробними інфекціями, різноманітна неврологічна симптоматика яких трактувалась лікарями як перинатальна енцефалопатія.
6. Низький матеріальний, культурний і загальноосвітній рівень батьків посідає головне місце в переліку причин летальності через нейроінфекції в дітей, віддаючи перевагу хіба що тільки екологічним чинникам.
7. Ми не включили до цієї роботи групу дітей, у яких під час розтину були ознаки ГРВІ нез’ясованої етіології з розвитком серозного менінгіту або менінгоенцефаліту. Це докір усім нам, коли батьки не мають грошей для обстеження хворої дитини, а лікарі не можуть призначити етіотропну терапію.
8. Знання дільничними лікарями особливостей перебігу, важких наслідків з ураженням різних органів і систем, у тому числі й нервової, буде сприяти зниженню смертності й залишкових явищ при грипі.
1. Исаков В.А. Клинико-патогенетические аспекты тяжелого гриппа // Аллергология и иммунология. — 2002. — Т. 3, №1. — С.136-144.
2. Ващенко М.А., Тринус Е.К. Поражение нервной системы при гриппе и других респираторных вирусных инфекциях. — Киев.: Здоровье, 1977. — 143 с.
3. Гавура В.В. О патогенезе поражений центральной нервной системы при серозных менингитах и менингоэнцефалитах вирусной этиологии // Журнал неврологии и психиатрии. — 1983. — Т. 83, вып.7. — С. 1084-1092.
4. Лещинская Е.В., Мартыненко И.Н. Острые вирусные энцефалиты у
детей. — М.: Медицина, 1990. — 256 с.
