Газета «Новости медицины и фармации» Пульмонология (344) 2010 (тематический номер)
Вернуться к номеру
альвеолярный микролитиаз (описание редкого случая)
Авторы: Н.Е. Моногарова, А.А. Минаев, Донецкий национальный медицинский университет им. М. Горького, Кафедра внутренней медицины им. А.Я. Губергриц
Версия для печати
Легочный альвеолярный микролитиаз — весьма редкое заболевание. Как в зарубежной, так и в отечественной литературе имеются единичные описания данной патологии [1–6]. Первое описание легочного альвеолярного микролитиаза принадлежит N. Friedreich (1856).
Этиология и патогенез данного заболевания окончательно не выяснены. У части больных процесс носит семейный характер. В анамнезе у 20 % больных установлена длительная экспозиция пылевого фактора, вдыхание паров кальция.
Легочный альвеолярный микролитиаз относится к болезням накопления, к которым также относится амилоидоз и альвеолярный протеиноз. При данном заболевании в альвеолах откладываются микрокристаллы карбоната и фосфата кальция, соединения магния, алюминия.
Выделяют три фазы клинического течения процесса:
1) образование микролитов без сопутствующих функциональных нарушений дыхания;
2) присоединение функциональных нарушений, компенсируемых за счет дыхательных резервов;
3) развитие легочно-сердечной недостаточности.
С учетом редкости данной патологии, описание каждого случая представляет, естественно, большой практический интерес. Приводим наше наблюдение.
Больной 3., 59 лет, наблюдается в пульмонологическом отделении ДОКТМО. Жалобы на кашель со скудным количеством мокроты, одышку при выполнении умеренной физической нагрузки, боли в правой половине грудной клетки, общую слабость, субфебрилитет.
Из анамнеза известно, что в 1975 году у больного при прохождении профессионального осмотра на рентгенограммах органов грудной клетки были обнаружены изменения по типу мелкоочаговой диссеминации. При этом жалоб не предъявлял. Полученные данные были расценены как милиарный туберкулез. Проводимая туберкулостатическая терапия к положительной рентгенологической динамике не привела. Тогда же была проведена правосторонняя торакотомия и открытая биопсия легкого.
В 1989 году перенес правостороннюю пневмонию.
Значительное ухудшение состояния отмечает в течение последнего года, когда усилились одышка, кашель.
Работает грузчиком. Работа связана с погрузкой цемента, угля, песка.
Объективно при поступлении: цианоз губ, умеренный диффузный цианоз лица. Периферические лимфатические узлы не увеличены. Перкуторно над легкими в верхних отделах легочный звук с коробочным оттенком, укорочение в межлопаточной области и ниже углов лопаток с двух сторон. Аускультативно дыхание равномерно ослабленное, по всей задней поверхности и в боковых отделах выслушивается звучная крепитация. Границы относительной тупости сердца в пределах нормы. Тоны на верхушке приглушены, тахикардия, акцент 2-го тона на легочной артерии. Пульс 90 ударов в минуту, ритмичный, АД — 125/80 мм рт.ст. Органы брюшной полости без особенностей. Отеков нет. Данные обследования: общий анализ крови: эр. — 4,7 г/л, Нb — 151 г/л, ЦП — 0,9, Э. — 4 %, П. — 5 %, С. — 57 %, М. — 6 %, Л — 28 %, СОЭ — 14 мм/ч. Общий анализ мочи в норме. Общий белок — 64 г/л, А — 48 %, Г — 53 %, а1 — 6 %, а2 — 7 %, в — 15 %, у — 24 %. Сахар крови — 3,3 ммоль/л, билирубин — 10,8 мкмоль/л. Ревматоидный фактор отрицательный. Циркулирующие иммунные комплексы — 180 ЕД, Е-РОК — 30 % (N — 48–72 %), РБТЛ с ФГА — 24 % (N — 58–64 %), М-РОК — 4 % (N — 20–30 %). Фибротрахеобронхоскопия — трахея свободно проходима, слизистая ее бледно-розовая, картина бифуркации трахеи острая, подвижная. Доступные осмотру бронхи свободно проходимы, слизистая их гиперемирована, отечна. Секрет слизисто-гнойный (диффузный эндобронхит 2-й степени воспаления). Бронхоальвеолярный смыв: в материале цилиндрический эпителий, лейкоциты — все поле зрения, нейтрофилы — 64 %, альвеолярные макрофаги — 1–2 в поле зрения.
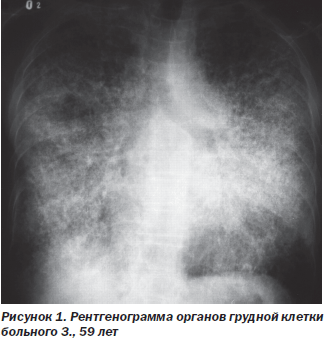
Рентгенография органов грудной клетки: справа и слева на всем протяжении легочный рисунок усилен, мелкоячеист. Изменения обусловлены интерстициальным компонентом (рис. 1).
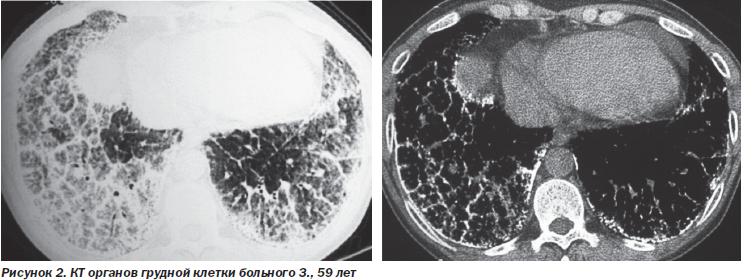
Компьютерная томография органов грудной клетки: воздушность легких резко снижена за счет увеличения плотности легочный ткани до 400–500 ед. Н (норма 800–900). Легочный рисунок резко деформирован, усилен. Отмечается диффузная мелкоочаговая диссеминация с наличием мелких кальцинатов. Средостение без особенностей (рис. 2).
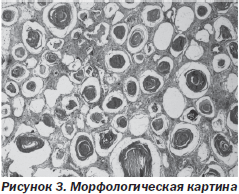
Гистологическое исследование: обнаружены островки пластинчатой кости в альвеолах округлой формы, розового цвета, гомогенные массы, костные и омелотворенные образования, в которых различима концентрическая структура. Межальвеолярные перегородки утолщены в результате разрастания соединительной ткани (морфологическое заключение: легочный альвеолярный микролитиаз) (рис. 3).
ФВД — умеренные нарушения вентиляции легких по рестриктивному типу.
Эхокардиоскопия. Полость правого желудочка — 3,01 см; левого: КДР — 4,66 см; КСР — 2,58 см; межжелудочковая перегородка — 1,07 см, задняя стенка левого желудочка — 0,88 см, сократимость — 43,6 %. Полость левого предсердия — 3,53 см. Легочная артерия: скорость кровотока — 151 см/с (незначительное ускорение), КДО — 100 мл, КСО — 24 мл, ЦО — 76 мл, фракция выброса — 75,9 %. ЭКГ — синусовая тахикардия, нормальное положение электрической оси сердца, синдром ранней реполяризации желудочков.
Клинический диагноз: легочный альвеолярный микролитиаз II стадии. Хронический диффузный эндобронхит в фазе обострения, легочно-сердечная недостаточность I ст.
Получал лечение: токоферол, тиосульфат натрия, эуфиллин, бромгексин, оксигенотерапию, бисептол, ингаляции отварами трав, тровентола.
Данное наблюдение интересно тем, что заболевание протекает на протяжении многих лет благоприятно.
Таким образом, при легочный диссеминации и малосимптомной клинической картине в дифференциально-диагностический поиск следует включать легочный альвеолярный микролитиаз.
1. Lauta V.M. Pulmonary alveolar microlithiasis: an overview of clinical and pathological features together with possible therapies // Resp. Med. — 2003. — 97. — 1081-5.
2. Castellana G., Gentile M., Castellana R., Fiorente P., Lamorgese V. Pulmonary Alveolar Microlithiasis: Clinical Features, Evolution of the Phenotype, and Review of Literature // Am. J. Med. Gen. — 2002. — 111. — 220-4.
3. Castellana G., Lamorgese V. Pulmonary Alveolar Microlithiasis: World Cases and Review of Literature // Respiration. — 2003. — 70. — 549-55.
4. Shah T.C., Talwar A., Shah R.D., Margouleff D. Pulmonary Alveolar Microlithiasis: Radiographic and Scintigraphic Correlation // Clinical Nuclear Medicine. — 2007. — 32(3). — 249-25.
5. Strain J.P., Parker A., Donohoe K. et al. Diffuse intense lung uptake on a bone scan: A case report // Clinical Nuclear Medicine. — 2000. — 25(8). — 608-610.
6. Barbolini G., Rossi G., Bisetti A. Pulmonary alveolar microlithiasis // N. Engl. J. Med. — 2002. — 347. — 69-70.
