Газета «Новости медицины и фармации» Неврология (339) 2010 (тематический номер)
Вернуться к номеру
Сосудистая деменция
Авторы: A. Korczyn
Версия для печати
Лир:
Не смейся надо мной.
Я — старый дурень
Восьмидесяти с лишним лет. Боюсь,
Я не совсем в своем уме. Признаться,
Я начинаю что-то понимать,
И, кажется, я знаю, кто вы оба,
И ты и он, но я не убежден,
По той причине, что не знаю, где я.
Своей одежды я не узнаю,
Где я сегодня ночевал, не помню.
Пожалуйста, не смейтесь надо мной!
Поспорить с вами я готов, что это —
Дитя мое Корделия.
Корделия:
Да, я!
Уильям Шекспир.
Король Лир
***
...Так с часу и на час мы созреваем,
А после с часу и на час — гнием.
Вот и весь сказ.
Уильям Шекспир.
Как вам это понравится
***
Как говорится,
старость в двери — ум за двери.
Уильям Шекспир.
Много шума из ничего
Мозг новорожденного содержит от 8 до 20 млн нейронов и бесчисленное множество глиальных клеток. В течение последующей жизни по мере накопления информации каждый нейрон образует до 100 тыс. связей с дендритами и аксонами других нейронов, что делает возможным обработку информации и ее обмен. Способность обучения наиболее выражена в молодом возрасте, потому что в более старшем происходит постепенная утрата нейронов и их синапсов.
Болезнь Альцгеймера (БА) и сосудистая деменция (СД) считаются наиболее распространенными формами деменции. Предпринимались многочисленные попытки определить эти заболевания. Однако клиническое различие между данными нозологическими единицами иногда трудно или невозможно провести.
В связи с тем что БА и атеросклероз чаще развиваются в пожилом возрасте и встречаются довольно часто, во многих случаях они сочетаются. Сосудистые поражения мозга часто протекают бессимптомно, в виде так называемого «немого инсульта», «бессимптомных лакун» или поражений белого вещества. При БА деменция начинается исподволь, и даже в случаях, когда сосудистые изменения вызывают снижение когнитивной функции, начало и дальнейшее течение не бывают скачкообразными. При сосудистых поражениях, лежащих в основе постепенного нарушения когнитивной функции, точно определить, когда началось заболевание, также невозможно. Поэтому, даже если при нейровизуализации обнаруживают признаки инсульта, бывает трудно определить заболевание, которое привело к деменции.
Патофизиология
У людей старшего возраста, находящихся в хорошем физическом и психическом состоянии здоровья, величина мозгового кровотока и особенности метаболизма мозга аналогичны таковым у 25-летнего человека. Однако в среднем мозговой кровоток, потребление глюкозы и кислорода после 60 лет начинают снижаться. Возрастные изменения носят тотальный характер, выражены умеренно и неспецифичны, за исключением относительно значительного снижения глюкозы в лобных долях. Какие-либо специфические локальные или тотальные изменения кровотока, метаболизма и функции нервной системы процессу старения не присущи. Нормальный интеллект включает в себя внимание, память, способность решать логические задачи, абстрактное мышление, мотивацию, оценку пространственных и временных соотношений. Эти функции мозга с возрастом могут снизиться, но при деменции они ухудшаются настолько, что вызывают социальную дезадаптацию человека. В большинстве случаев начало деменции установить трудно, потому что она развивается постепенно, а также потому, что критерии диагностики и оценки тяжести этого заболевания нечеткие. Память является функцией, которая в наименьшей степени подвержена влиянию культурного и образовательного факторов, и может быть оценена на основании объективных критериев. Поэтому при обследовании больных с деменцией она традиционно оказывается в центре внимания врача. Однако если нарушена только память, то правильно диагностировать амнестический синдром, если же снижаются другие психические функции, так что нарушается обычное поведение больного, то правильнее говорить о деменции.
Наиболее выраженные анатомические изменения, лежащие в основе СД, отмечаются: а) при лакунарном состоянии; б) двусторонних инфарктах в зонах смежного кровоснабжения; в) «стратегических инфарктах» в медиальном отделе височной доли или мамиллоталамическом круге; г) изменениях белого вещества, вызванных ишемией. Наиболее частой причиной деменции бывает атеросклероз, однако деменция может быть следствием также кардиогенной эмболии, васкулитов (например, при системной красной волчанке, гранулематозном ангиите) и дегенеративных процессов (таких как амилоидная ангиопатия и энцефалопатия Бинсвангера). К другим причинам относятся диффузное повреждение при травмах, а также интракраниальные кровотечения. Хотя в большинстве случаев при посмертном исследовании людей пожилого и старческого возраста обнаруживают атеросклероз экстра- и интракраниального отделов артерий мозга, отчетливой корреляции между изменениями в мозге и поражениями сосудов нет. Довольно часто одновременно наблюдаются деменция альцгеймеровского типа (ДАТ) и сосудистые изменения, рассматриваемые как смешанная форма деменции.
Кровоток и метаболизм
На ранних стадиях СД мозговой кровоток по сравнению с ДАТ бывает снижен, хотя неврологические проявления бывают примерно одинаковыми. Однако в дальнейшем, на более поздних стадиях, при всех деменциях мозговой кровоток уменьшается, причем это уменьшение бывает тем больше, чем более выражена деменция. При сосудистой деменции очаговая симптоматика соответствует локализации очагов инфаркта, которые наиболее часто обнаруживают в височных долях. При позитронно-эмиссионной томографии признаки хронической ишемии отсутствуют, что подтверждает нецелесообразность попыток добиться увеличения мозгового кровотока. Это подтверждается и тем обстоятельством, что при СД ауторегуляция мозгового кровотока никогда не нарушается и кровоснабжение мозга справляется с локальными потребностями.
Многочисленные факты свидетельствуют о том, что отложение амилоида в микроциркуляторном русле мозга, характерное для ДАТ, приводит к утрате нарушения гомеостаза нейронов, изменению синапсов и вследствие этого ухудшению когнитивной функции. У больных с ДАТ отмечается также ряд метаболических нарушений, которые, по-видимому отрицательно сказываются на нейронально-глиальных взаимосвязях. Роль этих метаболических нарушений для дисфункции мозга в целом остается недостаточно изученной. Предстоит ответить на 2 главных вопроса: 1) предшествуют ли сосудистые изменения мозга и отложение амилоида ДАТ или они развиваются после начала деменции? 2) как соотносятся во времени отложение амилоида в сосудистой стенке и утрата нейронов и их синапсов при БА? Снижение интеллекта, которое часто наблюдается у пожилых людей, обычно объясняется атеросклерозом, вызывающим снижение перфузии мозга и нарушение его функции. В более молодом возрасте нарушение интеллекта обычно бывает вызвано БА. Однако в действительности уменьшение мозгового кровотока является следствием, а не причиной снижения метаболических потребностей. Это подтверждается тем, что в отличие от СД ингаляция СО2 вызывает нормальное повышение мозгового кровотока при ДАТ, свидетельствуя о том, что мозговые артерии сохраняют нормальную способность реагировать на возросшие метаболические потребности. Тотальный мозговой кровоток с возрастом снижается постепенно, что свидетельствует о том, что это снижение может быть связано с утратой нейронов или синапсов. С другой стороны, повышение АД с возрастом, по данным некоторых исследований, вызывает уменьшение мозгового кровотока. Это может быть следствием увеличения периферического сопротивления, обусловленного поражением артериол, приводящим к нарушению кровотока в коре головного мозга, хотя прямых доказательств этого нет.
Позитронно-эмиссионная томография позволяет представляет собой полуколичественный метод определения как регионарного мозгового кровотока, так и скорости метаболизма мозга по кислороду (СММО2). По данным Lenzi и соавт., с возрастом регионарный мозговой кровоток уменьшаются примерно на 3,2 мл/100 мл/мин/ в течение 10 лет, в то время как корреляция между СММО2 и возрастом менее выражена. У пожилых лиц регионарный мозговой кровоток и СММО2 уменьшается в лобных долях, ткани мозга, примыкающей к сильвиевой борозде и теменно-затылочной области. Таким образом, уменьшение СММО2 с возрастом является реальностью и объясняется гибелью клеток и/или снижением интенсивности метаболизма.
Память и когнитивная функция у пожилых людей зависят от резидуальной биологической целостности мозга. Отчасти снижение когнитивной функции соответствует уменьшению объема мозга, которое наблюдается в норме по мере старения (в возрасте 70–89 лет масса мозга составляет 930–1350 г). Резидуальная когнитивная функция зависит от первоначальных умственных способностей индивидуума минус уменьшение вследствие:
1) заболеваний артериол, артерий и вен;
2) наличия нейродегенеративных изменений, особенно вызванных БА;
3) перенесенного повреждения мозга вследствие травм, приема препаратов и др.
В связи с тем что инфаркты могут быть «немыми», можно ошибочно приписать клинические проявления дисфункции мозга процессу старения, в то время как они на самом деле бывают обусловлены инсультом. Вызывает ли постепенное уменьшение регионарного или тотального мозгового кровотока вследствие атеросклероза гипоксию мозга, повреждение его тканей и снижение интенсивности метаболизма в мозге, или атрофия мозга вызывает снижение метаболических потребностей вследствие изменения его кровообращения? Несмотря на многочисленные попытки, ответить на этот принципиально важный вопрос пока не удалось. Хотя большинство данных свидетельствует о том, что сниженный мозговой кровоток является следствием уменьшения метаболических потребностей, все же не исключается возможность, что нарушение кровоснабжения мозга вызывает его атрофию и вполне вероятно, что имеют место оба фактора. Работ, посвященных изучению влияния сниженного местного или общего мозгового кровотока на процесс обучения, запоминания, воспроизведения у человека, недостаточно. Исследования, выполненные после остановки сердца и сердечно-легочной реанимации, показывают, что тотальная ишемия длительностью в несколько минут вызывает явные изменения в эффективности обучения, запоминания или психической и двигательной активности. Если длительность ишемии превышает 8 мин, происходит выраженное нарушение способности воспринимать новое, хотя воспроизведение ранее полученных знаний, а также психомоторная деятельность кажутся не нарушенными. Однако влияние ишемии проявляется по-разному у различных субъектов и в различных обстоятельствах; пожилые люди более чувствительны к вредному воздействию ишемии, чем молодые, что, по-видимому, объясняется сниженной нейропластичностью или небольшим функциональным резервом мозга. Важно подчеркнуть, что некоторые нарушения умственной деятельности, например забывчивость на имена, места, наблюдающиеся в самом начале деменции, возможны у нормальных людей с перегруженной психической деятельностью. С такой доброкачественной забывчивостью человек легко справляется в своей повседневной жизни. Но если эта забывчивость вызывает изменения в поведении, выходящие за рамки нормального, следует исключить деменцию.
Деменция представляет собой совокупность симптомов нарушения интеллектуальной функции, которое вызывает отклонение в поведении человека. Ее не следует выделять в узкую категорию интеллектуальных нарушений, она не зависит от уровня сознания и не поддается спонтанному обратному развитию. Это нарушение интеллектуальной функции подтверждается данными анамнеза, результатами психологического тестирования, а также, что более желательно, нейропсихологическими исследованиями с помощью количественных воспроизводимых тестов.
Клиническая картина
Деменция часто сопровождается утратой способности концентрации и внимания, а в более поздних стадиях также активности. Поражение префронтальной и фронтальной области, особенно дополнительной моторной коры, может вызвать утрату инициативы и акинезию; такая картина возможна при поражении в бассейне передних мозговых артерий.
Кора мозга, подкорковые структуры и ствол мозга тесно взаимосвязаны обширной сетью нейронов, взаимодействие которых регулирует уровень нервной активности. Внутрипластинчатые ядра таламуса и ретикулярное ядро играют в этом механизме особо важную роль. Префронтальная и нижняя теменная области, а также лимбическая система и первичная ассоциативная зона управляют вниманием, от функции этих структур зависит способность к концентрации. Поэтому неудивительно, что поражение подкоркового белого вещества, прерывающее связи между этими структурами, приводит к нарушению концентрации внимания. При деменции нарушаются также память и одна или более из следующих функций: речь, зрительно-пространственный гнозис, эмоции, личность, когнитивные функции, такие как приобретение новых навыков, решение задач, счет, суждение, абстрактное мышление. Возможно также нарушение ориентировки, которое обычно характерно для поздней стадии заболевания (см. ниже). Нарушение поведения в результате перечисленных нейропсихологических сдвигов включает в себя стремление больных уединиться, избегать контактов с окружающими, повышенную раздражительность, неустойчивость настроения, а также психоз с бредом и галлюцинациями. В диагностике заболевания важно точно установить синдром деменции, выяснить лежащие в его основе патофизиологические механизмы. Это необходимо для назначения оптимального лечения, хотя дифференцировать СД и БА часто бывает нелегко. С возрастом вероятность развития деменции резко возрастает. Примерно 10 % людей старше 65 лет страдают деменцией в той или иной степени. Деменция наблюдается примерно у 60 % людей, нуждающихся в уходе. Более половины из них страдают ДАТ, 20 % — СД и примерно у 20 % отмечается сочетание этих синдромов. В остальных случаях деменция бывает вызвана другими различными причинами (см. ниже). В восточных странах ситуация обратная, большинство случаев деменции здесь обусловлено инсультом, реже ее причиной бывает ДАТ. Однако в связи с тем, что пока не разработаны четкие критерии смешанной деменции, частота ее точно не установлена.
Симптомы деменции:
— потеря инициативы и интереса к работе;
— пренебрежение обычными обязанностями;
— потеря интереса к любимым занятиям;
— изменение настроения (апатия, депрессия, раздражительность);
— рассеянность;
— отсутствие ясности мышления;
— нарушение понимания;
— забывчивость по отношению к повседневным обязанностям;
— навязчивое повторение мыслей и действий;
— равнодушие к окружающим;
— нарушение суждения;
— аномия
Этиология сосудистой деменции:
I. Системные заболевания:
1. Атеросклероз:
а) крупных сосудов;
б) мелких сосудов;
2. Артериальная гипертензия:
а) поражение крупных сосудов;
б) поражение мелких сосудов;
3. Гипотензия, гипоксия, гипогликемия:
а) инфаркт в зонах смежного кровообращения;
б) субкортикальный ламинарный некроз;
4. Множественная эмболия:
а) поражение дуги аорты и сонных артерий;
б) мерцательная аритмия;
в) пристеночный тромб;
г) поражение клапанов сердца;
д) подострый инфекционный эндокардит;
е) миксома предсердия;
5. Заболевания крови:;
а) повышение свертывания крови;
б) серповидно-клеточная анемия;
в) повышение вязкости крови;
г) тромбоцитоз;
6. Системные воспалительные ангиопатии:
а) инфекции;
б) системная красная волчанка;
в) узелковый периартериит;
г) болезнь Бехчета;
д) гранулематоз Вегенера;
7. Системные невоспалительные ангиопатии:
а) опухоли (ангиоэндотелиоз)
б) генетические (например, CADASIL)
II. Интракраниальные поражения:
1. Кровоизлияния:
а) при травме;
б) спонтанные;
в) субарахноидальное;
г) при амилоидной ангиопатии;
д) ятрогенные (при лечении антикоагулянтами);
2. Интракраниальные артериопатии:
а) воспалительные:
— гранулематозный ангиит;
— гигантоклеточный артериит;
— артериит, обусловленный употреблением наркотиков;
б) невоспалительные:
— амилоидная ангиопатия (ишемическая);
— мойя-мойя.
Снижение интеллекта может быть вызвано или ускорено поражением сосудов головного мозга. Выделяют по меньшей мере 3 формы такого поражения.
1. Крупноочаговый инфаркт в функционально важной зоне мозга. Он может вызвать клинический синдром с выраженной симптоматикой и внезапным началом.
2. Множественные мелкоочаговые инфаркты, нарушающие когнитивную функцию, часто без четкого острого эпизода, который может быть связан с инсультом, характеризующиеся непрерывно прогрессирующим течением.
3. Лейкоареоз (болезнь Бинсвангера), который до внедрения в диагностику МРТ считался редкостью, вызывает в настоящее время значительный интерес. Большинство специалистов в настоящее время пользуются термином «лейкоареоз» — новым названием этого заболевания, предложенным Хачинским. Причиной лейкоареоза является атеросклеротическое поражение пенетрирующих артерий и артериол теменных долей обоих полушарий, приводящее к хронической ишемии белого вещества и прогрессирующему нарушению когнитивной функции, а также дисфункции кортикоспинальных путей и базальных ядер мозга. Изменения в мозге, выявляемые при КТ или МРТ, значительно более разнообразны, чем обнаруживаемые клинически. В связи с тем что они локализуются в толще белого вещества в пограничных зонах, Moody, Bell и Challa считают их следствием глубоко расположенных инфарктов в зонах смежного кровоснабжения. По мнению этих авторов, атеросклероз в сочетании со сниженным перфузионным давлением приводит к развитию множественных очагов инфаркта и диффузной демиелинизации вследствие валлеровского перерождения. При посмертном исследовании мозга отмечается атрофия перивентрикулярного и субкортикального белого вещества. Желудочки мозга расширены. Однако лобные доли и серое вещество не поражены. Обычно выявляют диффузное атеросклеротическое поражение с утолщением и гиалинозом пенетрирующих артерий и артериол. К концу 1980-х гг. с помощью КТ, разрешающая способность которой к тому времени существенно повысилась, стало возможным выявление относительно крупных очаговых поражений белого вещества с нечеткими границами, не вызывающих смещения соседних структур. Диаметр этих очагов поражения колеблется от 10 до 30 мм, они имеют симметричную локализацию и наиболее выражены в белом веществе, окружающем желудочки мозга, особенно передние рога и треугольники боковых желудочков. При введении контрастного вещества оно в этих очагах обычно не накапливается или накапливается очень редко. При наблюдении за больными в динамике очаги поражения существенно не изменяются. МРТ подтвердила достоверность результатов, полученных с помощью КТ, причем по данным МРТ очаги поражения белого вещества наблюдаются чаще, имеют более крупные размеры и чаще склонны к слиянию. На Т2-взвешенных изображениях поражение белого вещества имеет вид очагов с повышенной интенсивностью сигнала. Они расположены в периэпендимальной ткани, особенно вдоль передних и задних рогов боковых желудочков, их треугольников и эпендимальной поверхности мозолистого тела, особенно его валика. В норме у лиц в возрасте до 50–55 лет такие изменения не обнаруживаются, однако в более старшем возрасте они встречаются с нарастающей частотой. Исследование больных с мелкими периферическими очагами инфаркта коры головного мозга (лакуны) с помощью КТ и МРТ, а также результаты аутопсий показали, что существует связь между лейкоареозом и лакунами. Так что факторы риска инфаркта мозга являются таковыми и в отношении лейкоареоза.
Во многих случаях на МРТ и КТ мозга, выполненных по другому поводу, обнаруживают отчетливую картину лейкоареоза, хотя ни сам пациент, ни его друзья или члены семьи не отмечают каких-либо отклонений в психическом состоянии. В других случаях заболевание начинается в среднем возрасте с постепенного когнитивного снижения, которое проявляется в притуплении эмоциональных реакций, появлении эйфории или агрессивного поведения, нарушении понимания, снижении концентрации внимания. Иногда могут внезапно появиться очаговые неврологические симптомы, например неустойчивость походки, афазия, гемианопсия, гемипарез, расстройство чувствительности. Эти симптомы обычно самостоятельно проходят. В поздней стадии появляются недержание мочи, стойкая артериальная гипертензия, наблюдаются повторные инфаркты и в конечном итоге развиваются картина псевдобульбарного паралича, расширение желудочковой системы и атрофия мозга.
Патологическая анатомия
Лейкоареоз по своей клинической и гистопатологической картине отличается от других форм сосудистой деменции. Нарушения психического состояния при лейкоареозе напоминают таковые при лакунарном состоянии. Множественные лакуны обнаруживают при обоих заболеваниях, но при лакунарном состоянии отсутствуют изменения белого вещества мозга, характерные для лейкоареоза. При исследовании больных лейкоареозом выявляют выраженное изменение окраски перивентрикулярного белого вещества без поражения дугообразных волокон, зрительной лучистости, мозолистого тела, внутренней капсулы и височных долей. При микроскопическом исследовании отмечаются очаги отека и губчатой дегенерации, зоны астроцитарного глиоза и некроза, гиалиновая дегенерация мелких пенетрирующих артерий белого вещества. Периваскулярные пространства расширены, в белом веществе и ядрах мозга выявляют лакунарные инфаркты, в то время как в коре головного мозга изменения отсутствуют.
Факторы риска
Для изучения факторов риска деменции был проведен ряд исследований. В последние годы была выявлена группа факторов риска сосудистой деменции и болезни Альцгеймера. К этим факторам относятся артериальная гипертензия, сахарный диабет, гиперхолестеринемия, гиперлипидемия, гипергомоцистеинемия, курение, ожирение. Патологоанатомическое исследование мозга лиц, у которых при жизни была диагностирована болезнь Альцгеймера, также выявило поражение сосудов. Совокупность этих данных свидетельствует о том, что у большинства пожилых больных деменцией фактически имеется смешанное дегенеративно-сосудистое заболевание. И действительно, в ряде работ показано, что статины, назначаемые при гиперхолестеринемии, существенно уменьшают частоту деменции. Аналогичный эффект оказывает антигипертензивная терапия.
Можно возразить, что посмертное исследование дает неполное представление о распространенности сосудистых изменений в мозге. Патологоанатомы обычно разрезают мозг на слои толщиной до 10 мм. Поэтому многие лакуны остаются невыявленными. Белое вещество мозга не всегда подробно исследуется, чаще описывают лишь качественные его изменения, которые обычно характеризуют как «бледность». К тому же к окрашиванию миелина и исследованию мелких сосудов прибегают не всегда. Восполнить этот недостаток исследования отчасти можно, выполнив перед вскрытием МРТ мозга.
Лечение сосудистой деменции
Лечение СД следует начать с воздействия на факторы риска сосудистых поражений в целом и мозга в частности. Конечно, трудно провести строго контролируемое проспективное исследование, позволяющее изучить влияние антигипертензивных и гиполипидемических препаратов на частоту деменции. Подобные исследования длятся долго и поэтому их финансирование связано с большими трудностями. В связи с этим следует прибегнуть к более прагматичному подходу. Так, поскольку инсульты обусловливают СД (а также сосудистый компонент смешанной деменции), следует больше внимания уделить устранению факторов риска сосудистых заболеваний путем назначения соответствующих препаратов и оздоровления образа жизни.
Более того, такие меры следует принимать и в отношении больных, перенесших инсульт, но не имеющих признаков деменции. Эти меры послужат первичной профилактикой СД. При появлении признаков нарушения когнитивной функции подход должен быть более специфичным. Препараты, которыми лечат болезнь Альцгеймера, в частности ингибиторы холинэстеразы, вполне могут быть назначены больным с признаками сосудистой деменции, причем в такой же дозе. Интересно, что в подобных исследованиях у больных, получающих плацебо, за весь период наблюдения заметного ухудшения состояния не происходит. Это, по-видимому, объясняется другими мерами, принимаемыми для устранения факторов риска. Однако лечение ингибиторами холинэстеразы приводит к отчетливому клиническому улучшению. Такое улучшение сохранялось не менее 6 мес.
Улучшение у больных с сосудистой деменцией от приема ингибиторов холинэстеразы можно объяснить двояко. Во-первых, возможно, что у многих пациентов деменция является смешанной, а препараты, принимаемые ими, эффективны при болезни Альцгеймера. Во-вторых, возможно, что в результате поражения сосудов мозга прерывается проведение по эфферентным путям, идущим от базального ядра Мейнерта, основного источника холинергической иннервации коры головного мозга.
Целесообразность приема ингибиторов холинэстеразы подтверждается клиническими данными, свидетельствующими о том, что холинергическая недостаточность характерна не только для болезни Альцгеймера, но и для сосудистой деменции.
Дифференциальная диагностика
Для установления диагноза следует рассмотреть весь спектр сопутствующих заболеваний, но при внезапном появлении симптомов латерализации, обычно наблюдающемся при сосудистом поражении, следует провести специальное обследование для исключения микроэмболии из сердца или крупных сосудов, а также заболеваний крови, вызывающих нарушение микроциркуляции. Расстройство когнитивной функции при нормотензивной гидроцефалии, когда отсутствуют нарушения походки и функции сфинктеров, может напоминать лейкоареоз. Кроме того, мелкие очаги с пониженной или повышенной интенсивностью сигнала, иногда располагающиеся вблизи расширенных передних рогов боковых желудочков, также могут наблюдаться при нормотензивной гидроцефалии и затруднять диагностику; однако при лейкоареозе расширение желудочков обычно бывает небольшим, а изменения в белом веществе мозга более выражены. Более затруднительна дифференциальная диагностика лакунарных инфарктов и лейкоареоза. Эти заболевания важно отличать друг от друга, так как лечение их принципиально различается. При лакунарных инфарктах добиваются снижения артериального давления до нормальных цифр АД, в противоположность тому, что необходимо при лейкоареозе в связи с гипоперфузией мозга, вызванной атеросклерозом. В связи с тем что клинические проявления при этих заболеваниях во многом идентичны, некоторые авторы считают, что это две стадии одного процесса и предлагают называть его лакунарной деменцией.
Болезнь Альцгеймера представляет собой генерализованное поражение головного мозга, сопровождающееся утратой нейронов и их синапсов в коре. Разрушение синапсов может предшествовать потере нейронов. В результате происходит уменьшение объема мозга, расширение борозд. Дегенеративный процесс выражен главным образом в теменных и височных долях. Основные гистопатологические изменения, образование амилоидных бляшек и нейрофибриллярные отложения также наиболее выражены в этих отделах мозга. Хотя эти изменения являются основой патоморфологической диагностики болезни Альцгеймера (так называемые критерии Хачатуряна), сами по себе они недостаточны. Разделительной линии, основанной на биологических особенностях, между заболеванием и изменениями, возникающими с возрастом, нет. Описанные патологические изменения, порой значительные, отмечаются у многих пожилых людей без нарушения когнитивной функции. Хотя описанные изменения являются патогномоничными для болезни Альцгеймера, они распространены значительно шире и, что важно, наблюдаются у пожилых людей, не страдающих деменцией. Дополнительный вклад могут вносить ишемические изменения в мозге, которые ннарушают баланс, приводя к возникновению клинически значимого когнитивного снижения. Это, в частности, было показано в известном «исследовании монахинь». В этом исследовании при посмертном исследовании мозга пожилых монахинь у многих были обнаружены изменения, соответствующие болезни Альцгеймера, хотя не у всех из них при жизни имелись клинические проявления деменции. Обе группы (с проявлениями деменции и без таковых) существенно не отличались по количеству амилоидных бляшек и нейрофибриллярных отложений; различия между двумя группами касались сосудистых изменений, иногда довольно разрозненных и часто локализующихся в базальных ядрах мозга.
Лейкоареоз диагностируют по результатам МРТ, а если этот метод исследования недоступен, то прибегают к КТ. Характерные множественные очаги просветления, особенно в перивентрикулярной области, обычно подтверждают диагноз. Типичным для этого заболевания является также расширение желудочковой системы мозга. Состав спинномозговой жидкости (СМЖ) обычно нормальный, за исключением редких случаев повышенного содержания в ней белка. При ЭЭГ возможно замедление фоновой активности мозга, хотя этот признак не является специфичным. В клиническом и биохимическом анализах крови отклонения от нормы отсутствуют. Почти во всех случаях отмечается артериальная гипертензия.
Церебральная амилоидная ангиопатия
Встречается как спорадическая форма церебральной амилоидной ангиопатии (ЦАА) с внутримозговыми кровоизлияниями, так и семейная. Спорадическая форма более распространена и характеризуется локальными отложениями β-амилоидного белка в медии и адвентиции артерий среднего калибра и стенке артериол коры и мягкой и паутинной оболочек мозга. ЦАА оказывается причиной спонтанного кровоизлияния в мозг в 10 % случаев. Кровоизлияние часто массивное, иногда множественное и рецидивирующее лобарное и наблюдается у пожилых людей с нормальным АД. Иногда одновременно происходит два кровоизлияния. Клинически ЦАА характеризуется быстропрогрессирующей деменцией, рецидивирующей преходящей неврологической симптоматикой, судорогами или острой энцефалопатией.
Церебральная амилоидная ангиопатия наблюдается преимущественно у пожилых людей старше 65 лет с признаками деменции или без таковых. Более редкая, семейная форма наследуется по аутосомно-доминантному типу и проявляется внутримозговыми кровоизлияниями в молодом возрасте. Это так называемый исландский тип ЦАА. При этом типе ЦАА вокруг сосудов откладывается патологический белок цистатин С, ингибитор цистеиновой протеазы. Диагноз ставят на основании пониженного уровня цистатина в СМЖ. Описаны редкие спорадические случаи ЦАА, обусловленные мутацией гена цистатина С. Другим типом наследственной ЦАА является голландский. Он характеризуется отложением в стенке артерий коры и оболочек мозга А-β-амилоида. Причиной заболевания считают точечную мутацию в гене, кодирующем белок — предшественник А-β-амилоида, в результате которой в А-β-амилоиде в 22-й позиции Glu оказывается замещенным Gin. Кровоизлияния могут быть поверхностными, подкорковыми или лобарными и чаще происходят в теменно-затылочной области. Базальные ядра и ствол мозга обычно не поражаются. Сравнительно редко кровоизлияние происходит в мозжечок. Заболевание не связано с системным амилоидозом или парапротеинемией. Недавно была показана важная роль в развитии ЦАА при болезни Альцгеймера аллеля аполипопротеина Е-эпсилон 4 (АПОЕ-ε 4). Показано также, что аллель АПОЕ-ε 4 способствует внутримозговым кровоизлияниям, связанным с ЦАА. АПОЕ-ε 4 повышает риск деменции в 8 раз.
Изменения, характерные для амилоидной ангиопатии, выявлены в мягкой и паутинной оболочках и в меньшей степени в паренхиме мозга большинства больных ДАТ. Однако эти изменения не носят специфического характера, не коррелируют они также с выраженностью амилоидных бляшек и нейрофибриллярных отложений. Для ДАТ характерно значительное снижение активности холинацетилтрансферазы в новой коре и гиппокампе, причем чем более выражено это снижение, тем грубее нарушение интеллекта и больше сенильных бляшек.
Смешанная деменция
Термин «смешанная деменция» был предложен Hachinski и соавт. Согласно шкале ишемии, разработанной Hachinski, болезни Альцгеймера соответствует ишемия 0–4 баллов, мультиинфарктной деменции — 7–14 баллов, а показатель 5–6 баллов соответствует смешанной деменции. Несмотря на то что обоснованность такой градации подвергается сомнению, термином «смешанная деменция» продолжают пользоваться. Характерных признаков, которые соответствовали бы 5–6 баллам, нет, и, кроме того, нелогично допустить, что если у пациента с болезнью Альцгеймера развивается инсульт, то оценка его состояния, если следовать шкале Hachinski, с 3 или 4 баллов сразу достигает 9 или 10. У него как бы исчезает болезнь Альцгеймера и без развития смешанной деменции появляется мультиинфарктная или сосудистая деменция. Неоправданное пользование этой шкалой приводит к заниженной частоте случаев смешанной деменции. Диагностировать смешанную деменцию следует в тех случаях, когда у больного имеются другие системные заболевания, которые могут быть причиной деменции (см. ниже).
По степени достоверности диагноз сосудистой или смешанной деменции может быть сомнительным, вероятным и достоверным с указанием других выявленных заболеваний, которые способствуют развитию деменции.
Нарушение психической функции наблюдается при многих заболеваниях и часто бывает единственным клиническим проявлением. Тщательное выяснение причины деменции и поиск сопутствующих системных заболеваний иногда позволяет подобрать индивидуальную терапию.
Некоторые причины обратимой деменции:
а) экзогенные:
— токсическое действие препаратов (транквилизаторов; седативных, таких как барбитураты, бромиды; гипотензивных и антипаркинсонических);
б) интракраниальные:
— субдуральная гематома;
— интракраниальная опухоль;
в) системные:
— недостаточность питания (авитаминоз В1 или В12);
— выраженная анемия любой этиологии;
— гипотиреоз, гипопитуитаризм или надпочечниковая недостаточность;
— сердечно-сосудистые заболевания, сопровождающиеся гипоксией или гиперкапнией;
— заболевания почек, осложнившиеся уремией;
— скрытый рак с вторичной энцефалопатией;
— эндогенная депрессия;
— нейросифилис;
— хронический менингит (например, сифилитический) декомпенсация сердечной деятельности;
— печеночная энцефалопатия;
— скрытая гидроцефалия;
— гипогликемия
Деменция является синдромом, а не болезнью, в основе ее лежат органические изменения в мозге. Она характеризуется утратой прежней функциональной активности мозга, снижением многих сторон когнитивной функции, что отрицательно сказывается на работе и социальной активности больного. Наибольшее распространение в клинической практике получили критерии деменции, предложенные Американской ассоциацией психиатров (DSM-IV):
А. Множественное нарушение когнитивных функций, проявляющееся:
1. Ухудшением памяти (нарушено усвоение новой информации и/или воспроизведение ранее приобретенной).
2. По крайней мере одним из следующих нарушений:
а) афазия (нарушение речи);
б) апраксия (неспособность выполнения сложных целенаправленных действий, несмотря на сохранность двигательной функции);
в) агнозия (неспособность узнавать предметы, несмотря на сохранность элементарных форм чувствительности);
г) акалькулия (нарушение счета, вызванное затруднением применения ранее усвоенных арифметических навыков);
д) нарушение исполнительных функций (планирование, организация, программирование, абстрактное мышление).
Б. Изменение когнитивной функции, приводящее к нарушению социальной и профессиональной активности, представляет собой значительное снижение с предшествовавшего функционального уровня.
В. Нарушение когнитивной функции на фоне ясного сознания.
Диагноз синдрома деменции основывается на клинической оценке когнитивной функции, эмоциональной сферы и социальной активности, анамнезе и динамике заболевания. Это клинический диагноз, не включающий результаты КТ, МРТ, ЭЭГ, ОФЭКТ и других лабораторных исследований.
У некоторых больных обследование позволяет выявить заболевание, явившееся причиной деменции. В таких случаях лечение этого заболевания приводит к устранению или уменьшению проявлений деменции. Примерами таких заболеваний являются: а) депрессия; б) реакция на лекарственные препараты и интоксикация; в) алкоголизм и токсикомания; г) нормотензивная гидроцефалия; д) интракраниальная опухоль или субдуральная гематома; е) эндокринные расстройства (например, гипо- или гипертиреоз); ж) недостаточность витамина В12; з) нарушения обмена веществ, связанные с поражением почек или печени; и) нейроинфекция (например, сифилис, грибковый менингит или СПИД); к) артериит (см. Некоторые причины обратимой деменции). Другие причины устранить не удается, но при надлежащем лечении можно замедлить их прогрессирование. Примером может служить лакунарная деменция, развитие которой можно приостановить устранением факторов риска (вторичная профилактика).
Инсульт сопровождается рядом нарушений поведения. Эти нарушения важно отличать от деменции. Поражение бассейна той или иной мозговой артерии проявляется характерным поведенческим синдромом. Обычно более практично характеризовать эти синдромы по превалирующему симптому, учитывая, что в механизме их развития играет роль диффузная или мультифокальная дисфункция мозга. В связи с этим выделяют следующие основные синдромы: нарушения памяти без когнитивных расстройств (амнестический синдром); нарушения внимания (психоз или делирий); нарушения эмоциональной сферы (депрессия, апатия, акинетический мутизм); патологический смех, плач и психотическое поведение; нарушения зрительно-пространственного гнозиса (корковая слепота, игнорирование); синдром Балинта; зрительные галлюцинации; нарушения речи (афазия); апросодии (утрата аффективной интонации речи, обусловленная поражением правой височно-теменной области).
Амнестический синдром
Утрата способности запоминать новую информацию может наблюдаться при одиночном или множественных очагах поражения, локализованных в стратегически важной гиппокампально-форникальной системе. У больных с этой формой поражения отмечаются хорошая память на события прошлого, нормальные речь и поведение и во многих случаях замечательная способность скрывать нарушение памяти на текущие или недавно происходившие события, иногда фабрикуя вымышленный ответ на вопрос (корсаковский психоз). Причин нарушения краткосрочной памяти много, в том числе инфаркт в гиппокампальном отделе височной доли, своде, сосцевидных телах и медиальных ядрах таламуса. Все эти структуры мозга кровоснабжаются вертебробазилярной системой и отходящей от нее задней мозговой артерией.
Иногда прекращение кровотока по ветвям базилярной артерии приводит к развитию инфаркта таламуса или сосцевидных тел, который проявляется антероградной амнезией с расстройством внимания, конфабуляциями, сонливостью и педункулярным галлюцинозом. Все это обусловливает стойкую утрату способности запоминать новую информацию (амнестический синдром). Различают 3 вида памяти:
1. Кратковременная (например, запоминание цифрового ряда), длительность которой составляет 1–2 мин. При амнестическом синдроме и деменции она нарушена.
2. Память на недавние события. Она длится 5–10 мин. Этот вид памяти избирательно нарушается при амнестическом синдроме. Память на недавние события часто нарушается в пожилом возрасте. Обычно забывается информация, которая не закрепляется повторением или не используется. Информация стирается из памяти за время от нескольких минут до нескольких часов. Нарушение памяти на недавние события удручающе действует как на пациента, так и на членов его семьи.
3. Память на отдаленные события. При заболеваниях этот вид памяти нарушается в последнюю очередь, обычно при тяжелых формах деменции.
Выяснение типа нарушения памяти позволяет уточнить локализацию поражения мозга и возможную причину поражения. Так, больные с поражением диэнцефальной области и лимбической системы (например, при синдроме Вернике — Корсакова) без труда могут повторить 5–7 цифр или несколько тестовых фраз сразу после того, как услышат их, но воспроизвести их через несколько минут они уже не в состоянии. С другой стороны, больные с первичным поражением корковых и подкорковых структур не могут ни повторить тестовое задание, ни понять его. Однако с помощью повторения и пошагового закрепления можно добиться понимания задания и удержания его в памяти. Такая картина наблюдается на ранней стадии деменции, причем по мере прогрессирования заболевания появляются нарушения всех видов памяти.
Анозогнозия
Контроль речи осуществляется доминантным полушарием мозга. Недоминантное полушарие в основном ответственна за эмоциональную окраску речи и зрительно-пространственный гнозис. При локализации очага поражения в недоминантном полушарии у больных нарушено восприятие собственного тела и пространства на контралатеральной стороне. В некоторых случаях такое поражение вызывает двустороннее нарушение восприятия и иногда сопровождается спутанностью сознания и деменцией. Больной либо не замечает у себя неврологического дефекта, либо, если признает его, то недооценивает. Наиболее заметным у больных с этим синдромом является отсутствие эмоционального фона тяжести заболевания, что может послужить причиной ошибочной диагностики конверсионной реакции. Анозогнозия развивается при локализации поражения в теменной или лобной доле недоминантного полушария. У больных с инфарктом лобной доли, особенно доминантного полушария, признаки деменции бывают выражены не в такой степени, как изменения личности, нарушение суждения и внимания.
Синдромы разобщения
По определению, принятому до внедрения в широкую практику методов нейровизуализации и нейропсихологического тестирования, транзиторные ишемические атаки (ТИА) после разрешения остаточных симптомов не оставляют. Однако работы последнего времени показали, что в некоторых случаях после ТИА остаются стойкие выпадения функции мозга и когнитивные расстройства. Кроме того, у некоторых больных с «бессимптомным» атеросклеротическим поражением сонных артерий, выявленным на основании шума над бифуркацией, отмечаются поведенческие нарушения, несмотря на отсутствие ТИА. По-видимому, в таких случаях все же развиваются микроинфаркты, прерывающие нормальные связи, т.е. разобщающие различные отделы мозга, а также нарушающие когнитивную функцию и поведение. Однако в связи со скудной клинической картиной и развитием внеактивного периода (например, во сне) эти инфаркты остаются нераспознанными.
Инфаркт мозга, даже небольших размеров, при локализации в функционально важной зоне мозга может вызвать деменцию. В некоторых случаях синдромам разобщения предшествуют атипичные ТИА со слабо выраженными и непродолжительными симптомами нарушения поведения, которые очень трудно выявить, даже при тщательном выяснении анамнеза.
Локализация очага инфаркта играет не менее важную роль в развитии нарушений поведения, чем его размер. Как правило, при множественных «стратегических» инфарктах в лимбической системе вероятность развития деменции и поведенческих нарушений значительно выше, чем при одиночных инфарктах. Двусторонние инфаркты в зонах смежного кровообращения в теменных долях могут стать причиной акинезии, как, например, при поражении обеих средних мозговых артерий. Однако в этом случае спутанность сознания сопровождается афазией, апраксией и агнозией. После двусторонних инфарктов в зоне кровоснабжения передних мозговых артерий возможно развитие абулии и нарушение поведения.
Инфаркты мозолистого тела вызывают разобщение обоих полушарий с утратой способности одного полушария координировать деятельность другого. Примером такого нарушения может служить алексия без аграфии при инфаркте валика мозолистого тела и затылочной доли доминантного полушария. Обструкция дистальной части базилярной артерии в области бифуркации может привести к инфаркту таламуса и внезапному развитию амнезии.
Насильственный смех и плач
При насильственном смехе и плаче у больных отмечается спонтанное, не поддающееся контролю выражение этих эмоций, которые не соответствуют ни обстановке, ни их внутреннему состоянию пациентов. Это угнетает их, так как они не способны подавить эти эмоции, которые могут проявиться даже во время сна или занятия, доставляющего удовольствие, например еды. Хотя насильственный смех и плач являются частью признаков дисфункции мозга, они могут появиться самостоятельно или предшествовать появлению других расстройств. Наиболее часто причиной насильственного смеха и плача бывают сосудистые заболевания мозга, хотя эти нарушения наблюдаются и при опухолях мозга, эпилепсии, энцефалитах и демиелинизирующих и дегенеративных заболеваниях мозга. При развернутых проявлениях множественных лакунарных инфарктов развивается клиническая картина псевдобульбарного паралича в сочетании с насильственным смехом и плачем.
Локализация инфаркта в лимбической системе может нарушить связь активирующей ретикулярной системы с полушариями мозга и привести к мутизму и акинезии в сочетании с насильственным плачем, страхом, гневом и аутизмом.
Паранойя, мания, делирий
Инфаркт левой височно-теменной области вызывает сенсорную афазию (афазия Вернике), которую можно ошибочно принять за функциональную. В некоторых случаях отмечается возбуждение больных, агрессивность, они становятся шумливыми, так как их речь не отражает содержания их мыслей. Поэтому они возмущаются, когда тот, к кому они обращаются, не проявляет должной реакции. Если же обращаются к ним, то они не могут понять, что им говорят.
Инфаркт медиального отдела затылочно-височной области вызывает ажитированный делирий, характеризующийся дезориентацией, спутанностью сознания, конфабуляциями; больные возбуждены, кричат, сквернословят. Наличие дефектов полей зрения указывает на органическую природу заболевания, которое тем не менее нередко ошибочно принимают за делирий или функциональные психические расстройства. Иногда подобное психотическое состояние бывает следствием побочного действия некоторых препаратов, принимаемых на фоне заболевания мозга.
Депрессия
Инфаркт префронтальной области независимо от стороны поражения может вызвать абулию, апатию или снижение уровня сознания, нарушение вербального общения, характеризующегося потерей инициативы и снижением концентрации внимания. В некоторых случаях очаговая симптоматика (например, гемиплегия) отсутствует и проявления заболевания можно принять за симуляцию, учитывая явное нежелание больного сотрудничать с врачом (табл. 1).
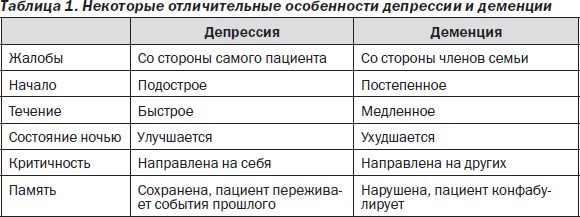
Инфаркт правой височно-теменной области может вызвать внезапное нарушение мышления, в частности суждений, проявляется отклонениями в поведении. Спокойные по натуре лица могут стать шумливыми и грубыми. Появление дефектов полей зрения и нарушения зрительно-пространственного гнозиса подтверждают диагноз инфаркта. Депрессия в течение первых двух лет после инсультов развивается у 30–40 % больных. Хотя послеинсультная депрессия обычно проходит самостоятельно, она существенно тормозит процесс выздоровления. Поэтому целесообразно таким больным назначать антидепрессанты.
Лечение сосудистой деменции
Первичная профилактика: при наличии у больного артериальной гипертензии следует принять комплекс мер, направленных на нормализацию АД.
Вторичная профилактика: имеются сообщения о том, что чрезмерное снижение АД, особенно до появления постуральной гипотензии, может вызвать состояние, подобное лейкоареозу. Из этого следует, что при сосудистой деменции нецелесообразно снижать АД до нормального уровня, а при постуральной гипотензии необходимо стремиться стабилизировать АД.
Больному рекомендуют придерживаться образа жизни, способствующего профилактике нарушений мозгового кровообращения, в частности соблюдать диету, контролировать АД, прекратить курить, не злоупотреблять алкоголем, избегать травм, гипоксии и ишемии мозга, а также других факторов, которые могут нарушить функцию этого органа, делающего нас людьми. Мозг является субстанцией, ради которой сохраняется структура всех других частей тела, и поддержание мозга и тела в хорошем рабочем состоянии благодаря здоровому образу жизни имеет жизненно важное значение. Однако во многих случаях меры по профилактике сосудистой деменции принимаются лишь после какого-то тревожного события, например неинвалидизирующего инсульта. После этого ставится цель с помощью паллиативных мер предотвратить рецидив инсульта. В отличие от профилактических мер, которых обычно много, к лечению существуют лишь два основных подхода:
1. Улучшение когнитивной функции.
2. Коррекция поведенческих нарушений.
Средства, применяемые для лечения сосудистой деменции, такие как метаболические препараты, факторы роста нервов, препараты, улучшающие реологические свойства крови, антиоксиданты, нейтрализующие свободные радикалы, витамины, имеют своих сторонников и противников, однако эффективность ни одного из перечисленных средств не доказана. Что касается нарушений поведения, важное значение для стабилизации состояния наряду со знаниями и опытом врача имеет тесное взаимодействие его с больным и членами его семьи.
Как и при других типах деменции, чрезвычайно важную роль играют группы поддержки и правильный подбор медикаментозной терапии. Вопросы семейной терапии, требующей мобилизации ресурсов близких родственников больного, занимают значительное место в лечении и не могут быть рассмотрены во всей полноте. Более подробные сведения по этой теме вы можете найти в специальной литературе. Трагедия, которую представляет собой инсульт, в значительной степени способствует коррекции членами семьи больного своего образа жизни, что важно для профилактики инсульта в будущем. Никогда не отчаивайтесь.
Список литературы находится в редакции
