Газета «Новости медицины и фармации» Неврология (339) 2010 (тематический номер)
Вернуться к номеру
Редкие причины инсульта
Авторы: J. Toole
Версия для печати
Не следует пренебрегать изучением редких случаев. Они порой заслуживают большего внимания, чем простого любопытства, и не раз позволяли получить решение сложных вопросов. В этом смысле их можно сравнить с необычными видами животных, которые ищет увлеченный биолог в надежде проследить связь между представителями различных семейств и получить ответ на запутанные вопросы сравнительной анатомии и физиологии.
Жан Мартен Шарко
Расслаивающая гематома церебральных артерий
Когда под действием силы, с которой столбик крови движется по артерии, происходит отделение интимы от медии, образуется расслаивающая гематома. В большинстве случаев расслаивание сосудистой стенки не приводит к расширению артерии, а если такое расширение происходит, то говорят о формировании расслаивающей аневризмы.
Этиология и патогенез
Наиболее частой причиной расслаивания сосудистой стенки является травма. В отличие от травматической расслаивающей гематомы, причиной спонтанного расслоения стенки артерии обычно бывает атеросклероз или кистозный некроз медии. Спонтанное расслоение чаще наблюдается у женщин, что, по-видимому, объясняется спецификой действия женских половых гормонов, предрасполагающего к релаксации коллагеновых волокон и их разрывам. Кистозный некроз чаще наблюдается у больных с синдромами Элерса — Данло и Марфана. Определенную роль в развитии расслаивающей гематомы, по-видимому, играет и артериальная гипертензия, сифилис. Иногда к расслаиванию сосудистой стенки ведет фиброзно-мышечная дисплазия. Примерно в 5 % случаев расслаивающая гематома носит семейный характер. Вторичное расслоение чаще бывает обусловлено повреждением дуги аорты и отходящих от нее ветвей сосудистыми катетерами во время ангиографии, хотя причиной его может быть перерастяжение артерии в момент травмы, приводящее к разрыву интимы.
Даже при небольшом разрыве интимы образовавшийся дефект может увеличиться под напором крови, проникающей под образующийся лоскут, который в итоге может вызвать окклюзию артерии. В некоторых случаях в отслоившейся интиме может произойти еще один разрыв, через который кровь вновь попадает в основной просвет артерии. Артерия в таких случаях напоминает двустволку. Вторичный разрыв может произойти также в медии с формированием ложной аневризмы или медии и адвентиции с развитием смертельного кровотечения.
Интраторакальное расслаивание
Спонтанное расслоение грудной аорты наиболее часто затрагивает восходящий ее отдел и наблюдается у мужчин старше 50 лет, страдающих артериальной гипертензией. В группу риска входят также беременные женщины. Наиболее часто разрыв интимы происходит спонтанно и не связан с физическим напряжением. Он может быть безболезненным, но обычно проявляется сильной загрудинной болью, которая иррадиирует в плечи, спину, шею или челюсть и напоминает инфаркт миокарда. В результате расслоения стенки восходящей аорты может произойти стеноз или окклюзия коронарных, брахиоцефальной, левой сонной и левой подключичной артерий.
При появлении описанной выше симптоматики следует в первую очередь исключить расслаивающую гематому грудной аорты. Для этого выполняют УЗИ, КТ или МРТ средостения с внутривенным введением в крупные сосуды контрастного вещества.
Течение и прогноз
Примерно в половине случаев больные с острой расслаивающей гематомой дуги аорты находятся в тяжелом состоянии вплоть до шока. У остальных больных характерные симптомы могут отсутствовать или они обращаются к врачу с жалобами, присущими обструкции ветвей дуги аорты.
Как правило, вскоре после расслоения появляется неврологическая симптоматика, в отличие от отсроченных неврологических нарушений, наблюдающихся при тромбоэмболическом синдроме после инфаркта миокарда. Примерно в одной трети случаев больные впадают в кому, обусловленную ишемией ствола мозга. Кроме того, в результате расслоения стенки сонных артерий, артерий конечностей или артерий, питающих спинной мозг, появляются очаговые неврологические симптомы. Распространение расслоения вверх по брахиоцефальной или сонной артерии приводит к контралатеральной гемиплегии, исчезновению пульса на сонной артерии, слепоте на стороне пораженной артерии, обеднению сосудистого рисунка сетчатки. Из других осложнений следует отметить периферическую ишемическую невропатию, проявляющуюся слабостью конечности и ее анестезией. В результате обструкции межреберных и поясничных артерий может развиться параплегия, обусловленная инфарктом спинного мозга. Обычно спинной мозг поражается на уровне ThI–LI.
Расслоение сонных и позвоночных артерий
Шейный отдел сонных, брахиоцефальной, позвоночных артерий, а иногда и левой подключичной артерии проксимальнее места отхождения позвоночной артерии также может стать местом спонтанного или травматического расслоения стенки. Разрыв интимы подключичной артерии обычно происходит при переразгибании руки или ее «выкручивании». Описаны случаи расслоения стенки сонной артерии при ударе тупым предметом без нарушения целости кожи.
Спонтанное расслоение экстра- и интракраниальных церебральных артерий наблюдается редко. Чаще причиной расслоения этих артерий бывает тупая травма или переразгибание в шейном отделе позвоночника, например при автомобильных авариях. При переразгибании шеи причиной расслоения стенки позвоночной артерии бывает движение атланта относительно зуба II шейного позвонка, которое способствует распространению расслоения в дистальном направлении. Латеральный отросток I шейного позвонка может вызвать повреждение внутренней сонной артерии сзади.
Тупая травма может вызвать поперечный линейный разрыв интимы с последующей ретракцией краев и их отслойкой от медии. Образовавшийся дефект интимы становится местом образования тромба, который может стать источником эмболии. Наиболее часто разрыв локализуется во внутренней сонной артерии в пределах 3 см от бифуркации, но иногда наблюдаются и более дистальные разрывы.
Диагностика
Расслоение стенки цервикальных и церебральных артерий бывает причиной ишемического инсульта у более 5 % больных молодого возраста. Для расслоения стенки сонной артерии характерны также боль и болезненность сонной артерии в месте повреждения (каротидиния), гомолатеральная головная боль с последующим развитием окулосимпатического паралича (синдром Горнера) и нередко развиваются транзиторные ишемические атаки (ТИА) или преходящая монокулярная слепота (amaurosis fugax). Ипсилатеральная головная боль и боль в области шеи может возникать за несколько дней, а иногда и недель до появления клиники ишемического инсульта. Появление сосудистого шума над артерией подтверждает диагноз. Стволовые (часто латеральный синдром продолговатого мозга) и мозжечковые симптомы, а также ипсилатеральная головная боль в области затылка и боль в области шеи являются наиболее частыми клиническими проявлениями спонтанного расслоения позвоночных артерий.
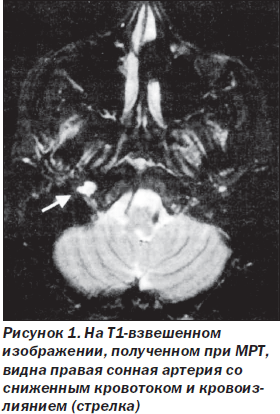 При рентгеноконтрастной и магнитно-резонансной ангиографии выявляют протяженный стеноз с неровными контурами, начинающийся дистальнее каротидного синуса и обычно достигающий основания черепа. Этот признак известен как симптом полумесяца (рис. 1). Он часто сочетается с аневризмой дистального отдела сонной артерии вблизи основания черепа. Расслоение интракраниального отдела внутренней сонной артерии, в частности каменистого и кавернозного ее отделов, наблюдается редко. УЗИ и МР-ангиография, применяемые в диагностике расслоения стенки сонных артерий, характеризуются высокой чувствительностью.
При рентгеноконтрастной и магнитно-резонансной ангиографии выявляют протяженный стеноз с неровными контурами, начинающийся дистальнее каротидного синуса и обычно достигающий основания черепа. Этот признак известен как симптом полумесяца (рис. 1). Он часто сочетается с аневризмой дистального отдела сонной артерии вблизи основания черепа. Расслоение интракраниального отдела внутренней сонной артерии, в частности каменистого и кавернозного ее отделов, наблюдается редко. УЗИ и МР-ангиография, применяемые в диагностике расслоения стенки сонных артерий, характеризуются высокой чувствительностью.
ТИА со стволовой симптоматикой, инфаркт мозга и субарахноидальное кровоизлияние могут быть вызваны расслоением стенки интракраниального отдела позвоночных артерий. В некоторых случаях отмечается аневризматическое расширение внутренней сонной артерии вблизи основания черепа. Диагностическое значение имеет ангиографическая картина в виде постепенного сужения артерии, переходящего в аневризматическое расширение вблизи основания черепа. Эти ложные аневризмы особенно опасны для жизни, хотя, как это ни удивительно, они нередко подвергаются обратному развитию и исчезают. Опасность заключается прежде всего в том, что тромб, образующийся в них при расслоении стенки артерии, может стать источником эмболии церебральных артерий. Поэтому многие врачи склонны назначать таким больным аспирин и антикоагулянты.
Течение и прогноз
При расслоении стенки сонной артерии она обычно остается проходимой, хотя и стенозированной; со временем тромб может рассосаться, при этом ложный просвет закрывается и нормальный кровоток восстанавливается. Однако в некоторых случаях тромб увеличивается и становится источником эмболии церебральных артерий или расслоение стенки продолжается в краниальном направлении через сонный канал и, достигая сифона, вызывает тяжелейший инфаркт мозга.
Естественное течение расслоения стенки сонных и позвоночных артерий остается неизученным. Тяжелый инсульт развивается не более чем у 10 % больных, однако неясно, является ли такое относительно благоприятное течение естественным или оно обусловлено антикоагулянтной терапией, которую обычно назначают этим больным. Риск повторного расслоения стенки артерий невелик и составляет примерно 1 % в год. Факторами риска рецидива являются молодой возраст и отягощенный семейный анамнез.
Лечение
Больным с острым расслоением стенки артерии назначают антикоагулянтную терапию гепарином или варфарином для профилактики тромбоэмболии как минимум в течение первых 3 мес., если нет противопоказаний. Однако при назначении антикоагулянтов врач стоит перед дилеммой, так как хотя эти препараты и предупреждают развитие тромбоза и снижают риск эмболии, они способствуют продолжению расслоения стенки артерии.
Интервенционная эндоваскулярная ангиопластика с установлением стента является методом выбора, позволяющим закрыть ложный просвет, образующийся при остром расслоении стенки артерии. Если происходит окклюзия артерии, ставится вопрос о шунтирующей операции. Во всех случаях необходимы меры, направленные на устранение факторов риска, в частности нормализацию АД.
Интракраниальная расслаивающаяся гематома
Установлено, что при черепно-мозговой травме может произойти кровоизлияние в мозг или разрыв вен, связанных с субдуральным пространством. Однако лишь недавно было обращено внимание на травму головы и связанное с ней перерастяжение артерий, расположенных в основании мозга, которое может привести к разрыву интимы, а в дальнейшем вызвать окклюзию в результате расслаивающей гематомы. Особенно подвержены такому повреждению базилярная артерия и супраклиноидный отдел внутренней сонной артерии. Средняя мозговая артерия всегда считалась местом образования расслаивающей гематомы. Окклюзия церебральной артерии спустя несколько часов или даже недель после травмы головы может развиться вторично в результате расслаивающей гематомы или субинтимального кровоизлияния в атероматозную бляшку. Клинические проявления при расслоении стенки интра- и экстракраниальных артерий различны. В целом расслоение стенки интракраниальных артерий наблюдается у лиц более молодого возраста, причем инсульт у них отличается более тяжелым течением. Нередко при расслоении стенки интракраниальных церебральных артерий происходит субарахноидальное или интрацеребральное кровоизлияние, что ставит врача в затруднительное положение при назначении антикоагулянтной терапии.
Фиброзно-мышечная дисплазия
Фиброзно-мышечная дисплазия (ФМД) впервые описана у больного с артериальной гипертензией, вызванной стенозом почечной артерии. Позднее ФМД была выявлена в артериях мозга. Она представляет собой невоспалительную пролиферацию интимы, медии и иногда адвентиции почечных, коронарных, подвздошных, подключичных и позвоночных артерий и артерий органов брюшной полости, особенно часто — внутренних сонных артерий, довольно редко — церебральных артерий.
Пока остается неясным, является ли ФМД новым заболеванием, частота и распространенность которого все возрастают, или это «старое» заболевание, которое благодаря широкому внедрению артериографии стали выявлять чаще. В связи с этим следует помнить, что в целом обычно поражаются экстракраниальный отдел сонных артерий и позвоночные артерии, которые при аутопсии обычно не исследуются. Поэтому возможно, что заболевание часто остается нераспознанным. Однако представляется странным, что, несмотря на тщательное изучение почечных артерий многими поколениями патологоанатомов, ФМД до 1938 г. оставалась нераспознанной.
Причин запоздалого описания ФМД может быть несколько. Например, отсутствие признаков системного заболевания. Более частая подверженность сонных и почечных артерий развитию ФМД, возможно, объясняется тем, что в питании их стенки большую роль играют vasa vasorum в отличие от других артерий, стенка которых в значительной степени питается также кровью, находящейся в их просвете.
Распространенность
До 1989 г. в литературе было опубликовано 1500 случаев ФМД, у 75 % больных были поражены почечные артерии, у 25 % — церебральные. Из 7000 каротидных артериограмм, полученных в Массачусетской больнице общего профиля, неатероматозное поражение отмечено в 140 случаях, из них в 20 — диагностирована ФМД. По данным клиники Мейо, при изучении 7000 каротидных артериограмм в 42 случаях диагностирована ФМД. По данным, приводимым Центром по лечению инсультов в Уэйк-Форесте, по каротидным артериограммам ФМД была диагностирована в 16 случаях из 5500.
Обычно болеют представители европеоидной расы, две трети больных — женщины. ФМД встречается во всех возрастных группах, но у детей и подростков редко. Имеются данные, свидетельствующие о наследственной предрасположенности к ФМД.
В случаях поражения артерий головного мозга наиболее часто изменения обнаруживают во внутренних сонных артериях. Поражение наружных сонных, позвоночных и интракраниальных артерий наблюдается очень редко. Примерно у 75 % больных поражение каротидных артерий бывает двусторонним. Из 52 больных с ФМД у 18 были обнаружены интракраниальные аневризмы. Кроме того, у двух больных с невыявленными аневризмами было субарахноидальное кровоизлияние. У 4 из 6 больных с ФМД позвоночных артерий были интракраниальные аневризмы. Наличие множественных неразорвавшихся аневризм у 46 % больных с ФМД отчетливо говорит о внутренней связи этих заболеваний. В связи с тем что интракраниальные мешотчатые аневризмы наблюдаются часто, высказывается мнение о том, что, по-видимому, речь идет о едином заболевании с поражением как экстра-, так и интракраниальных артерий.
Этиология и патогенез
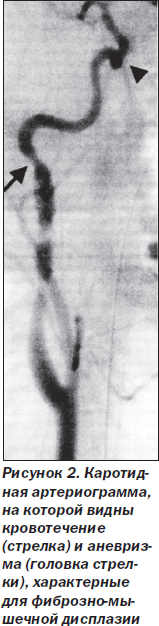 В большинстве случаев поражается средняя часть шейного отдела внутренней сонной артерии. Каротидный синус и проксимальные 3 см внутренней сонной артерии практически никогда не вовлекаются в процесс.
В большинстве случаев поражается средняя часть шейного отдела внутренней сонной артерии. Каротидный синус и проксимальные 3 см внутренней сонной артерии практически никогда не вовлекаются в процесс.
Изменения могут затрагивать любой из слоев сосудистой стенки, обусловливая тем самым различные формы ФМД, но наиболее часто отмечается поражение медии с образованием гиперпластических колец, состоящих из фиброзной ткани и гладкомышечных клеток. Это обусловливает чередование стенозированных участков с участками истончения сосудистой стенки и разрывов эластической мембраны, что может стать причиной расширения артерии и образования аневризмы. Иногда отмечается субинтимальное расслоение или образование ложной аневризмы. Пролиферация интимы происходит редко и приводит к образованию концентрических сужений просвета с образованием сетевидных перемычек (рис. 2).
Предложено несколько теорий, объясняющих избирательность поражения артерий при ФМД: а) отражение от препятствий стоячих волн, обусловленных пульсирующим кровотоком; б) хронический спазм артерий; в) дисплазия артериальной стенки, обусловленная травмой, ишемией, вирусной инфекцией или действием токсинов. Эксперименты по изучению физиологии кровообращения не подтверждают предположение о том, что стоячие волны являются причиной длительного давления на исследуемый сегмент артерии. С помощью УЗИ и артериографии не удалось выявить хронический вазоспазм. Не подтвердилось также предположение о том, что причиной ФМД являются инфекция, метаболические или иммунологические нарушения. Сегментарность констрикции артерии при ФМД объясняют особенностями ориентации волокон гладкомышечных клеток сосудистой стенки. Спиралевидный ход мышечных волокон обусловливает пилообразную конфигурацию артериальной стенки, которая на артериограммах имеет вид бус. О роли гормонального фактора в патогенезе ФМД свидетельствует значительное превалирование среди больных ФМД женщин. Поэтому некоторые авторы связывают развитие ФМД с приемом пероральных контрацептивов.
Клиническая картина
Фиброзно-мышечная дисплазия, ассоциированная с ТИА или инфарктом мозга, составляет примерно треть всех случаев заболевания. Однако окклюзия пораженной артерии происходит редко, что свидетельствует о тромбоэмболической природе ТИА и инфаркта мозга. Другую довольно многочисленную группу составляют больные с сопутствующими интракраниальными аневризмами, разрыв которых приводит к субарахноидальному кровоизлиянию. Причиной обращения к врачу может стать появление шума в голове, иногда заболевание диагностируют на основании шума над артериями в области шеи у пациенток молодого возраста, у которых вероятность атеросклероза мала. Диагностируют ФМД на основании коротких участков стеноза, чередующихся с областями дилатации, которые выявляются по данным УЗИ, МРТ или контрастной ангиографии.
Лечение
Естественное течение ФМД остается неизученным. Однако, как свидетельствуют данные некоторых авторов, изменения артериальной стенки медленно прогрессируют. Как часто следует проводить контрольные обследования больных и эффективна ли профилактика инсульта дезагрегантами, остается неясным. У некоторых больных происходит расслоение артериальной стенки, но известны также случаи, когда изменения артерии подвергались обратному развитию и исчезали.
Некоторые авторы рекомендуют больным с клиническими проявлениями ФМД хирургическое лечение. Оно заключается в выполнении эндартерэктомии с заплатой или без нее или резекции пораженного сегмента артерии. Проводится исследование эффективности балонной ангиопластики с установкой стентов.
Болезнь мойя-мойя
Это редкое заболевание характеризуется сочетанием окклюзии, приводящей к развитию инфарктов мозга, и интракраниальных геморрагий из патологически измененной сети расширенных артериол на основании мозга. Свое название заболевание получило на основании артериографической картины (по-японски moya-moya озна- чает туманный), которая напоминает клубы дыма.
Этиология
Болезнь мойя-мойя встречается преимущественно (но не только) у японцев и у 2–5 % больных имеет семейный характер. Спорадические случаи заболевания встречаются по всему миру. Причина болезни мойя-мойя не установлена. Некоторые авторы считают сетевидные артерии врожденной сосудистой аномалией развития, по мнению других, первичным звеном в механизме развития заболевания является окклюзия сифона сонной артерии (обычно эмболом) с последующим развитием коллатеральной сети. Убедительных данных в пользу воспалительной природы заболевания нет, хотя его проявлениям часто предшествуют тонзиллит, средний отит и другие инфекции. В отдаленном периоде после лучевой терапии, предпринятой по поводу глиомы зрительного нерва и опухолей зрительного перекреста, у некоторых больных происходит окклюзия обеих внутренних сонных артерий с пролиферацией коллатеральных путей кровотока, напоминающей болезнь мойя-мойя.
Патологоанатомическое исследование
На аутопсии выявляют выраженное сужение просвета внутренних сонных артерий на уровне сифона, утолщение интимы и тромбоз, распространяющийся на проксимальный отдел передней и средней мозговых артерий. Наиболее выраженным изменением является утолщение интимы с образованием выраженной складчатости внутренней эластической мембраны, истончение медии; атероматозные и воспалительные изменения отсутствуют. Анастомотическая артериальная сеть напоминает энцефалофациальный ангиоматоз. Стенки артерий, образующих сеть, тонкие.
Клиническая картина
Клинические проявления заболевания зависят от возраста больных. Мойя-мойя несколько чаще встречается у женщин. В юношеском возрасте она проявляется альтернирующим гемипарезом, интеллектуальным снижением, головной болью, судорогами. Хотя проявления гемипареза бывают легкими, он часто рецидивирует, а после его разрешения обычно наблюдается остаточная симптоматика.
Головная боль, судороги и очаговая неврологическая симптоматика диагностируются также у взрослых больных, однако во многих случаях наряду с этими симптомами наблюдается также субарахноидальное или интрацеребральное кровоизлияние. Глазное дно обычно не изменено, если не считать наблюдающегося иногда отека диска зрительных нервов, связанного с субарахноидальным кровоизлиянием.
Лабораторное и инструментальное исследование
При КГ и МРТ выявляют очаги пониженной плотности белого вещества в области базальных отделов мозга. На артериограммах изменения ограничиваются супратенториальными артериями. Во всех случаях наблюдается окклюзия внутренней сонной артерии на уровне сифона и значительной части артерий виллизиева круга; определяется богато развитая коллатеральная сеть (так называемая чудесная сеть) менингеальных артерий (рис. 3). Патологические изменения вначале могут быть лишь на одной стороне, но в дальнейшем они становятся двусторонними.
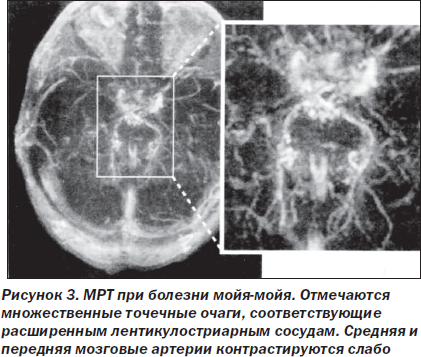
Артериография у детей с болезнью мойя-мойя свидетельствуют о том, что на начальной стадии заболевания происходит сужение сонной артерии в области бифуркации с последующим развитием коллатеральной сети. У некоторых больных наблюдается обратное развитие коллатеральной сети вплоть до ее исчезновения, однако обструкция сифона сонной артерии при этом сохраняется, а кровоснабжение полушария мозга, по-видимому, обеспечивается вертебробазилярной системой. Иногда, особенно у больных молодого возраста, на артериограммах отмечается развитие коллатеральной сети между решетчатыми и глазными артериями и наружной сонной артерией. Наблюдаются также случаи образования анастомозов между средней менингеальной и поверхностной височной артериями и пиальными артериями. Иногда при артериографии выявляют аневризмы интракраниальных артерий.
При обычном лабораторном исследования признаки инфекционного и иммунологического поражения, а также метаболических нарушений отсутствуют.
Течение и прогноз
Течение заболевания зависит от того, в каком возрасте оно проявилось. У детей рецидивирующие гемипарезы, хотя и протекают в легкой форме, приводят к формированию резидуального неврологического дефицита. У взрослых с болезнью мойя-мойя очаговая неврологическая симптоматика, развивающаяся в результате субарахноидального кровоизлияния или кровоизлияния в мозг, обычно полностью исчезает.
Лечение
Лечение этого недостаточно изученного заболевания не разработано. Некоторые хирурги являются сторонниками наложения анастомоза между экстра- и интракраниальными артериями. В общем хирургическое лечение несколько улучшает прогноз у детей, больных мойя-мойя.
Сосудистые заболевания гипофиза
Гипофиз имеет густую сосудистую сеть. При заболеваниях гипофиза она может вовлекаться в процесс на уровне артерий, микроциркуляторного русла и вен.
Инфаркт
Инфаркт гипофиза, обусловливающий острый его некроз, может развиться как в неизмененной ткани гипофиза, так и в аденоматозной. Однако он обычно наблюдается у женщин с гипертрофированной в период беременности железой и бывает обусловлен артериальной гипотензией, осложняющей роды (синдром Шихена). Хотя больные обычно переживают острый эпизод, в дальнейшем часто развивается гипопитуитаризм. Необычной причиной гипофизарной недостаточности является атрофия вследствие длительного давления аневризмы или расширенного сифона внутренней сонной артерии.
Данные о частоте инфаркта гипофиза обычно бывают занижены, так как мелкие очаги инфаркта могут протекать бессимптомно, а в случае клинических проявлений — остаться нераспознанными. По данным аутопсий, частота инфаркта гипофиза составляет 1–3 %.
Кровоизлияние
У больных с аденомой гипофиза может произойти спонтанное кровоизлияние в его опухолевую ткань (апоплексия гипофиза). Кровоизлияние может произойти спонтанно или бывает обусловлено антикоагулянтной или лучевой терапией, черепно-мозговой травмой, внезапным повышением внутричерепного давления или кетоацидозом.
Больные жалуются на внезапную головную боль, а при компрессии зрительного перекреста или зрительных нервов — также на слепоту. При прорыве кровоизлияния в субарахноидальное пространство появляются нарушения сознания вплоть до потери его и клиническая картина субарахноидального кровоизлияния. В некоторых случаях клиническая картина складывается лишь из симптомов окулярного паралича и слепоты в результате компрессии зрительного перекреста или расположенного вблизи кавернозного синуса. У части больных кровоизлияние в гипофиз проявляется острой гипофизарной недостаточностью и гипотензией.
Для диагностики кровоизлияния в гипофиз важно помнить о возможности такого осложнения, особенно у больных с аденомой гипофиза.
Внезапное увеличение объема опухоли в результате возникшего острого кровоизлияния в ее паренхиму называется гипофизарной апоплексией. При этом происходит острое ухудшение зрения, что требует немедленной оперативной декомпрессии.
Расширение турецкого седла может быть обусловлено субарахноидальной кистой, локализующейся в нем и способствующей развитию синдрома «пустого» турецкого седла (empty sella).
Наличие симптомов акромегалии или гипопитуитаризма облегчают диагностику. На рентгенограммах и КТ черепа отмечается увеличение размеров турецкого седла. КТ и МРТ с получением тонких срезов в трех проекциях позволяют выявить опухоли небольшого размера и кровоизлияние. При исследовании СМЖ обнаруживают наличие крови в ней, полиморфноядерный плеоцитоз, а иногда фрагменты некротизированной опухолевой ткани. На каротидных ангиограммах отмечается выпячивание ткани гипофиза в супраселлярное пространство. Этот метод исследования позволяет также исключить разрыв аневризмы.
Лечение
Назначение заместительной гормональной и симптоматической терапии может оказаться достаточным. Однако при нарушении зрения, обусловленном компрессией зрительного перекреста, часто выполняют экстренную транссфеноидальную декомпрессию с удалением кровяного сгустка и некротической ткани. В результате такого вмешательства зрение удается восстановить у 90 % больных.
Облитерирующий тромбангиит (церебральная форма)
Облитерирующий тромбангиит представляет собой облитерирующее заболевание сосудов воспалительной природы с поражением преимущественно нижних и верхних конечностей. Лишь в редких случаях отмечается вовлечение в процесс интракраниальных артерий. Некоторые авторы не считают облитерирующий тромбангиит самостоятельной нозологической единицей, приписывая клинические проявления и морфологические изменения атеросклерозу. Другие исследователи рассматривают облитерирующий тромбангиит как васкулит, при котором поражаются не только артерии, но и вены и периферические нервы, входящие в состав сосудисто-нервных пучков конечностей, а клинические проявления заболевания считают следствием поражения vasa vasorum. Важную роль в патогенезе заболевания играют курение и повышенная чувствительность больных к никотину и другим веществам, содержащимся в табачном дыме.
Патологоанатомическое исследование
Характерными для церебральной формы облитерирующего тромбангиита являются следующие изменения:
1. Артерии, расположенные на поверхности коры полушарий мозга и мозжечка, имеют беловатый оттенок и похожи на сморщенные обескровленные тяжи, которые легко заметны при эксплоративной краниотомии.
2. Конгломерация мелких кортикальных рубцов в форме колечек, часто выявляемая в пограничных зонах между сосудистыми бассейнами передней, средней и задней церебральных артерий и придающая ткани мозга зернистый и атрофичный вид.
3. Наличие хорошо развитых анастомозов с артериями мозговых оболочек.
4. Поражение мелких артерий диаметром 250–750 мкм (при атеросклерозе артерии такого диаметра в процесс не вовлекаются) проявляется выраженным сужением их просвета в результате разрастания соединительной ткани и образования тромбов и вторичных просветов вследствие их реканализации. Остальные артерии обычно не изменены.
Клиническая картина
Облитерирующий тромбангиит наблюдается преимущественно у молодых мужчин, особенно заядлых курильщиков.
Заболевание начинается постепенно с мигрирующего тромбофлебита, чувства быстрой утомляемости и тяжести в ногах, особенно в икроножных мышцах при ходьбе, парестезии. Объективно отмечается снижение пульсации на артериях нижних конечностях, позже пульсация исчезает. Довольно рано появляются трофические расстройства на пораженных конечностях, а затем и ишемические некрозы.
Церебральная форма заболевания может проявиться стойкой очаговой неврологической симптоматикой или повторными инфарктами в одной и той же сосудистой зоне. До внедрения в практику методов нейровизуализации в некоторых случаях при облитерирующем тромбангиите ошибочно диагностировали опухоль мозга.
На основании клинической картины невозможно достоверно дифференцировать облитерирующий тромбангиит и атеросклероз. Тем не менее развитие острой очаговой цереброваскулярной недостаточности у мужчины молодого возраста наряду с другими клиническими проявлениями облитерирующего тромбангиита позволяет поставить правильный диагноз.
Диагностическое значение имеет также ангиографическая картина в виде стенозов или окклюзии ветвей среднего калибра средней мозговой артерии и наличия кольцевидных анастомозов с менингеальными артериями.
У некоторых больных в крови повышен титр антител к эластину.
Отмечаются субфебрилитет, повышение показателей воспалительной активности, в частности СОЭ. Течение хроническое, с обострениями и ремиссиями, но неуклонно прогрессирующее, с углублением ишемических явлений. Важную роль в лечении играет прекращение курения, а также прием сосудистых препаратов в течение 2 мес. с антиагрегантами либо антикоагулянтами и противовоспалительными нестероидными препаратами под контролем плазменно-коагуляционного и тромбоцитарного гемостаза. При системных формах показаны также кортикостероиды и цитотоксические препараты.
Инсульт, вызванный лекарственными препаратами и химическими веществами
Препараты, назначаемые с лечебной или профилактической целью при различных заболеваниях и состояниях, могут стать причиной инсульта. При обследовании больного с симптомами цереброваскулярной недостаточности всегда следует исключить их связь с принимаемыми препаратами. Ниже приводятся некоторые осложнения, обусловленные приемом препаратов.
1. Ортостатическая гипотензия при лечении антигипертензивными, седативными препаратами, а также антидепрессантами и транквилизаторами может вызвать ощущение дурноты, головокружение или обморок, которые свидетельствуют об ишемии в вертебробазилярном сосудистом бассейне.
2. Гипертонические кризы могут быть результатом приема ингибиторов моноаминоксидазы, чрезмерного потребления продуктов, богатых тирамином (например, вина, сыров). Это может привести к развитию гипертензивной энцефалопатии, кровоизлияния в мозг или субарахноидального кровоизлияния.
3. Состояние гипокоагуляции у больных, принимающих антикоагулянты, салицилаты и/или злоупотребляющих алкоголем, может стать причиной интракраниальных геморрагий. Противоопухолевые препараты, такие как L-аспарагиназа и цисплатин, могут вызвать инсульт в результате нарушения свертывания крови.
4. Прием пероральных контрацептивов вызывает различные осложнения. Довольно редко наблюдаются злокачественная гипертензия, мигрень, артериальный и венозный инфаркты мозга, тромбоз сагиттального синуса, окклюзия сосудов сетчатки. Как увеличивается риск инсульта у женщин, принимающих пероральные контрацептивы, остается неясным. Однако известно, что у курящих женщин риск развития геморрагического инсульта выше в 5 и более раз.
5. Сахаропонижающие препараты, принимаемые больными сахарным диабетом, могут стать причиной гипогликемии, которая может напоминать инсульт.
6. Ряд препаратов, включая сульфаниламиды, прокаинамид, противосудорожные, могут стать инициирующим фактором в развитии болезней соединительной ткани и аллергического ангиита.
7. Показано, что внутривенное введение и, реже, прием внутрь амфетамина иногда вызывают острый церебральный или системный некротизирующий ангиит, который может стать причиной инфаркта мозга или церебральных геморрагий.
8. Внутривенное введение героина или опиума иногда вызывает острую поперечную миелопатию, причиной которой, по-видимому, бывает эмболия артерий, питающих спинной мозг, инородными частицами, содержащимися в растворе наркотического вещества.
9. Ишемические или геморрагические цереброваскулярные осложнения иногда возникают у наркоманов, нюхающих или вдыхающих кокаин. Хотя кокаин является вазоконстриктором, остается неясным, обусловлены ли эти осложнения его симпатомиметическим действием.
Лучевая васкулопатия
Хорошо известно, что лучевая терапия опухолей мозга приводит к повреждению капилляров и артерий мозга. Изменения в сосудах развиваются спустя некоторое время после окончания лечения и проявляются в некрозах ткани мозга, повреждении артерий, вен и капилляров.
Патологоанатомическое исследование
Со стороны микроциркуляторного русла отмечаются фибриноидный некроз, повреждение эндотелия, адвентициальный фиброз, периваскулярная инфильтрация лимфоцитами. В итоге этих изменений развивается некроз ткани мозга.
В стенке сонных артерий отсроченные изменения гистологически проявляются фиброзом и картиной, не отличимой от такой при атеросклерозе.
Клиническая картина
Границы некроза склонны к расширению, который обычно необратим и приводит к смерти. Клинические проявления зависят от локализации некротического очага, его размеров, объема облученной ткани мозга и размеров самой опухоли. Время от момента облучения мозга до появления первых клинических симптомов обычно не превышает 5 лет. Этот период при облучении сонных артерий в среднем составляет 20 лет. Наиболее часто основанием для лучевой терапии бывают лимфома и рак гортани. Обычно лучевое поражение проявляется полушарным инсультом, ТИА, преходящей монокулярной слепотой и судорогами. На ангиограммах выявляют стенозы и окклюзию общих сонных артерий.
Лечение
Лучевое поражение сонной артерии лечат хирургическим путем или с помощью медикаментозной терапии (аспирин). Однако сообщения в литературе по этому вопросу слишком разрозненны и противоречивы, чтобы можно было составить четкое представление об оптимальной схеме лечения.
Синдром Элерса — Данло
Синонимы — мезодермальная врожденная дистрофия, синдром «каучукового» человека. Синдром описали в 1899 г. датский дерматолог Ehlers и в 1908 г. французский врач Danlos.
Синдром Элерса — Данло представляет собой редкое заболевание соединительной ткани, которое наследуется по аутосомно-доминантному типу. Он характеризуется чрезвычайно растяжимой и легко ранимой кожей, с образованием рубцов, разболтанностью суставов вследствие чрезмерной растяжимости суставной капсулы и склонностью к кровотечениям.
Этиология и патогенез
Этиология заболевания неизвестна, но согласно общепринятой гипотезе причиной его является нарушение поперечных мостиков между коллагеновыми волокнами. При гистологическом исследовании кожи выявляют повышенное количество эластической ткани без каких-либо морфологических изменений со стороны эластических или коллагеновых волокон. При гистохимическом исследовании отмечается недостаточность коллагена III типа. В стенке артерий отмечается уменьшение количества эластических волокон и фрагментация внутренней эластической мембраны; эти изменения обусловливают нередко наблюдающееся у больных с синдромом Элерса — Данло развитие аневризм или расслоения стенки артерий.
Клиническая картина
Патологическая слабость и чрезмерная растяжимость соединительной ткани ведут к возникновению множественных подвывихов, вывихов суставов с последующей их деформацией.
Наиболее обременительным клиническим проявлением заболевания больные считают патологическое изменение кожи, однако более серьезную угрозу для здоровья и жизни представляют повышенная ранимость тканей и склонность к кровотечениям. В настоящее время выделено 9 основных типов синдрома Элерса — Данло. Цереброваскулярные осложнения характерны для синдрома IV типа. Имеются сообщения об интракраниальных аневризмах (одиночных и множественных), разрыв которых приводил к субарахноидальному кровоизлиянию. После разрыва аневризмы может сформироваться каротидно-кавернозная фистула. Иногда наблюдается спонтанное образование такой фистулы или расслоение стенки артерии.
У родственников больного могут быть выраженные в различной степени клинические проявления заболевания. У большинства больных серьезного ограничения активности не происходит, и они приспосабливаются к своему состоянию. Однако в некоторых случаях наблюдаются тяжелые и часто смертельные осложнения, например расслаивающая аневризма аорты, интракраниальные геморрагии и кровоизлияния во внутренние органы.
Повышенная ранимость тканей и склонность к кровотечениям при синдроме Элерса — Данло делает ангиографию и нейрохирургические вмешательства рискованными. Хирургическое лечение больных с острым кровотечением связано со значительными трудностями, обусловленными, в частности, легкой ранимостью тканей, которые «рвутся как промокательная бумага». Повышенная ранимость тканей, в том числе сосудов, которая становится причиной множественных повреждений и нарушает нормальный процесс заживления раны, является серьезным вызовом хирургу. Поэтому как хирург, так и больные стараются избегать оперативного лечения при острых кровоизлияниях.
Эластическая псевдоксантома
Эластическая псевдоксантома, или синдром Гренблад — Страндберга, является генетически обусловленным заболеванием, которое наследуется по аутосомно-рецессивному типу и характеризуется дегенерацией эластической ткани и вторичным отложением в ней солей кальция. Обычно заболевание проявляется симптомами поражения кожи, глаз (ангиоидные полосы на сетчатке), сосудов внутренних органов.
Патологоанатомическое исследование
При исследовании сосудов отмечается значительное истончение и деструкция мышечной оболочки с отложением в ней солей кальция и оссификацией, а также неравномерное утолщение интимы в результате отложения в ней коллагена. Изменяется состав мукополисахаридов коллагеновых волокон, происходит обызвествление их. Эластические волокна глубоких слоев кожи утолщены и фрагментированы. При исследовании сетчатки отмечается фрагментация мембраны Бруха в виде ангиоидных полос.
Клиническая картина
Желтоватые папулы на коже шеи, лица, подмышечных впадин, паховых и пупочной областей являются следствием фрагментации эластических волокон глубоких слоев дермы и образуют бляшки, которые придают коже характерный сетчатый рисунок, напоминающий кожу ощипанного цыпленка. В связи с поражением кожи заболевание раньше считали проявлением ксантоматоза, но поскольку липидный обмен при нем не нарушен, его стали называть псевдоксантоматозом.
Хориоретинит с вовлечением в процесс пятна вызывает двустороннее нарушение зрения. Дегенеративные изменения в стенках артерий приводят к развитию артериальной гипертензии, ИБС, желудочно-кишечным кровотечениям, обызвествлению периферических артерий, в частности лучевых, и ослаблению пульса на них.
К цереброваскулярным проявлениям эластической псевдоксантомы относятся инфаркт мозга, разрыв аневризм мозговых артерий с кровоизлиянием в мозг или субарахноидальное пространство. Стеноз ветвей дуги аорты вызывает недостаточность мозгового кровообращения. Отмечаются прогрессирующие двигательные и психические нарушения, артериальная гипертензия, при МРТ выявляют обширные изменения в белом веществе мозга, напоминающие картину при болезни Бинсвангера.
Лечение
Лечение направлено на нормализацию АД и восстановление нарушенного кровообращения при стенозе магистральных артерий. Профилактика заболевания не разработана.
Болезнь Фабри
Болезнь Фабри — Х-сцепленное наследственное заболевание, в основе которого лежит недостаточность фермента α-галактозидазы, приводящая к накоплению в клетках церамида тригексозила, появлению на коже множественных мелких ангиокератом и поражению внутренних органов. Изменения сосудистой стенки приводят к стенозированию просвета и нарушению кровоснабжения в пораженном бассейне.
Отложение церамида тригексозила происходит главным образом в сосудистой стенке и клетках периневрия периферических нервов. Отложение в артериальной стенке способствует пролиферации клеток и фиброзу интимы, развитию стеноза с последующим инфарктом ткани в зоне нарушенного кровообращения.
Клиническая картина
Ангиокератомы появляются в детском возрасте. Они представляют собой возвышающиеся над поверхностью кожи мелкие красноватые или темно-красные папулы, локализующиеся преимущественно в низу живота, на бедрах и ягодицах. Наиболее часто первым проявлением заболевания бывают боли и парестезии в кистях и стопах и пониженное потоотделение. У многих больных вовлечение в процесс почек приводит к развитию хронической почечной недостаточности, которая часто становится причиной смерти. Сужение просвета сосудов становится причиной ТИА, инфаркта мозга и миокарда. На КТ и МРТ часто отмечается характерная картина двусторонних глубинных лакунарных инфарктов.
Лечение
Лечение болезни Фабри симптоматическое, важную роль играет медико-генетическое консультирование.
Синдром Снеддона
Синдром, для клинической картины которого характерны сетчатое ливедо, особенно на туловище, ягодицах, проксимальных отделах конечностей, повторные инфаркты мозга, был впервые описан в 1965 г. Снеддоном.
Клиническая картина
Сетчатое ливедо является характерным, но не специфическим признаком синдрома Снеддона. Но сочетание сетчатого ливедо с ТИА или инфарктом мозга требует исключения этого синдрома.
Дифференциальная диагностика
Для кожной формы узелкового периартериита характерно сочетание ливедо с болезненными пальпируемыми узелками на ногах, миалгией и субфебрильной температурой.
У больных дерматомиозитом ливедо нередко появляется в дистальных отделах нижних конечностей, но болезненные узелки при этом отсутствуют.
При системной красной волчанке также появляется ливедо, но оно обычно сочетается с другими симптомами, характерными для этого заболевания, в частности с инфарктами кожи и ее изъязвлением, артралгией и поражением почек.
Эмболия кристаллами холестерина (атероэмболия) приводит к появлению характерного красно-синюшного ливедо, особенно на пальцах стоп и на подошвах. Однако узелки при этом отсутствуют, хотя иногда в пределах ливедо могут появиться участки некроза кожи. Это состояние наиболее часто встречается после катетеризации артерий.
Лабораторное исследование
При транскраниальном допплеровском УЗИ крупных мозговых артерий, а также при артериографии изменения в артериях обычно отсутствуют. На КТ и МРТ отмечаются мелкие множественные очаги поражения, расположенные в основном в перивентрикулярном белом веществе мозга.
У некоторых больных в крови обнаруживают антифосфолипидные антитела. Биопсия кожи позволяет верифицировать диагноз.
Течение и прогноз
Повторные ТИА и инфаркты мозга — характерное проявление синдрома Снеддона, природа которого еще недостаточно изучена. Поэтому специфической терапии этого синдрома не существует. В связи с тем что в патогенезе синдрома очевидную роль играют повторные эмболии и тромбозы, целесообразно назначать антикоагулянты.
Нейрофиброматоз
Впервые был описан Recklinghausen в 1882 г. (болезнь Реклингхаузена). Наследуется по аутосомно-доминантному типу.
Опухоли могут возникать по ходу черепно-мозговых нервов (невриномы слухового, тройничного и других нервов). Возможно развитие нейрофибром в полушариях и черве мозжечка, реже в больших полушариях. Нередко опухоли локализуются в позвоночном канале, обусловливая прогрессирующую компрессию спинного мозга. Опухоли могут также локализоваться в орбитальной области, ретроперитонеальном пространстве, во внутренних органах.
Помимо множественных периферических нейрофибром, пятен цвета кофе с молоком и опухолей ЦНС, характерных для нейрофиброматоза I типа, при этом заболевании иногда наблюдается также окклюзирующее поражение периферических артерий (классическая форма болезни Реклингхаузена). Чаще поражаются почечные артерии и интракраниальный отдел сонных артерий. При стенозе или окклюзии сонной артерии часто образуется интракраниальная коллатеральная сеть артерий с множественными телеангиэктазиями, напоминающая сосудистый рисунок при мойя-мойя. Несмотря на то что определенную роль в патогенезе нейрофиброматоза играет дисплазия артерий, по-видимому, в некоторых случаях причиной изменения каротидного сосудистого русла является облучение примыкающих к опухоли участков ткани мозга во время лучевой терапии.
Одним из клинических проявлений заболевания является ишемический инсульт, часто развивающийся на втором десятилетии жизни. У больных более старшего возраста описаны случаи спонтанного кровоизлияния из разорвавшейся интракраниальной аневризмы или телеангиэктазий коллатеральной сети артерий. Специфического лечения цереброваскулярных проявлений нефрофиброматоза нет. У молодых больных часто оправдано хирургическое лечение (см. Болезнь мойя-мойя).
Болезнь Кольмейера — Дего
Болезнь Кольмейера — Дего — редкое заболевание, наблюдающееся преимущественно у мужчин в возрасте до 40 лет. Она характеризуется субинтимальной пролиферацией и тромбозом мелких артерий, артериол и вен кожи, ЖКТ и ЦНС, появлением на коже характерных папул, изъязвлением стенки кишечника и ишемическими инфарктами мозга. Назначение антитромбоцитарных средств может, по крайней мере теоретически, замедлить прогрессирование этого смертельного заболевания.
