Газета «Новости медицины и фармации» Неврология (339) 2010 (тематический номер)
Вернуться к номеру
Сравнение эффективности инъекционных и таблетированных форм витаминов группы В в комплексном лечении дорсалгий, обусловленных дегенеративно-дистрофическими изменениями поясничного отдела позвоночника
Введение
Болевые синдромы в нижней части спины служат одной из наиболее частых причин обращения к врачам различных специальностей — неврологам, терапевтам, ортопедам, ревматологам и нередко являются показаниями для госпитализации пациента. Более 70 % случаев дорсалгий связаны с дегенеративно-дистрофическими изменениями позвоночника. В Украине вертеброгенная патология в общей структуре заболеваемости с временной утратой трудоспособности занимает второе место (уступая только респираторным инфекциям) и составляет до 20–30 %, а в структуре заболеваемости периферической нервной системы — до 80 % всех случаев утраты трудоспособности. Около 84 % взрослого населения испытывает в течение жизни как минимум один эпизод болей в пояснице [3, 4, 24].
Учитывая рост частоты заболеваний опорно-двигательного аппарата и увеличение в связи с этим инвалидизации лиц трудоспособного возраста, 11 января 2000 г. Всемирная организация здравоохранения объявила Всемирную декаду костно-суставных болезней (The Bone and Joint Decаde 2000–2010). Проводятся исследования, разработка и внедрение новых подходов к лечению, в том числе и при дорсалгиях вертеброгенной этиологии [34, 35].
В большинстве случаев вертеброгенная дорсалгия обусловлена дегенеративно-дистрофическими процессами в позвонках, межпозвоночных дисках, суставах и связках позвоночника, приводящими к формированию остеохондроза, спондилоартроза и спондилеза.
При остеохондрозе первоначально происходит дегенерация пульпозного ядра диска, что влечет за собой патологические изменения в позвоночно-двигательном сегменте (ПДС) (анатомическом комплексе, состоящем из одного межпозвоночного диска, двух смежных позвонков c соответствующими суставами и связочным аппаратом на данном уровне).
В основных существующих теориях развития остеохондроза фигурируют два фактора: декомпенсация в трофических системах и локальные перегрузки ПДС. Указанные явления декомпенсации могут быть обусловлены сопутствующими заболеваниями, действием внешних факторов, наследственными причинами и т.д. Локальные перегрузки ПДС возникают под воздействием как экзогенных, так и эндогенных факторов. К экзогенным факторам относят перегрузки в быту и на производстве, а к эндогенным — врожденные особенности строения опорно-двигательного аппарата, особенности функционирования мышечной системы [3, 8, 18, 22–25, 27, 29, 31].
Таким образом, одной из первых причин дорсопатий является нарушение функционирования одного или нескольких ПДС, что приводит к формированию мышечно-тонических и миофасциальных болевых синдромов — наиболее частых источников боли в спине [3].
При трещинах фиброзного кольца локальная боль появляется не только за счет раздражения рецепторов синувертебрального нерва в этом образовании (их здесь мало), но и за счет рецепторов задней продольной связки и других элементов позвоночного сегмента. Дугоотростчатые (фасеточные) суставы также могут являться источником как локальной, так и отраженной боли в спине [3, 6, 11, 22, 27, 31].
Относительно более редкой причиной болевого синдрома в поясничной области с иррадиацией в ногу является компрессионная радикулопатия. Механизм этой боли заключается в растяжении, раздражении или сдавливании корешка, что приводит к его асептическому воспалению, а также окружающих тканей, воздействию медиаторов воспаления на нервные окончания твердой мозговой оболочки и периневральной соединительной ткани. Данный процесс сопровождается демиелинизацией, поражением осевого цилиндра нервных волокон, периваскулярным отеком окружающих тканей [3, 6, 23, 27].
В большинстве случаев симптоматика регрессирует в течение 4–6 недель, и в среднем через 1 месяц большинство пациентов трудоспособного возраста приступают к работе, даже если и испытывают некоторую боль [3, 22, 23, 32]. Однако в 10–20 % случаев развивается хроническая боль, что сопровождается, по данным ряда авторов, увеличением частоты тревожных и депрессивных расстройств у данного контингента пациентов [3, 10, 11, 24, 32, 33].
Клиническая классификация вертеброгенных заболеваний периферической нервной системы была предложена более 20 лет тому назад и, хотя она не в полной мере учитывает требования Международной классификации болезней, широко используется в практической медицине. Выделены следующие синдромы на поясничном уровне: рефлекторные (люмбаго, люмбалгия, люмбоишиалгия с мышечно-тоническими, вегетативно-сосудистыми или нейродистрофическими проявлениями), корешковые (радикулопатии, включая синдром конского хвоста) и корешково-сосудистые (радикулоишемии) [25].
При обследовании пациентов с дорсалгиями на фоне дегенеративно-дистрофических изменений поясничного отдела позвоночника необходимо помнить о других, специфических причинах боли в спине, таких как травмы, компрессионные переломы при остеопорозе, инфекционные поражения, заболевания органов малого таза, а также первичные опухоли и метастазы в позвоночнике [3, 23, 25].
Помимо общеклинического обследования, данный контингент пациентов нуждается в обязательном рентгенологическом исследовании или применении нейровизуализационных методик. Учитывая широкую доступность последних, необходимо помнить, что клинические и патологоанатомические исследования последних десятилетий позволяют утверждать, что остеохондроз позвоночника не всегда проявляется клинически. Так, по данным МРТ поясничного отдела позвоночника, асимптомные протрузии дисков выявляются в 35 % случаев в возрастной группе от 25 до 39 лет и в 100 % случаев — у лиц старше 60 лет [3, 8, 18, 24, 25, 27, 31].
Таким образом, при дифференциально-диагностическом поиске у пациентов с болью в спине необходимо тщательное сопоставление клинической картины и данных дополнительных методов обследования.
В настоящее время в медикаментозном лечении дорсалгий вертеброгенной этиологии стандартно используются нестероидные противовоспалительные средства, анальгетики, миорелаксанты, противопароксизмальные средства, антидепрессанты, хондропротекторы, препараты с метаболическим действием и улучшающие микроциркуляцию [13].
Традиционно при заболеваниях периферической нервной системы применяются витамины группы В, что обусловлено их широким спектром действия, антиоксидантными, иммуномодулирующими, нейротрофическими функциями, участием в обмене углеводов, жиров, белков, нуклеиновых кислот, нейромедиаторов [6, 7, 9, 16]. Также, по существующим данным, миофасциальная дисфункция легче возникает у пациентов с гиповитаминозом В. Назначение витаминов группы В в острую фазу снижает выраженность болевого синдрома, а в хроническую — способствует профилактике миофасциальной дисфункции [20].
В настоящее время предпочтение отдается комбинированным препаратам, содержащим комплекс витаминов группы В, что позволяет повысить эффективность терапии.
Наше внимание привлек препарат Нейровитан. В состав препарата Нейровитан входят В1, В2, В6 и В12 в терапевтических дозах. Витамин В1 находится в виде октотиамина — комбинированной субстанции тиамина и липоевой кислоты и обладает их свойствами. Одна таблетка Нейровитана содержит 25 мг октотиамина; 2,5 мг витамина В2 (рибофлавина); 40 мг витамина В6 (пиридоксина); 250 мкг витамина В12 (цианокобаламина).
К преимуществам препарата относится уникальность действия октотиамина, который содержится в Нейровитане и представляет собой жирорастворимый комплекс тиамина и липоевой кислоты, обладающий пролонгированным действием, более высокой кислотоустойчивостью, биодоступностью и эффективностью по сравнению с водорастворимыми соединениями тиамина [21].
Благодаря тому что витамины, входящие в состав Нейровитана, находятся в микрогранулах, отсутствует нежелательное взаимодействие витаминов группы В между собой.
Нейровитан широко используется в Украине с 1997 года и нашел применение не только при заболеваниях центральной и периферической нервной системы [6, 7, 15, 16], но и в педиатрии [2, 12], что свидетельствует о высоком профиле безопасности препарата.
В ряде проведенных исследований отмечена антидепрессивная активность Нейровитана, в сочетании с антидепрессантами препарат потенцирует их действие, повышает толерантность к умственным и физическим нагрузкам, эмоциональному стрессу, а также эффективен в лечении астенического синдрома различной этиологии [1, 5, 17, 19].
На фармацевтическом рынке Украины большое количество комплексных препаратов витаминов группы В. Несмотря на то что в последние годы в различных клиниках проводились исследования, подтверждающие высокую эффективность таблетированных форм, нередко часть врачей традиционно останавливают свой выбор на инъекционных формах витаминов [6, 16, 26, 30].
Целью нашего исследования являлось сравнение эффективности применения таблетированных и инъекционных форм комплексных препаратов витаминов группы В в лечении дорсалгий, обусловленных дегенеративно-дистрофическими изменениями поясничного отдела позвоночника.
Материал и методы исследования
Проведено клинико-неврологическое обследование 80 больных с дорсалгиями на фоне дегенеративно-дистрофических изменений поясничного отдела позвоночника в возрасте от 27 до 65 лет, из них 38 женщин (47,5 %), 42 мужчины (52,5 %), средний возраст пациентов составил 48,6 ± 1,5 года. В зависимости от проводимой терапии больные были разделены методом случайной выборки на 2 группы.
Основную (первую) группу составили 26 женщин и 24 мужчины (всего 50 человек), средний возраст 49,6 ± 1,1 года. В 28 случаях пациентам был установлен диагноз люмбоишиалгии, в 22 — радикулопатии (L5 — у 10 больных, S1 — у 12). Для лечения вышеуказанной патологии в комплексе с традиционными препаратами (нестероидные противовоспалительные, анальгетики, противоотечные, миорелаксанты, хондропротекторы и др.) больным первой группы назначался препарат Нейровитан по 1 табл. 3 раза в сутки.
Во вторую группу (сравнения) вошли 30 пациентов, средний возраст 47,6 ± 1,5 года, из них 13 женщин (43,3 %) и 17 мужчин (56,7 %), у которых в 20 случаях была выявлена люмбоишиалгия, в 10 случаях — радикулопатия (L5 — у 4 больных, S1 — у 6). Пациенты второй группы наряду с комплексом стандартной терапии получали комплексный препарат, содержащий витамин В1 — 100 мг, витамин В6 — 100 мг, витамин В12 — 1 мг, в виде внутримышечных инъекций ежедневно.
Всем больным проводилось клинико-неврологическое обследование, в 94 % случаев выполнялась компьютерная томография поясничного отдела позвоночника, у остальных пациентов — рентгенография.
Учитывая важную роль психоэмоциональных особенностей личности в формировании хронической боли, наряду с оценкой болевого синдрома с помощью визуально-аналоговой шкалы (ВАШ), опросника Роланда — Морриса проводилось психологическое тестирование пациентов с использованием тестов Бека, Спилбергера [14].
ВАШ представляет собой линию длиной 10 см, где 0 определяет отсутствие боли, 2 см — слабую боль, 4 см — умеренную, 6 см — выраженную, 8 см — резко выраженную, 10 см — невыносимую боль; в исследование включались пациенты с болевыми ощущениями не менее 5 см по ВАШ. Ограничение повседневной двигательной активности оценивалось по опроснику Роланда — Моррисона, который включает 18 вопросов, определяющих наличие нарушений жизнедеятельности в связи с болью в спине. Утвердительные ответы на 7 вопросов расценивались как изменение качества жизни, 8–12 положительных ответов — как выраженные нарушения жизнедеятельности, 13–18 — резко выраженные.
Оценка степени депрессивных расстройств проводилась с помощью теста Бека. Результат 10–15 баллов указывал на наличие мягкой депрессии, 16–19 баллов — на умеренно выраженную депрессию, более 19 баллов — на значительную степень депрессивных расстройств. Оптимальным считалось достижение уровня менее 10 баллов.
Выявление уровня тревожности проводилось с помощью теста Спилбергера (определение личностной и реактивной тревоги). Результат до 30 баллов отражал низкий уровень тревоги, 31–45 — средний, 46 и более — высокий уровень тревоги.
Соматический, неврологический статусы оценивались ежедневно, тестирование проводилось в начале и по окончании курса лечения в стационаре, который в среднем составил 14,9 ± 0,4 дня.
Результаты и их обсуждение
Клиническая картина дорсалгий, обусловленных дегенеративно-дистрофическими изменениями поясничного отдела позвоночника, существенно не отличалась в обеих группах, сопоставимых по возрастному и половому составу.
Пациенты с люмбоишиалгиями предъявляли жалобы на ноющие, глубокие боли в пояснично-крестцовом отделе позвоночника, распространяющиеся широкой зоной в ягодицу, нижнюю конечность, достигающие коленного либо голеностопного сустава. Боли усиливались при физической нагрузке, но нередко беспокоили и в ночное время. Около 60 % пациентов отмечали онемение всей конечности, изменение ее температуры. Также больные жаловались на скованность в пояснице, нарушение осанки, ограничение движений.
Компрессионные синдромы в основном были представлены выпадением функции корешков L5 и S1. Болевой синдром у данного контингента больных носил простреливающий характер с иррадиацией по соответствующему дерматому до пальцев стопы, усиливался при физической нагрузке, а также при повышении внутрибрюшного давления. Чувство онемения, как правило, было локализованным в виде полосы по задненаружной поверхности бедра.
Только у 9 больных (11,3 %) боль в спине возникла впервые, точнее ее интенсивность впервые в жизни заставила пациента обратиться к врачу, в остальных случаях имели место обострения на фоне длительно существующих патологических изменений в поясничном отделе позвоночника.
При оценке неврологического статуса наиболее часто отмечались статодинамические нарушения в поясничном отделе позвоночника, мышечно-тонический синдром различной степени выраженности, положительные симптомы натяжения. У пациентов с люмбоишиалгией симптомы выпадения функции корешков отсутствовали, тогда как для больных с радикулопатией L5 была характерна слабость разгибателя большого пальца, при радикулопатиях S1 отмечалось выпадение ахиллового рефлекса, выявлялись гипо-, анестезия по сегментарному типу.
Клинико-лабораторные исследования, при необходимости — консультации узких специалистов, рентгенография, компьютерная томография поясничного отдела позвоночника позволили исключить вторичный характер боли в спине и нижних конечностях.
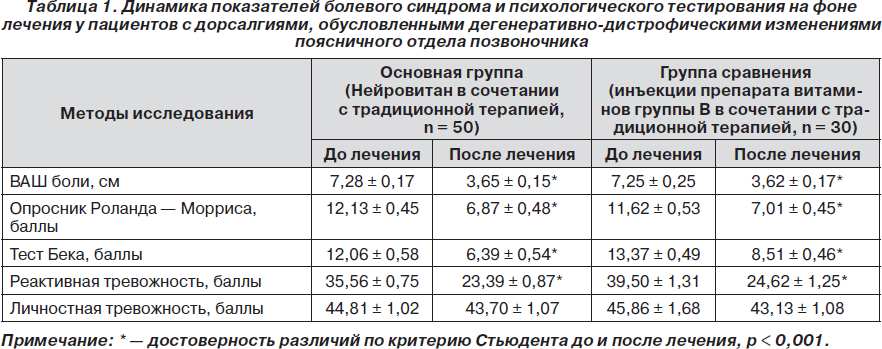
Результаты оценки болевого синдрома, психологического тестирования представлены в табл. 1.
При анализе средних показателей статистически значимой разницы между клиническими проявлениями в начале лечения у больных обеих групп не выявлено.
По данным ВАШ, опросника Роланда — Морриса, характер выраженности боли и ограничения жизнедеятельности у пациентов приближался к резко выраженному.
С помощью теста Бека у больных было выявлено наличие депрессии, выраженной в мягкой степени. Депрессия проявлялась снижением общего жизненного тонуса, пессимистической оценкой настоящего и будущего. Депрессивное состояние сочеталось с тревогой, что продемонстрировали результаты теста Спилбергера. Данные тестирования свидетельствовали об умеренном уровне реактивной (ситуационной) тревожности. Показатели личностной тревожности, характеризующие преморбидные особенности эмоциональной сферы пациентов, имели пограничные значения между умеренной и высокой степенью выраженности. Учитывая то, что у 88,7 % пациентов, обследованных нами, отмечался хронический болевой синдром, полученные данные сложно интерпретировать однозначно. Повышенная эмоциональная возбудимость, склонность к фиксации на эмоционально негативно окрашенных мыслях, пассивность, ипохондричность могут являться как причиной формирования хронической боли, так и ее следствием.
На фоне проводимой терапии в обеих группах отмечалось значительное уменьшение болевого, мышечно-тонического синдромов, статодинамических нарушений в поясничном отделе позвоночника, что подтвердилось не только клинико-неврологическим обследованием, но и результатами повторного тестирования (см. табл. 1).
Выраженность болевого синдрома значительно снизилась, заняв позицию между слабой и умеренной степенью, что позволило пациентам увеличить повседневную двигательную активность, хотя по данным опросника Роланда — Морриса некоторое ограничение жизнедеятельности продолжало сохраняться. По результатам психологического тестирования отмечалось купирование депрессивных проявлений, заметное снижение реактивной тревоги, но практически не претерпели изменений показатели, характеризующие личностную тревожность в обеих группах.
Таким образом, проведенное исследование выявило, что у больных с дорсалгиями на фоне дегенеративно-дистрофических изменений поясничного отдела позвоночника эффективность комплексной терапии с применением таблетированных и инъекционных форм витаминов группы В оказалась достаточно высокой и достоверно не отличалась.
Отсутствие преимуществ парентерального введения витаминов группы В, риск развития постинъекционных осложнений у пациентов, получающих интенсивную анальгезирующую терапию для купирования выраженного болевого синдрома, позволяют рекомендовать для широкого применения в клинической практике комплексные таблетированные формы витаминов группы В.
Выводы
1. Для клинических проявлений дорсалгий, обусловленных дегенеративно-дистрофическими изменениями поясничного отдела позвоночника и протекающих с выраженным болевым синдромом, характерны изменения психологического статуса пациента с развитием тревожно-депрессивных расстройств, что требует тестирования больного и включения в терапию антидепрессантов и анксиолитиков.
2. Комплексное использование препарата Нейровитан наряду с традиционно используемыми препаратами при вертеброгенных дорсалгиях приводит к достоверному снижению болевого синдрома, улучшению повседневной двигательной активности, уменьшению депрессии и реактивной тревожности у пациентов, что позволяет рекомендовать Нейровитан для широкого применения в практической неврологии.
3. Анализ результатов лечения вертеброгенных болевых синдромов в клинических группах не выявил преимущества использования в комплексной терапии инъекционных форм витаминов группы В.
1. Авруцкий Г.Я., Недува А.А. Лечение психически больных: Руководство для врачей. — 2-е изд. — М.: Медицина, 1988. — 528 с.
2. Андрущук А.О., Мелліна Т.В. Нейровітан в комплексному лікуванні дітей з психосоматичною патологією // Современная педиатрия. — 2006. — № 3. — С. 212-214.
3. Болезни нервной системы: Руководство для врачей: В 2 т. / Под ред. Н.Н. Яхно, Д.Р. Штульмана. — 4-е изд., перераб. и доп. — М.: Медицина, 2005. — Т. 2. — 512 с.
4. Иванова М.Ф., Евтушенко С.К. Дорсалгия, обусловленная дегенеративно-дистрофической патологией позвоночника // Международный неврологический журнал. — 2009. — № 3(25). — С. 124-129.
5. Вербенко В.А. Опыт применения препарата нейровитан в комплексной терапии депрессивных расстройств // Український вісник психоневрології. — 2003. — Т. 11, вип. 4. — С. 49-52.
6. Віничук С.М., Бедрій І.І., Уніч П.П., Ілляш Т.І., Рогоза С.В. Вертеброгенні больові синдроми попереково-крижового відділу хребта та їх лікування з використанням вітамінів групи В // Український медичний часопис. — 2007. — № 6(62). — XI–XII. — С. 39-44.
7. Волошина Н.П., Григорова І.А., Богданова І.В. Використання препарату «Нейровітан» в сучасних схемах лікування неврологічних захворювань: Методичні рекомендації. — Київ, 2003. — 20 с.
8. Воробьева О.В. Боли в спине. Причины, диагностика, лечение // Русский медицинский журнал. — 2003. — Т. 11, № 10. — С. 94-98.
9. Головченко Ю.І., Каліщук-Слободін Т.М., Клименко О.В., Асауленко О.І., Рябіченко Т.М., Гавронська О.М. Нові підходи до застосування вітамінів групи В у комплексному лікуванні захворювань периферичної нервової системи // Міжнародний неврологічний журнал. — 2007. — № 1. — С. 17-20.
10. Григорьева В.Н. Характеристика психологических особенностей больных с хроническими болями в спине, цереброваскулярной патологией и фибромиалгией // Журн. неврологии и психиатрии. — 2002. — № 12. — С. 3-9.
11. Камчатов П.Р. Острая спондилогенная дорсалгия — консервативная терапия // Русский медицинский журнал. — 2007. — Т. 15, № 10. — С. 64-74.
12. Кириллова Л.Г., Ткачук Л.И., Кривенкова С.С., Силаева Л.Ю., Шияненко Н.П., ШевченкоТ.Б. Применеие препарата Нейровитан у грудных детей группы высокого риска развития перинатальной патологии нервной системы // Український вісник психоневрології. — 2004. — Т. 12, вип. 3(40). — С. 38-43.
13. Клінічний протокол надання медичної допомоги хворим на дорсалгії. Наказ МОЗ України від 17.08.2007 № 487 «Про затвердження клінічних протоколів надання медичної допомоги за спеціальністю «Неврологія».
14. Кушнир Г.М., Могильников В.В., Корсунская Л.Л., Микляев А.А. Диагностические и экспертные шкалы в неврологической практике (методические рекомендации). — Симферополь, 2004. — 34 с.
15. Лукаш Н.В., Крючкова О.Н. Опыт лечения Нейровитаном диабетических полинейропатий // Международный эндокринологический журнал. — 2004. — № 4. — С. 43-44.
16. Луцкий И.С., Гончарова Я.А., Евтушенко С.К., Коктышев И.В., Луцкий Е.И. Сравнение эффективности инъекционных и таблетированных форм витаминов группы В при лечении полинейропатий // Международный неврологический журнал. — 2009. — № 1(23). — С. 35-38.
17. Маркова М.В. Нейровитан: перспективы применения в пограничной психиатрии // Архив психиатрии. — 2004. — № 1. — С. 70-74.
18. Мендель О.И., Никифоров А.С. Дегенеративные заболевания позвоночника, их осложнения и лечение // Русский медицинский журнал. — 2006. — Т. 14, № 4. — С. 34-39.
19. Мироненко Т.В., Борисенко В.В., Кладиев А.П., Кузьмина Л.Н. и др. Современный взгляд на проблему астенического синдрома и его характеристика у ликвидаторов последствий аварии на ЧАЭС // Международный вестник медицины. — 2008. — Т. 1, вып. 1–2. — С. 145-152.
20. Морозова О.Г., Ярошевский А.А. Патогенетический поход к терапии миофасциальной болевой дисфункции // Международный неврологический журнал. — 2009. — № 3(25). — С. 104-107.
21. Особенности фармакологии жирорастворимого соединения витамина В1 октотиамина (Обзор литературы) // Здоров’я України. — 2009. — № 1–2. — С. 56-57.
22. Подчуфарова Е.В. Хронические боли в спине: патогенез, диагностика, лечение // Русский медицинский журнал. — 2003. — Т. 11, № 25. — С. 1395-1401.
23. Попелянский Я.Ю. Ортопедическая неврология (вертеброневрология). — М.: МЕДпресс-информ, 2003. — 672 с.
24. Сон А.С., Гончарук Е.А., Солодовников В.И. Дискогенные болевые синдромы пояснично-крестцового отдела позвоночника и роль психоэмоциональной сферы в их возникновении // Нейронауки: теор. клін. асп. — 2008. — Т. 4, № 1. — С. 96-100.
25. Справочник по формулированию клинического диагноза болезней нервной системы / Под ред. В.П. Штока, О.С. Левина. — М.: МИА, 2006. — 520 с.
26. Фадеенко Г.Д. Эффективность нового комплексного витаминного препарата Нейровитан // Фармакологічний вісник. — 1997. — № 4. — С. 44-46.
27. Хабиров Ф.А. Клиническая неврология позвоночника. — Казань, 2001. — 472 с.
28. Шостак Н.А., Насонова В.А., Шеметов Д.А. и др. Боль в нижней части спины как многодисциплинарная проблема: Обзор // Терапевтический архив. — 2000. — № 10. — С. 57-60.
29. Briochi R. Dealing with pain // Annals of rheumatic diseases. — 2001. — Vol. 60 (suppl. 1). — P. 30.
30. Kaltenbach G., Noblet-Dick M., Andr E., Barnier-Figuе G., Noel Е., Vogel T., Perrin A.-E., Martin-Hunyadi C., Berthel M., Kuntzmann F. Réponse précoce au traitement oral par vitamine B12 chez des sujets âgés hypovitaminiques // Masson. — 2003. — 154(2). — 91-95.
31. Mense S. Pathophysiology of low back pain and transition to the chronic state — experimental data and new concept // Schmertz. Der. — 2001. — Vol. 15. — P. 413-420.
32. Pengel L., Herbert R.D., Maher C.G., Refshauge K.L. Acute low back pain: systematic review of its prognosis // BMJ. — 2003. — Vol. 327. — P. 9-12.
33. Van Tulder M.W., Touray T., Furlan A.D., Solway S., Bouter L.M. Muscle Relaxants for Nonspecific Low Back Pain // A systematic Review Within the Framework of the Cochrane Collaboration Spine. — 2003. — Vol. 28(17). — P. 1978-1992.
34. Wasiak R., Kim J., Pransky G. Work disability and costs caused by recurrence of low back pain: longer and more costly than in first episodes // Spine. — 2006. — Vol. 31(2). — P. 219-225.
35. WHO. Department of noncomunicable disease management. Low back pain initiative. — Geneve, 1999.