Газета «Новости медицины и фармации» Гастроэнтерология (348) 2010 (тематический номер)
Вернуться к номеру
Заболевания поджелудочной железы у беременных
Авторы: Н.Б. Губергриц, Э.Н. Станиславская, Донецкий национальный медицинский университет им. Горького
Версия для печати
Диагностика заболеваний поджелудочной железы (ПЖ) у беременных крайне сложна не только из-за атипичности их проявлений, но и из-за сложности или даже невозможности использования у этой категории больных целого ряда исследований (эндоскопическая ретроградная холангиопанкреатография — ЭРХПГ, компьютерная томография — КТ, зондовые методы и др.). Кроме того, при нормальной беременности может изменяться уровень панкреатических ферментов в крови (моче), поэтому оценивать их изменения для диагностики заболеваний ПЖ сложно. Более чем в половине случаев причинами материнской смертности при заболеваниях ПЖ у беременных, особенно при остром панкреатите (ОП), являются несвоевременная диагностика и недооценка тяжести состояния из-за недостаточной информированности врачей об особенностях патологии ПЖ при беременности [3, 4, 28].
Одним из наиболее тяжелых заболеваний ПЖ у беременных является ОП. Один случай ОП встречается на 2800–11 500 родов, чаще развивается во ІІ и ІІІ триместрах беременности [2]. Другие авторы указывают, что частота ОП при беременности составляет 0,003 %, материнская смертность отсутствует, перинатальная смертность плода составляет 3,6 % [35, 42]. Однако эпидемиологические данные очень разнятся в зависимости от региона и этнических особенностей. Все же большинство авторов согласны с тем, что ОП чаще развивается в III триместре у первородящих [39]. Это не исключает возможности развития ОП у повторно рожавших женщин в течение любого триместра беременности [10]. Тяжесть ОП у беременных варьирует от легких форм до панкреонекроза [42]. Возможно также развитие ОП в послеродовом периоде [34].
В отличие от указанных выше данных о полном отсутствии материнской смертности при ОП данные С.Г. Буркова (1999) указывают на то, что летальность от ОП составляет 39 % (у небеременных женщин детородного возраста летальность от ОП составляет 3,1–6,6%), а перинатальная смертность достигает 38 %; она зависит от того, в каком триместре беременности было перенесено заболевание (в І триместре показатель 25 %, во ІІ — 45,5 %, в ІІІ — 38,2 %) [2].
К этиологическим факторам ОП у беременных относят прежде всего желчнокаменную болезнь и другие заболевания желчевыводящих путей [4, 40, 43, 45]. Такая этиология является вариантом первого из трех этиопатогенетических типов ОП у беременных [2]:
— механический (гипотензия желчного пузыря, дуоденостаз, билиопанкреатический рефлюкс);
— нейрогуморальный (дислипопротеинемия);
— токсикоаллергический (алкогольный, лекарственный).
Патология желчных путей, приводящая к ОП, развивается у беременных чаще, чем у небеременных женщин того же возраста, что объясняют увеличением внутрибрюшного давления и смещением органов брюшной полости, увеличивающейся беременной маткой, развивающимися на этом фоне функциональными нарушениями билиарного тракта (гипокинез желчного пузыря), стазом желчи в двенадцатиперстной кишке, изменением состава желчи из-за увеличения уровня эстрогенов в крови, билиопанкреатическим и дуоденопанкреатическим рефлюксами [2, 37]. Билиарный ОП при беременности считают наиболее благоприятным по сравнению с ОП, развившимся из-за других причин [35].
Второй по частоте причиной ОП у беременных считают дислипидемию [4, 25, 26]. Патогенез такого панкреатита объясняют следующим образом. У большинства женщин уровень триглицерида в крови во время беременности повышается, причем наибольшие показатели определяются в III триместре. Если у женщины имеются дополнительные особенности метаболизма липопротеинов, то могут развиться выраженная гипертриглицеридемия, хиломикронемия, приводящие к ОП. Доказано, что при беременности повышен липолиз жировой ткани, так как печень нуждается в большем объеме субстрата для продукции триглицеридов, в результате большее количество липопротеинов очень низкой плотности поступает в кровь. В то же время при наличии генетического дефекта снижена активность липопротеинлипазы. Это приводит к снижению клиренса триглицеридов. Гипертриглицеридемический ОП имеет тяжелые последствия и для матери, и для плода (материнская смертность достигает 20 %) [35]. Выше было указано, что недостаточность липопротеинлипазы обычно связано с генетическим дефектом. Это могут быть различные варианты мутаций ее гена, расположенного в 8-й хромосоме и содержащего 10 экзонов. Уже к началу 90-х годов были описаны более 20 мутаций этого гена [29]. В большинстве случаев клиническое значение этих мутаций проявляется только при воздействии экзогенных факторов и/или изменении гомеостаза. В связи с этим до беременности у многих женщин гипертриглицеридемии нет, и только при развитии ОП она выявляется [3]. Однако в ряде случаев и до беременности имеет место дислипидемия. Особенно опасны в отношении развития ОП у беременных семейные дислипидемии I, III, IV и V типов по Фредриксону.
К другим причинам ОП у беременных относят переедание, острую желтую атрофию печени, гиперпаратиреоидизм, преэклампсию, острые сосудистые нарушения, реже злоупотребление алкоголем [1], глистные инвазии (аскаридоз) с проникновением паразитов в протоковую систему ПЖ [14].
Врач должен быть особенно насторожен в плане гиперкальциемии как возможной причины ОП у беременных, так как уровни кальция и паратгормона ложно сниженные из-за гипоальбуминемии [28]. Низкий уровень кальция в сыворотке крови может наблюдаться при физиологической беременности [2].
Преэклампсия является причиной ОП в 9,2 % случаев. Патогенез объясняют генерализованной вазоконстрикцией на фоне высокого артериального давления с нарушением микроциркуляции на уровне плаценты и внутренних органов, в т.ч. ПЖ, что может приводить к ее тяжелой ишемии, вплоть до панкреонекроза [7, 31, 38, 44].
Особое значение имеет прием тиазидных диуретиков, которые могут спровоцировать развитие панкреатита и у небеременных [5]. Считают, что терапия диуретиками и преэклампсия имеют синергическое значение в развитии ОП [31]. Возможны и другие варианты лекарственного панкреатита, в частности он может быть спровоцирован широко применяющимися в гинекологической практике мифепристоном и гемепростомом, оральными контрацептивами [21, 46]. Описано развитие ОП у ВИЧ-инфицированных беременных на фоне антиретровирусной терапии «диданозин/ставудин» [47].
ОП может развиться на фоне HELLP-синдрома. К сожалению, злоупотребление алкоголем не является редкой причиной ОП и особенно хронический панкреатит (ХП) у беременных. Частота этой причины заболевания достигает 12,3 % [15, 35].
Ранее выделяли «панкреатит беременных», так как считали, что сама беременность является причиной заболевания [6]. В настоящее время доказано, что этиология ОП не отличается от его этиологии у небеременных, но при беременности возрастает его вероятность из-за увеличения частоты вышеперечисленных этиологических факторов.
Тяжесть клинических проявлений не соответствует выраженности морфологических изменений ПЖ и не коррелирует с уровнем летальности (как материнской, так и перинатальной) [1, 2]. Лишь в 60,5 % случаев имеют место боли в эпигастрии, которые носят типичный «панкреатический» характер (опоясывающие, усиливаются после еды и т.д.). У беременных значительно чаще, чем у небеременных, наблюдаются безболевые формы ОП. Характерны рвота, изжога, метеоризм, у части больных лихорадка, желтуха (сдавление холедоха), икота [1, 2]. Чаще, чем у небеременных, особенно при безболевых формах ОП, развиваются шок, артериальная гипотензия, респираторный дистресс-синдром, нарушения со стороны центральной нервной системы (кома), отек легких, ретроперитонеальное кровотечение, ДВС-синдром, осложняющие течение панкреатита [1, 2]. Пальпация при ОП у беременных обнаруживает болезненность в верхней части живота, однако ее четкая локализация в проекции ПЖ обычно не выявляется. Резистентности брюшной стенки также чаще нет.
При объективном исследовании в части случаев может быть выявлен цианоз боковых поверхностей живота (симптом Грея Тернера), вокруг пупка (симптом Куллена). При гипертриглицеридемическом ОП у беременных описан симптом «пальмарных ксантом» [24]. Возможно развитие хилезного асцита из-за диапедеза хиломикронов в асцитическую жидкость [17].
При физиологической беременности уровни амилазы и липазы в крови остаются в пределах нормы (к концу беременности достигают верхней границы нормы), поэтому повышение этих показателей (особенно панкреатической изоамилазы), соотношения клиренсов амилазы и креатинина указывают на ОП. Так, активность амилазы крови и мочи повышается во всех случаях ОП у беременных, активность липазы — у половины больных. Однако следует учитывать неспецифичность этих показателей и отсутствие корреляции между степенью их изменений и уровнями материнской и перинатальной летальности [1].
Для диагностики ОП у беременных используют также соотношение ингибитор трипсина/трипсин. Определение лишь одного иммунореактивного трипсина крови для диагностики ОП у беременных затруднено, так как он существенно повышается во ІІ и ІІІ триместрах физиологической беременности. При этом возрастает, но медленнее содержание ингибитора трипсина крови. Соотношение ингибитор трипсина/трипсин у небеременных женщин детородного возраста составляет 7,41, при физиологической беременности — 2,96–3,49 [1].
Для диагностики панкреатита используют копрограмму, определяют содержание эластазы-1 в кале, так как при физиологической беременности изменений в результатах этих исследований не обнаруживают.
Зондовые исследования (например, секретин-панкреозиминовый тест) у беременных противопоказаны; запрещен также бентираминовый тест.
У 12–2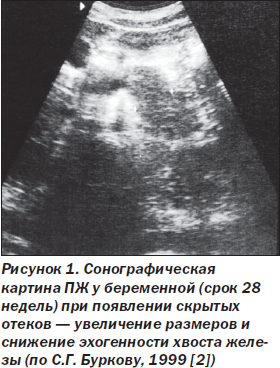 % беременных после ОП развивается сахарный диабет. Такая частота объясняется тем, что и при физиологической беременности возникает склонность к гипергликемии. В последнем случае со ІІ триместра повышаются также уровни С-пептида, инсулина, глюкагона и особенно панкреатического полипептида в крови [1]. Следовательно, интерпретация этих показателей для диагностики ОП затруднена.
% беременных после ОП развивается сахарный диабет. Такая частота объясняется тем, что и при физиологической беременности возникает склонность к гипергликемии. В последнем случае со ІІ триместра повышаются также уровни С-пептида, инсулина, глюкагона и особенно панкреатического полипептида в крови [1]. Следовательно, интерпретация этих показателей для диагностики ОП затруднена.
У здоровых беременных, а также у беременных, страдающих ХП, со II триместра возрастает концентрация панкреатического полипептида в крови. Показатель может быть в 90 раз выше, чем у небеременных женщин того же возраста. При ХП без стеатореи уровень панкреатического полипептида остается нормальным. Значение этого феномена пока не выяснено. Возможно, отсутствие клинических проявлений значительного повышения панкреатического полипептида в крови может быть связано с блокированием его действия избытком половых гормонов [2].
Особое значение в диагностике панкреатита у беременных имеет ультразвуковое исследование (УЗИ) ПЖ. При физиологической беременности в І триместре ПЖ имеет такие же сонографические характеристики, как у небеременных; во ІІ и ІІІ триместрах обнаруживают умеренное увеличение головки и тела ПЖ (чаще до верхней границы нормы), больше чем в половине случаев визуализируется нерасширенный вирсунгов проток. Снижение эхогенности ПЖ не является нормальным для физиологической беременности и является признаком скрытых отеков. Этот симптом обнаруживают за 14–20 дней до появления видимых отеков [1] (рис. 1). Сонографические признаки ОП у беременных такие же, как и у небеременных. Следует учесть, что во ІІ и особенно в ІІІ триместрах беременности визуализация ПЖ с помощью УЗИ затруднена.
Для контроля за состоянием больной необходимы оценка показателей гемодинамики, аускультация легких, пальпация органов брюшной полости, общий анализ крови с гематокритом, термометрия, биохимическое исследование крови (мочевина, креатинин, сахар, общий белок, протеинограмма, амилаза, липаза, трипсин и его ингибитор), определение рН крови, парциального давления кислорода и углекислого газа. Точность диагностики ОП у беременных составляет 86 % [1, 2].
Осложнения ОП у беременных такие же, как и у небеременных. Наиболее вероятны псевдокиста, гастродуоденальные изъязвления с кровотечением, разрыв холедоха, тромбофлебит, инфаркт легкого, печени, селезенки, ПЖ, пневмония, ДВС-синдром, формирование жидкостных коллекторов [1, 9].
Выделяют следующие факторы риска летального исхода ОП в первые 48 часов заболевания у беременных: гемодинамические расстройства, гипокальциемию, легочный дистресс-синдром, гипоальбуминемию, азотемию, гематокрит менее 30. ОП заканчивается летально при наличии трех и более вышеперечисленных критериев [2].
Частота прерывания беременности и преждевременных родов на фоне ОП во многом зависит от того, в каком триместре развилось заболевание. Наибольший риск для плода имеет место при развитии ОП в I триместре — прерывание беременности наблюдается в 20 % случаев, а роды в срок — только в 60 % случаев [9].
Хотя проведение ЭРХПГ у беременных сопряжено с определенным риском, но при крайней необходимости, особенно при билиарном ОП, этот метод выполняют. Например, V.H. Chong et al. (2010) выполнили ЭРХПГ 8 беременным женщинам с билиарной патологией. Средний срок беременности составлял 22 недели. Во время ЭРХПГ 5 пациенткам выполнили эндоскопическую сфинктеротомию, 6 — стентирование холедоха, 3 — его баллонную дилатацию. Только в одном случае была спровоцирована родовая деятельность. На основании своих данных авторы заключили, что ЭРХПГ — достаточно безопасная процедура у беременных [16]. S.J. Tang et al. (2010) также отмечают низкую частоту осложнений после ЭРХПГ у беременных [9]. Альтернативой ЭРХПГ может служить магнитно-резонансная холангиопанкреатография.
При необходимости также выполняют КТ, если риск пропустить ОП и его осложнения выше, чем негативное влияние лучевой нагрузки. Боязнь проводить лучевые методы диагностики может привести к поздней диагностике ОП [38].
Следует иметь в виду возможность неправильной диагностики ОП при разрыве трубы из-за внематочной беременности, так как при этом возможен подъем амилазы и липазы крови [1]. Кроме того, у беременных возможно формирование макроамилаземии. В этих случаях высокие показатели амилазы крови также могут привести врача к неправильному диагнозу ОП [22].
Вопрос о прерывании беременности является спорным и решается индивидуально. Прерывание беременности не влияет на исход ОП, а иногда может быть опасным. При необходимости родоразрешения методом выбора является экстраперитонеальное кесарево сечение из-за возможности инфицирования брюшной полости [2].
Лечение ОП у беременных такое же, как у небеременных. При необходимости (панкреонекроз, абсцесс ПЖ и т.д.) проводят хирургическое лечение независимо от срока беременности, по возможности с ее сохранением [2]. Показано, что лапароскопическая холецистэктомия, проведенная в плановом порядке при билиарном ОП, имеет меньший уровень осложнений и менее опасна для беременной и плода, чем длительное консервативное лечение билиарной патологии [19, 41, 48].
ХП может развиться или обостриться во время беременности, сразу после родов. Диагностика заболевания сложна вследствие тех же трудностей, что и при ОП. Главенствующее значение имеет УЗИ, при котором обнаруживают типичные симптомы ХП. У беременных основные принципы консервативной терапии ХП такие же, как и у небеременных: для создания функционального покоя ПЖ обеспечивают нутритивную поддержку (в случае необходимости запрещают питание per os), назначают блокаторы желудочной и панкреатической секреции, в т.ч. препараты октреотида [18, 49]. Для купирования болевого синдрома применяют спазмолитики, ненаркотические анальгетики, глюкозо-новокаиновую смесь. Кроме того, рекомендуют эпидуральную анестезию мепивакаином и бупренорфином [13]. При необходимости назначают антибактериальную, инфузионную терапию.
Важной задачей является коррекция уровня триглицерида в крови. Однако нет доказательств того, что хотя бы одна группа антигиперлипидемических препаратов безопасна при беременности и лактации. Статины не проявляют выраженных тератогенных свойств, поэтому ряд авторов рекомендует их применение [23]. Опубликованы данные о положительном результате гравитационной хирургии крови при гиперлипидемическом панкреатите беременных [8]. Рекомендуют также применять гепарин, который в дозе 15 тыс. ЕД в комбинации с инфузионной терапией позволяет в краткие сроки существенно снизить уровень липопротеинов крови [15, 30].
Если у беременной в анамнезе выявлена гиперлипидемия, то необходимы строгое ограничение животных жиров и снижение массы тела перед планируемой беременностью. Ряд авторов рекомендует даже выполнять профилактическую папиллотомию [32].
При наличии панкреатической недостаточности необходима заместительная терапия ферментными препаратами, а при панкреатогенном сахарном диабете — инсулином.
При осложнении беременности ранним токсикозом у женщины, страдающей ХП, необходимо исключить его обострение. При развитии нефропатии у беременной, страдающей ХП, необходимо избегать тиазидных диуретиков. Другие медикаментозные назначения практически не ограничены. ХП не является противопоказанием для беременности. Роды следует вести через естественные родовые пути [2].
 Таким образом, при развитии у беременной болей в животе, рвоты, лихорадки нельзя забывать о возможности развития ОП или обострения ХП. Методом выбора в диагностике является сонография.
Таким образом, при развитии у беременной болей в животе, рвоты, лихорадки нельзя забывать о возможности развития ОП или обострения ХП. Методом выбора в диагностике является сонография.
Возможно развитие не только панкреатитов, но и опухолей ПЖ у беременных. Описаны клинические наблюдения инсулиномы, слизистой цистаденомы у беременных [11, 27].
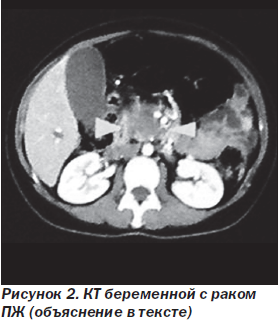
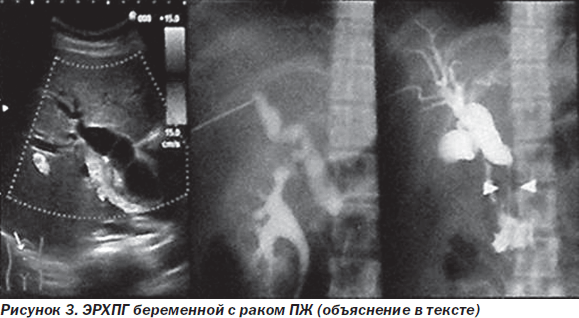
Случаи рака ПЖ у беременных очень редки. Заболевание обычно ошибочно интерпретируют как ОП или ХП. T. Ishigaki et al. (2010) описали один из таких случаев. 31-летняя женщина со сроком беременности 22 недели поступила с желтухой и болью в верхних отделах живота. При обследовании выявлена опухоль в головке ПЖ размером 3,5 см с инвазией портальной, верхних и нижних мезентериальных вен, гастродуоденальной артерии, мелкими метастазами в легкие, расширением внутри- и внепеченочных желчных протоков (рис. 2, 3). Была проведена чрескожная биопсия ПЖ и подтвержден диагноз аденокарциномы. Проведено чрескожное транспеченочное дренирование желчных путей. В 30 недель — нормальные роды. Через несколько дней после родов эндоскопически установлен металлический стент в холедох, начата химиотерапия гемцитабином (1000 мг/м2). Позже к нему присоединен S-1 (100 мг/сут). Через 6 месяцев после родов развился холангит, проведена смена металлического стента. Через 7 месяцев после родов обнаружены метастазы в шейные позвонки, начата лучевая терапия по поводу этих метастазов. Через 10 месяцев после родов, несмотря на проходимость стента, холангит стал прогрессировать. На фоне паллиативного лечения через год после родов больная умерла [12].
1. Бурков С.Г. Заболевания поджелудочной железы у беременных // Болезни органов пищеварения и крови у беременных / C.Г. Бурков, М.М. Шехтман, Г.М. Бурдули. — М., 1997. — С. 132-148.
2. Бурков С.Г. Состояние поджелудочной железы у женщин в период беременности // Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. — 1999. — № 5. — С. 10-13.
3. Маев И.В., Кучерявый Ю.А. Болезни поджелудочной железы. — М.: ОАО «Изд-во «Медицина», изд-во «Шико», 2008. — Т. 1. — 416 с.
4. Маев И.В., Бурков С.Г., Кучерявый Ю.А., Овлашенко Е.И. Панкреатит у беременных // Клин. медицина. — 2008. — № 86(6). — С. 23-29.
5. Циммерман Я.С. Принципы построения рабочей классификации хронического панкреатита // Клин. медицина. — 1995. — № 1. — С. 61-64.
6. Шелагуров А.А. Болезни поджелудочной железы. — М.: Медицина, 1970. — 292 с.
7. Gharbi A., Hajtaieb H., Ayedi M. et al. Acute pancreatitis and pre-eclampsia: case report // Tunis Med. — 2008. — Vol. 86(2). — P. 207-208.
8. Bae J.H., Baek S.H., Choi H.S. et al. Acute pancreatitis due to hypertriglyceridemia // Korean J. Gastroenterol. — 2005. — Vol. 46(6). — P. 475-480.
9. Tang S.J., Rodriguez-Frias E., Singh S. et al. Acute pancreatitis during pregnancy // Clin. Gastroenterol. Hepatol. — 2010. — Vol. 8(1). — P. 85-90.
10. Ramin K.D., Ramin S.M., Richey S.D., Cunnigham F.G. Acute pancreatitis in pregnancy // Am. J. Obstet. Gyne-col. — 1995. — Vol. 173(1). — P. 187-191.
11. Ascuitti S., Kanninen T.T., Clerici G. et al. Acute pancreatitis with a mucinous cystoadenoma of the pancreas in pregnancy // Anticancer Res. — 2010. — Vol. 30(3). — P. 1025-1028.
12. Ishigaki T., Sasaki T., Fujimoto Y. et al. Adenocarcinoma of the pancreas complicated by obstructive jaundice in pregnancy // J. Jpn. Panc. Soc. (Program and abstracts of Joint meeting of the International Association of pancreatology and the Japan Pancreas Society 2010). — 2010. — Vol. 25, № 3. — P. 431.
13. Hino H., Nagano K., Yamanaka I. et al. Anesthetic management in a patient with severe acute pancreatitis during pregnancy // Masui. — 2000. — Vol. 49(1). — P. 45-48.
14. Asrat T., Rogers N. Acute pancreatitis caused by biliary ascaris in pregnancy // J. Perinatol. — 1995. — Vol. 15, № 4. — P. 330-332.
15. Sleth J.C., Lafforgue E., Servais R. et al. A case of hypertriglyceridemia-induced pancreatitis in pregnancy: value of heparin // Ann. Fr. Anesth. Reanim. — 2004. — Vol. 23(8). — P. 835-857.
16. Chong V.H., Jalihal A. Endoscopic management of biliary disorders during pregnancy // Hepatobiliary Pancreat. Dis. Int. — 2010. — Vol. 9 (2). — P. 180-185.
17. Liu C.J., Yen C.L., Chang J.J. et al. Chylous ascites in acute pancreatitis during pregnancy : case report // Chang. Gung. Med. J. — 2001. — Vol. 24(5). — P. 324-328.
18. Dalusio S., Dalusio B.D. Acute pancreatitis in pregnancy treated with somatostin. A case report // Minerva Chir. — 1994. — Vol. 49(7—8). — P. 733-736.
19. Dhupar R., Smaldone G.M., Hamad G.G. Is there a benefit to delaying cholecystectomy for symptomatic gallbladder disease during pregnancy? // Surg. Endosc. — 2010. — Vol. 24(1). — P. 108-112.
20. Eddy J.J., Lynch G.E., Treacy D.E. Pancreatic pseudocysts in pregnancy: a case repost and review of the literature // J. Perinatol. — 2003. — Vol 23(1). — P. 69-72.
21. Sattler A.M., Bock K., Schmidt S. et al. Excessive hyperchylomicronemia — a rare cause of acute retrosternal and epigastric pain in pregnancy // Herz. — 2003. — Vol. 28(3). — P. 257-261.
22. Headley A.J., Blechman A.N. Diagnosis of macroamylasemia in a pregnant patient // J. Natl. Med. Assoc. — 2008. — Vol. 100(11). — P. 1359-1361.
23. Hexeberg S., Retterstol K. Hypertriglyceridemia-diagnostics, risk and treatment // Tidsskr. Nor. Laegeforen. — 2004. — Vol. 124(21). — P. 2746-2749.
24. Ma Y., Ooi T., Lui M.S. et al. High frequency of mutations in the human lipoprotein lipase gene in pregnancy-induced chylomicronemia: possible association with apolipoprotein E2 isoform // J. Lipid. Res. — 1994. — Vol. 35(6). — P. 1066-1075.
25. Srivastava G., Rahman N., Elsandabesee D., Kumaranayakan P. Hyperlipidaemic pancreatitis in pregnancy // J. Obstet. GynaEcol. — 2010. — Vol. 30(1). — P. 59-60.
26. Dukic A., Zivancevic-Simonovic S., Varjacic M., Dukis S. Hyperlipidemia and pregnancy // Med. Pregl. — 2009. — Vol. 62, suppl. 3. — P. 80-84.
27. Akca A., Mann K., Starke A. et al. Insulinoma associated with pregnancy // Dtsch. Med. Wochenschr. — 2010. — Vol. 135(30). — P. 1484-1486.
28. Jain P. Acute pancreatitis in pregnancy: an unresolved issue // World J. Gastroenterol. — 2010. — Vol. 16. — P. 2065-2066.
29. Layer J.M., Wilson D.E., Iverius P.H. Lipoprotein lipase and hepatic triglyceride lipase: molecular and genetic aspects // Curr. Opin. Lipidol. — 1992. — Vol. 3. — P. 86-95.
30. Loo C., Tan J.Y. Decreasing the plasma triglyceride level in hypertriglyveridemia-induced pancreatitis in pregnancy : a case report // Am. J. Obstet. Gynecol. — 2002. — Vol. 187(1). — P. 241-242.
31. Marcovici I., Marzano D. Pregnancy-induced hypertension complicated by postpartum renal failure and pancreatitis : a case report // Am. J. Perinatol. — 2002. — Vol. 19(4). — P. 177-179.
32. May G.R., Shaffer E.H. Should elective endoscopic sphincterotomy replace cholecystectomy for the treatment of high-risk patients with gallstone pancreatitis? // J. Clin. Gastroenterol. — 1991. — Vol. 13. — P. 125-128.
33. Mitura K., Romanszuk M. Ruptured ectopic pregnancy mimicking acute pancreatitis // Ginekol. Pol. — 2009. — Vol. 80(5). — P. 383-385.
34. Pai P.R., Shah H.K., Samsi A.B. Post-partum pancreatitis // J. Postgrad. Med. — 1993. — Vol. 39(2). — P. 93-94.
35. Beger H.G. et al. The pancreas: an integrated textbook of basic science, medicine and surgery. — Malden [et al.]: Blackwell Publishing, 2008. — 1006 p.
36. Eddy J.J., Gideonsen M.D., Song J.Y. et al. Pancreatitis in pregnancy // Obstet. Gynecol. — 2008. — Vol. 112(5). — P. 1075-1081.
37. Panek J., Zajac M., Pozniczek M. Acute pancreatitis in pregnant women-case reports // Przegl. Lek. — 2004. — Vol. 61(9). — P. 981-982.
38. Parmar M.S. Pancreatic necrosis associated with preeclampsia-eclampsia // JOP. J. Pancreas (Online). — 2004. — Vol. 5(2). — P. 101-104.
39. Perrone G., Critelli C. Severe hypertriglyceridemia in pregnancy. A clinical case report // Minerva Ginecol. — 1996. — Vol. 48(12). — P. 573-576.
40. Petrov M.S. Gestational pancreatitis: when does etiology matter? // Am. J. Obstet. Gynecol. — 2009. — Vol. 200(5). — P. 9.
41. Petrov M.S. Management of acute biliary pancreatitis during pregnancy: past and present // Am. J. Surg. — 2009. — Vol. 198(1). — P. 154-155.
42. Pitchumoni C.S., Yegneswaran B. Acute pancreatitis in pregnancy // World J. Gastroenterol. — 2009. — Vol 5(45). — P. 5641-5646.
43. Constantinescu T., Bratucu E., Toma M. et al. Pregnancy — a factor in favour of biliary lithiasis // Chirurgia (Bucur). — 2010. — Vol. 105(2). — P. 187-190.
44. Bahloul M., Ayedi M., Dammer H. et al. Pregnancy-induced hypertension complicated by acute pancreatitis // Ann. Fr. Anesth. Reanim. — 2004. — Vol. 23(2). — P. 157-159.
45. Narjis Y., Rabbani K., Abouelhassan T. et al. Purulent cholecystitis complicating acute pancreatitis // Ann. Fr. Anesth. Reanim. — 2010. — Jul. 13. — [Epub ahead of print].
46. Gupta R., Tandan M., Lakhtakia S. et al. Safety of therapeutic ERCP in pregnancy — an Indian experience // Indian J. Gastroenterol. — 2005. — Vol. 24(4). — P. 161-163.
47. Sarner L., Fakoya F. Acute onset lactic acidosis and pancreatitis in the third trimester of pregnancy in HIV-1 positive women taking antriretroviral medication // Sex. Transm. Infect. — 2002. — Vol. 78(1). — P. 58-59.
48. See A.T., Irvine L.M. Modern management of acute biliary pancreatitis in pregnancy // J. Obstet. Gynaecol. — 2010. — Vol. 30(4). — P. 410-411.
49. Loh J.A., Rickels M.R., Williams J., Iqbal N. Total parenteral nutrition in management of hyperlipidemic pancreatitis during pregnancy // Endocr. Pract. — 2005. — Vol. 11(5). — P. 325-330.
