Газета «Новости медицины и фармации» Психиатрия (329) 2010 (тематический номер)
Вернуться к номеру
Передмова до Наказу Чернівецької обласної лікарні
Авторы: І.Я. Пінчук, головний психіатр головного управління охорони здоров’я Донецької обласної державної адміністрації, к.м.н
Версия для печати
Актуальність питань забезпечення якості психіатричної допомоги зростає в період реформування охорони здоров’я, і це пояснює необхідність засвоєння майбутніми лікарями філософії поняття якості, способів керування якістю, форм і методів її оцінки.
Традиційно при визначенні політики в сфері охорони здоров’я головна увага приділяється фінансуванню медичного обслуговування, а також структурній та організаційній проблемам. Однак в останні роки зростає кількість даних, що свідчать про відсутність прямої залежності між обсягами фінансування охорони здоров’я і результатами її діяльності, вираженими в показниках здоров’я населення.
В Україні рівень якості медичної допомоги, за даними експертних оцінок, досить низький. Про незадоволеність населення якістю медичної допомоги свідчать результати соціологічних опитувань — більше 3/4 опитаних оцінює якість послуг як низьку. У цей час усе частіше вказується на порушення прав пацієнтів, піднімаються проблеми недотримання лікарської етики та деонтології медичним персоналом при спілкуванні зі споживачами медичних послуг.
Відділом психіатрії Всесвітньої організації охорони здоров’я (ВООЗ) була сформована теоретична концепція, присвячена проблемі забезпечення якості психіатричної допомоги (1988, 1993). При Американській психіатричній асоціації створений спеціальний комітет щодо забезпечення якості в психіатрії, основним завданням якого є розробка теоретичних і практичних підходів у цьому напрямку (1992, 1993, 1997). У Канаді, Австралії створені національні комітети з якості та видані відповідні посібники щодо її забезпечення й контролю. У Німеччині з 1989 р. критерії забезпечення якості в психіатрії були віднесені до пріоритетного напрямку в охороні здоров’я та визначені законодавчо.
Рівень якості психіатричної допомоги в нашій державі залишається низьким, тому що вирішення питань якості медичної допомоги взагалі і психіатричної зокрема носить замкнутий, відомчий характер, переважає адміністративно-командний стиль керування, до числа показників діяльності установ уключені переважно лише ті, що подають обсяги діяльності, а не якість медичної допомоги, стимулювання високої якості носить не економічний, а директивний характер.
До числа актуальних завдань в галузі поліпшення якості медичної допомоги відносять створення діючих механізмів щодо керування ними, включення споживачів допомоги як повноправних учасників у процесі її оцінки, орієнтацію роботи служб, насамперед, на задоволення їхніх потреб.
Сьогодні аналіз результатів роботи лікувально-профілак-тичних установ базується на затверджених державними органами облікових і звітних документах (статистичні дані та річні звіти про діяльність) і на результатах окремих досліджень, що є недостатніми для оцінки якості медичної допомоги та розробки напрямків щодо її поліпшення. Цілеспрямований вплив на якість і ефективність медичної допомоги потребує в методиці розробки індикаторів (як статистичних показників, так і показників, отриманих під час експертної оцінки), що дозволяли б забезпечити об’єктивне оцінювання (моніторинг) і конкретне визначення проблем забезпечення якості.
Невід’ємною складовою характеристикою якості медичної допомоги є задоволеність родичів пацієнтів медичним обслуговуванням. Вивчення задоволеності родичів пацієнтів повинно здійснюватися за допомогою стандартизованих методик соціологічних досліджень, що враховують доступність допомоги; умови надання допомоги; дотримання медичним персоналом етичних і деонтологічних норм і правил; медикаментозне забезпечення, а також результат лікування пацієнта.
За визначенням ВООЗ, якість психіатричної допомоги — це система підвищення ймовірності досягнення бажаного результату при наданні послуг на базі науково обгрунтованого підходу в медицині. Дане визначення містить у собі два компоненти. Для людей із психічними розладами, членів їхніх родин і населення в цілому це означає, що послуги, які надаються службами психічного здоров’я, повинні приводити до позитивного результату лікування. Для фахівців із планування та охорони психічного здоров’я, а також для осіб, які формують політику, наведене визначення означає найбільш оптимальне застосування сучасних знань і технологій.
Відсутність єдиної державної системи якості надання психіатричної допомоги вимагає на місцевих рівнях самостійно вирішувати це питання з урахуванням потреби сьогодення. Представлений наказ «Про організацію системи контролю якості лікувально-діагностичного процесу в обласній психіатричній лікарні», що розроблений фахівцями Чернівецької області, є важливим кроком уперед до реформування системи надання психіатричної допомоги. Дійсно, він потребує випробування практичним використанням, розширенням можливостей користувачів психіатричної служби та їхніх родичів, однак сам факт роботи в даному напрямку говорить про високу відповідальність фахівців психіатричної служби Чернівецької області за якість надання психіатричної допомоги.
Сподіваюсь, що даний наказ не залишить байдужим жодного фахівця в інших регіонах та стане предметом обговорення на сторінках даного журналу.
Чернівецька обласна рада
Головне управління охорони здоров’я
Чернівецької обласної державної адміністрації
Комунальна медична установа
ЧЕРНІВЕЦЬКА ОБЛАСНА ПСИХІАТРИЧНА ЛІКАРНЯ
м. Чернівці, вул. Мусоргського, 2
Ідент. код 02005929,
р/р 35416001002700 в ГУДКУ в Чернівецькій обл, МФО 856135
E-mail: propazin@mail.ru Телефони: гол. лікар 4-07-00, 4-51-15;
начмед: 4-09-02; факс: 4-51-11, 4-07-00
___________________№ ________
На №_______від______________
Шановний Семене Фішелевичу!
Адміністрація Чернівецької обласної психіатричної лікарні надсилає Вам для розгляду та друкування у «Віснику Асоціації психіатрів України» матеріали з приводу організації системи контролю якості лікувально-діагностичного процесу в психіатричному лікувальному закладі.
Розробниками даної системи контролю якості є Азов Ю.Ф., заступник головного лікаря з лікувальної роботи, та Ніколенко П.Т., зав. оргметодвідділом лікарні.
З повагою,
Головний лікар В.В. Калуцький
Чернівецька обласна психіатрична лікарня
НАКАЗ
«24»__11__ 2009 р. № 105
ПРО ОРГАНІЗАЦІЮ СИСТЕМИ КОНТРОЛЮ ЯКОСТІ ЛІКУВАЛЬНО-ДІАГНОСТИЧНОГО ПРОЦЕСУ В ОБЛАСНІЙ ПСИХІАТРИЧНІЙ ЛІКАРНІ
Система контролю якості передбачає оцінку діяльності всіх трьох рівнів надання медичної допомоги, а саме: лікар — хворий, відділення лікарні й лікарня в цілому. Враховуючи зазначене та відповідно до Законів України «Основи законодавства України про охорону здоров’я», «Про ліцензування певних видів господарської діяльності» «Про основні заклади державного нагляду (контролю) у сфері господарської діяльності», Постанови Кабінету Міністрів України від 13.06.07 № 815 «Про затвердження Національного плану розвитку системи охорони здоров’я на період до 2010 року», на виконання наказу МОЗ України від 25.06.08 № 340 «Про затвердження Плану заходів на виконання Концепції управління якістю медичної допомоги у галузі охорони здоров’я України на період до 2010 року», наказу ГУОЗ від 26.03.2009 р. № 130 «Про організацію контролю за якістю лікувально-діагностичного процесу в лікувально-профілактичних закладах області» та відповідного наказу ЧОПЛ від 07.05.2009 р. № 57, з метою забезпечення прав пацієнтів на одержання медичної допомоги в необхідному обсязі й належної якості за допомогою оптимального використання кадрових і матеріально-технічних ресурсів охорони здоров’я й застосування досконалих медичних технологій,
НАКАЗУЮ:
1. Заступникам головного лікаря з контролю якості лікувальної, поліклінічної роботи та експертизи непрацездатності, завідувачам відділень з 01.01.2010 р.:
1.1. Забезпечити надання медичної допомоги хворим відповідно з затвердженими МОЗ України стандартами, клінічними протоколами та нормативами надання медичної допомоги.
1.2. Організацію контролю якості надання медичної допомоги здійснювати на 3 рівнях згідно з додатком № 1.
1.3. При проведенні експертизи звернути особливу увагу:
— на летальні випадки;
— випадки ускладнень;
— випадки первинного виходу на інвалідність осіб працездатного віку;
— випадки повторної госпіталізації із приводу того самого захворювання протягом року;
— випадки захворювань з подовженими термінами лікування (чи тимчасової непрацездатності);
— випадки з розбіжністю діагнозів;
— випадки, що супроводжувалися скаргами пацієнтів чи їх родичів.
1.4. Рівень якості лікувально-діагностичного процесу завідувачу відповідним відділенням проводити за листком експертної оцінки хворого (додаток № 12), який підклеюється до медичної карти стаціонарного хворого (форма № 003/о).
2. Завідувачам відділень:
2.1. Забезпечити складання щоквартальної зведеної відомості аналізу РЯЛ на кожного лікаря та в цілому на відділення.
2.2. Щомісячно розглядати на оперативних нарадах відділення результати аналізу РЯЛ.
2.3. Копії зведених відомостей аналізу РЯЛ та протоколів нарад направляти щоквартально до 10 числа наступного за кварталом місяця заступнику головного лікаря з контролю якості Січкарю О.І.
2.4. Відомість для обчислення інтегрального показника якості лікування у відділенні подавати щоквартально зав. ОМКВ лікарні Ніколенко П.Т.
3. Завідувачу організаційно-методичним консультативним відділом Ніколенко П.Т.:
3.1. Розробити моделі кінцевих результатів із двох груп показників, а саме: показників результативності та показників дефектів.
3.2. Визначити кожному показнику результативності норматив, з оцінкою нормативу у ± абсол. числах (відсотках).
3.3. Моделі кінцевих результатів роботи відділень і лікарні подати мені на затвердження.
3.4. До 10 числа наступного за кварталом місяця подавати результати обчислення інтегрального показника якості надання медичної допомоги по відділеннях та лікарні в цілому відповідальному за звіти (заст. головного лікаря) за той чи інший період часу.
4. Завідувачу 10-м (диспансерним) відділенням Петрусєвій С.М. до 20.12.2009 р. надати пропозиції щодо адаптування вимог даного наказу при проведенні контролю якості надання медичної допомоги амбулаторним хворим з розладами психіки і поведінки.
5. Завідувачу патопсихологічною, психологічною лабораторією забезпечити 100% охоплення хворих психологічним супроводом; проведення патопсихологічного, психологічного обстеження; організацію роботи психокорекційних та психотерапевтичних груп із залученням лікарів-психологів, психологів та лікарів-психотерапевтів лікарні.
6. Затвердити:
6.1. Рівні контролю якості надання медичної допомоги (додаток № 1).
6.2. Методику оцінки роботи відділення, лікарні за моделями кінцевих результатів (додаток № 2).
6.3. Моделі кінцевих результатів (додаток № 3).
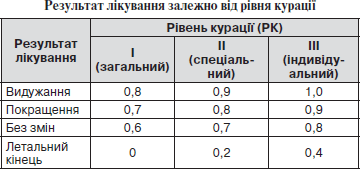
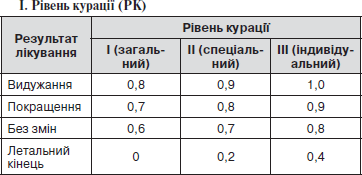
6.4. Рівні курації (категорії складності) хворих (додаток № 4).
6.5. Шкалу оцінки набору заходів (додаток № 5).
6.6. Шкалу оцінки рівня якості здоров’я (додаток № 6).
6.7. Методику обчислення рівня якості лікування (додаток № 7).
6.8. Положення про анонімне опитування та форму анкети (додаток № 8).
6.9. Перелік медикаментів, що закуповуються за бюджетні кошти для забезпечення психофармакотерапії (згідно з вимогами клінічних протоколів надання медичної допомоги за спеціальністю «Психіатрія») (додаток № 9).
6.10. Примірний перелік основних форм психотерапевтичної роботи (додаток № 10).
6.11. Психологічний супровід (лікарі-психологи, практичні психологи) (додаток № 11).
6.12. Лист експертної оцінки хворого: для хворих із розладами психіки й поведінки; для неврологічних хворих; для хворих відділення анестезіології з ліжками інтенсивної терапії (додаток № 12).
6.13. Експертну оцінку якості роботи лікаря (додаток № 13).
6.14. Оцінку якості роботи відділення (додаток № 14).
6.15. Відомість для обчислення інтегрального показника якості лікування у відділенні (додаток № 15).
6.16. Методику обчислення інтегрального показника якості надання медичної допомоги (додаток № 16).
6.17. Зведену відомість обчислення інтегрального показника якості надання медичної допомоги (додаток № 17).
6.18. Тест для диференціальної діагностики депресивних станів і станів, близьких до депресії (додаток № 18).
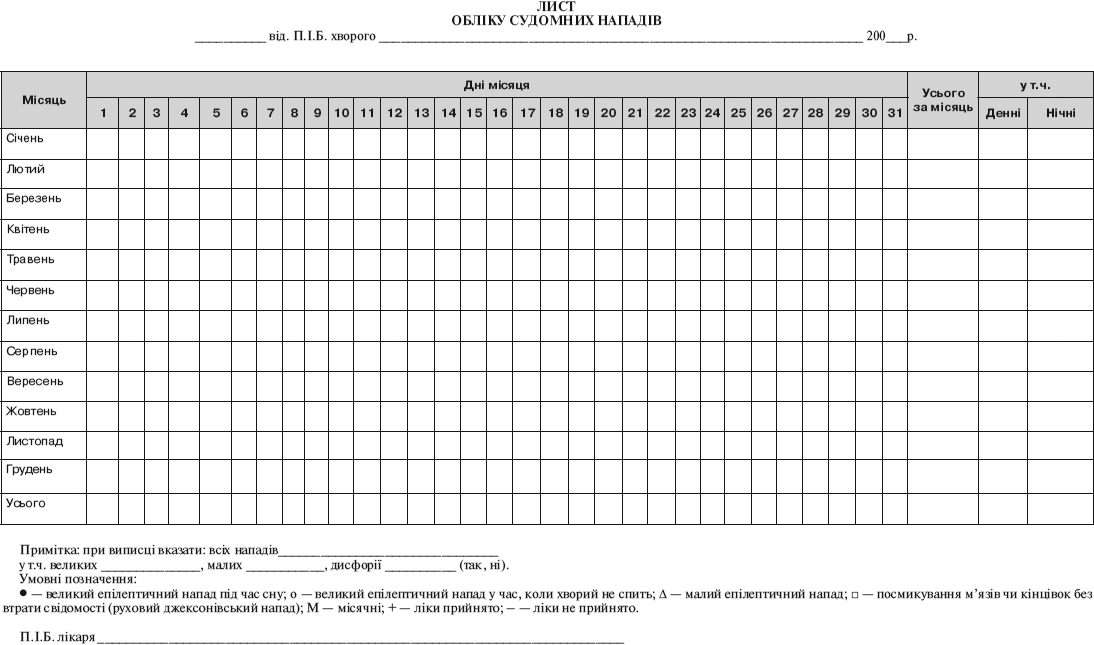
6.19. Лист обліку судомних нападів (додаток № 19).
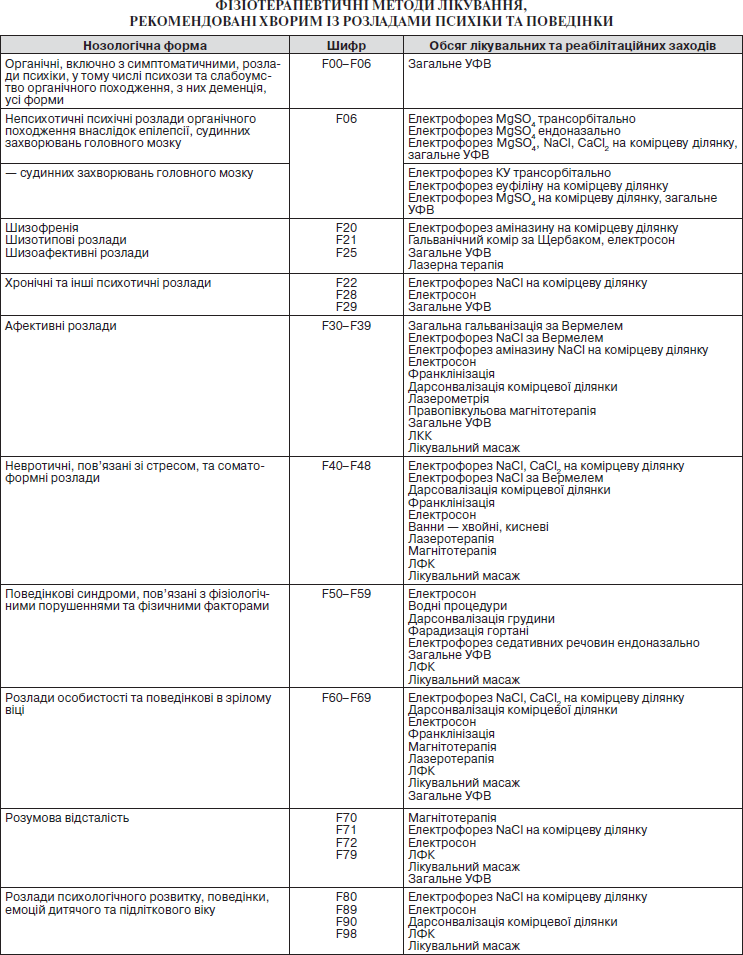
6.20. Фізіотерапевтичні методи лікування, рекомендовані хворим із розладами психіки та поведінки (додаток № 20).
7. Наказ № 118 від 03.12.2008 р. «Про удосконалення системи контролю якості лікувально-діагностичного процесу в ОПЛ» вважати таким, що втратив чинність.
8. Контроль за виконанням цього наказу покласти на заступника головного лікаря з контролю якості Січкаря О.І.
Головний лікар В.В. Калуцький
Погоджено:
Юрисконсульт С.О. Чорна
Додаток № 1
до наказу ЧОПЛ
від ________ 2009 р. № ___
РІВНІ КОНТРОЛЮ ЯКОСТІ НАДАННЯ МЕДИЧНОЇ ДОПОМОГИ
І рівень — самоконтроль лікаря та контроль завідувача відділення. Протягом місяця завідувач відділення проводить експертизу 100% закінчених випадків.
ІІ рівень — рівень заступника головного лікаря з контролю якості, з лікувальної, поліклінічної роботи та з експертизи непрацездатності.
Заступник головного лікаря з контролю якості проводить щоквартальну накопичувальну експертизу рівня якості лікувальної роботи відділень та закладу в цілому.
Завідувач диспансерним відділенням проводить щоквартальну накопичувальну експертизу рівня якості лікувальної роботи лікарів диспансеру та відділення в цілому.
Заступник головного лікаря з експертизи непрацездатності щоквартально проводить експертизу рівня якості експертизи тимчасової непрацездатності.
Заступники головного лікаря з лікувальної роботи оцінюють виконання моделей кінцевого результату підпорядкованими відділеннями та закладом в цілому за рік.
Завідувач організаційно-методичним консультативним відділом також визначає інтегрований показник якості надання медичної допомоги відділень та лікувального закладу в цілому та подає ці відомості заступникам головного лікаря з контролю якості, з лікувальної роботи щоквартально наростаючим підсумком до 10 числа наступного за кварталом місяця.
ІІІ рівень — розгляд результатів щоквартального контролю якості лікувально-діагностичного процесу лікарні на засіданнях лікувально-консультативної комісії та медичних радах лікарні згідно з планом.
Додаток № 2
до наказу ЧОПЛ
від ______ 2009 р. № ___
МЕТОДИКА ОЦІНКИ РОБОТИ ВІДДІЛЕННЯ, ЛІКАРНІ ЗА МОДЕЛЯМИ КІНЦЕВИХ РЕЗУЛЬТАТІВ
Оцінка діяльності відділення здійснюється за досягнутим кінцевим результатом діяльності. Досягнуті результати відділеннями за певний проміжок часу порівнюються з моделями кінцевих результатів (МКР), в основу яких входять узагальнені якісні показники, що характеризують діяльність відділення. З цією метою використовуються дві групи показників. Показники результативності (ПР) — робота ліжка, середній ліжко-день і т.д. і показники дефектів діяльності (ПД) — кількість обгрунтованих скарг, кількість випадків незадоволеності лікуванням (за даними анкетування), ускладнення в перебігу хвороби тощо.
Показники результативності відображають для кожного відділення ступінь досягнення поставлених перед ним завдань і виконання ним головних функцій. Відхилення від нормативних показників дозволяє оцінити досягнутий результат у відносних величинах:
Знак + (плюс) означає, що показник більший за норматив, збільшує оцінку.
Знак – (мінус) означає, що показник менший за норматив, зменшує оцінку.
Показники дефектів діяльності нормативних значень не мають, тому їх значення повинні дорівнювати нулю.
Додаток № 3
до наказу ЧОПЛ
від _______ 2009 р. №_____
МОДЕЛІ КІНЦЕВИХ РЕЗУЛЬТАТІВ

Додаток № 4
до наказу ЧОПЛ
від _______ 2009 р. №_____
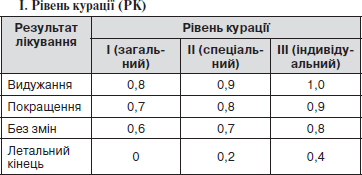
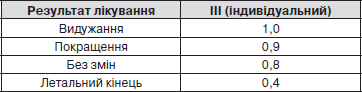
РІВНІ КУРАЦІЇ (КАТЕГОРІЇ СКЛАДНОСТІ) ХВОРИХ
РК — рівень курації:
І — загальний
II — спеціальний
III — індивідуальний
І. Загальний рівень: проведення стандартного, загально-прийнятого і добре відпрацьованого курсу обстеження й лікування хворого з типовим захворюванням. При цьому немає необхідності в диференційній діагностиці, в нетипових обстеженнях, а також необхідності в спеціальних поглиблених знаннях (спеціалізації) лікаря з даного виду патології.
Індивідуальні особливості в загальному стані хворого не мають істотного значення, або якщо мають, то легко корегуються загальновідомими методами. До загального рівня прирівнюються хворі з більш складною і неоднозначною патологією, які поступили повторно на черговий, раніше відпрацьований курс лікування, з раніше поставленим діагнозом, а також хворі із складною патологією, які поступили після консультації, обстеження або лікування з закладів вищого рівня надання медичної допомоги, мають детальні рекомендації і схеми необхідного лікування. У таких хворих у випадку виникнення непередбачених істотних змін в стані здоров’я, необхідності в допоміжній диференційній діагностиці, корекції лікування рівень підвищується.
Контингенти:
— хворі з встановленим діагнозом для чергового курсу лікування;
— переведені з психіатричних закладів ІІІ–ІV рівнів надання медичної допомоги;
— інваліди ІІ, ІІІ групи, які на період госпіталізації не потребують переосвідчення.
У цілому за загальним рівнем курації повинно бути проліковано 70–75 % стаціонарних хворих.
II. Спеціальний рівень: курс лікування хворих із складною патологією, правильне обстеження й лікування яких вимагає спеціальних знань (більш високої кваліфікації) лікаря з даного виду патології, використання нетипових видів обстеження, консультації інших спеціалістів, необхідності широкого диференціювання з іншими захворюваннями, часто корекції схем лікування, більш частого нагляду.
Індивідуальні особливості в перебігу захворювань мають істотне значення в ефективності лікування (спеціальним рівнем називається те, що потребує розробки та спеціальної схеми обстеження й лікування для кожного хворого з урахуванням індивідуальних особливостей перебігу патологічного процесу). Лікування за спеціальним рівнем може здійснювати лікар високої кваліфікації, який спеціалізується з даної патології і має достатній досвід в лікуванні таких хворих.
Контингенти:
— хворі зі складною патологією;
— усі первинно госпіталізовані з метою обстеження, встановлення діагнозу та лікування;
— інваліди ІІ, ІІІ групи, госпіталізовані з метою лікування та переосвідчення;
— госпіталізовані для військової та трудової експертизи.
Кількість хворих спеціального рівня повинна складати 23–28 %.
ІІІ. Індивідуальний рівень: категорія хворих, в яких діагностика й лікування вкрай життєво важливі та вимагають від лікаря найвищої кваліфікації, проведення складного, всебічного обстеження з залученням провідних спеціалістів із суміжних спеціальностей, часто виникає необхідність у скликанні консиліуму, використанні сильнодіючих засобів, неправильне або несвоєчасне застосування яких може привести до незворотних наслідків, традиційні методи лікування й лікарські втручання через непереносимість або ризик можуть призвести до погіршення протікання патологічного процесу.
Курація хворого даного рівня вимагає від лікаря значно більшої затрати робочого часу, ніж при лікуванні хворих інших рівнів курації, постійного контролю і корекції життєво важливих функцій організму.
Контингенти:
— хворі, які госпіталізовані в відділення анестезіології та інтенсивної терапії;
— хворі з важкими психічними розладами та важкою конкуруючою соматичною (неврологічною) патологією.
Таких хворих повинно бути не більше 1–2 %.
Додаток № 5
до наказу ЧОПЛ
від _______ 2009 р. №______
ШКАЛА ОЦІНКИ НАБОРУ ЗАХОДІВ
Оцінка набору заходів (ОНЗ) визначається шляхом порівняння плану обстеження зі стандартом обстеження залежно від рівня курації і визначається у відсотках.
Загальний рівень курації: ФОГК 1 раз на рік, ЕКГ за призначенням терапевта, кров на RW, при повторному надходженні — ПРС, загальний аналіз крові, кров на цукор та білірубін, загальний аналіз сечі, аналіз калу на яйця глистів, дизгрупу та мазки та посів на дифтерію (залежно від сезону), консультації терапевта та невропатолога (за показаннями).
Спеціальний рівень курації: кров на RW, при повторному надходженні — ПРС, загальний аналіз крові, кров на цукор та білірубін, загальний аналіз сечі, аналіз кала на дизгрупу та мазки і посів на дифтерію (залежно від сезону), консультації терапевта, невропатолога, окуліста, гінеколога, ЕКГ, за показаннями ЕЕГ, Ехо-Ес, КТ (МРТ).
Індивідуальний рівень курації: об’єм обстеження та консультацій відповідно до спеціального рівня курації з додатковими обстеженнями та консультаціями за показаннами.
Відсутність одного клінічного дослідження (лабораторного), обов’язкового для загального рівня курації (за показаннями — для спеціального рівня курації та індивідуального рівня курації) = –5 %.
Відсутність одного параклінічного обстеження (інструментального), обов’язкового для загального рівня курації (за показаннями — для спеціального рівня курації та індивідуального рівня курації) = –20 %.
Відсутність однієї консультації, обов’язкової для загального рівня курації (за показаннями — для спеціального рівня курації та індивідуального рівня курації) = –10 %.
Необстежений — 0.
Недостатньо обстежений — 25 %.
Наполовину обстежений — 50 %.
Обстежений майже повністю — 75 %.
Повністю обстежений — 100 %.
Додаток № 6
до наказу ЧОПЛ
від ________ 2009 р. № ____
ШКАЛА ОЦІНКИ РІВНЯ ЯКОСТІ ЗДОРОВ’Я
Оцінка якості (ОЯ) визначається шляхом порівняння виконання ОНЗ (оцінка набору заходів) із врахуванням клінічних даних, результатів обстеження, перебігу захворювання. Для цього розроблена шкала оцінки у балах, яка для вирахування ОЯ переводиться в відсотки.
ОЯ розроблена з урахуванням профілю стаціонарних відділень лікарні, а саме для хворих із розладами психіки й поведінки, у т.ч. для загальнопсихіатричних та спеціалізованих відділень; для хворих на неврологічні захворювання та для хворих відділення анестезіології з ліжками інтенсивної терапії. Ці відмінності враховані у розділі ІІІ листа експертної оцінки.
Нижче наведений перелік, як приклад, рекомендований для хворих із розладами психіки й поведінки.
1. Відповідність клінічного діагнозу МКХ-10:
А. Формулювання повністю відповідає — 2.
B. Формулювання частково відповідає — 1.
C. Формулювання не відповідає — 0.
2. Дотримання етико-правових норм медичного втручання (добровільна усвідомлена згода, інформованість про права, конфіденційність):
А. У повному обсязі — 2.
В. Частково дотримано — 1.
С. Не дотримано — 0.
3. Інформативність описаних в огляді лікаря відділення скарг пацієнта, анамнезу життя, анамнезу захворювання, психіатричного (неврологічного) статусу:
D. Повна — 2.
E. Недостатня — 1.
F. Відсутність — 0.
4. Обгрунтованість діагнозу:
А. Обгрунтований — 2.
В. Частково обгрунтований — 1.
С. Необгрунтований — 0.
5. Інформативність щоденникових записів (наявність щоденників у перші 10 днів, відображення динаміки стану, зміни в призначеннях, огляд зав. відділенням, наявність клінічного протоколу, якість ведення історії хвороби тощо):
А. Повна — 2.
В. Недостатня — 1.
С. Відсутня — 0.
6. Адекватність загальної тактики лікування:
А. Адекватна — 2.
В. Недостатньо адекватна — 1.
С. Неадекватна — 0.
7. Наявність немедикаментозних видів терапії (фізіотерапія, психотерапія, трудотерапія, арт-терапія і т.п.):
А. Декілька видів — 2.
В. Один вид — 1.
С. Відсутність — 0.
8. Наявність записів щодо психотерапевтичної, психокорекційної роботи:
А. Наявні повністю — 2.
В. Частково наявні — 1.
С. Відсутні — 0.
9. Несприятливі явища в процесі лікування (ускладнення, ряд побічних ефектів ):
А. Відсутні — 2.
В. З корекцією, що дала ефект, — 1.
С. Наявні без корекції — 0.
10. Використання стандартизованих методів оцінки вираженості основних психопатологічних симптомів (для всіх рівнів курації — лист обліку судомних нападів для хворих із пароксизмальними станами; для спеціального та індивідуального рівнів курації — тест диференціальної діагностики депресивних станів і станів, близьких до депресії, для хворих з афективними розладами; для спеціального рівня курації — патопсихологічне обстеження всіх первинних хворих):
А. Використано — 2.
В. Частково використано — 1.
С. Не використано — 0.
11. Відображення експертизи тимчасової непрацездатності:
А. Відповідає вимогам — 2.
В. Частково відповідає — 1.
С. Не відповідає вимогам — 0.
ОЯ визначається в балах, що переводяться в відсотки:
— сума балів 24 — 100 % (відмінно);
— сума балів до 18 — 75 % (добре);
— сума балів до 12 — 50 % (задовільно);
— сума балів до 6 — 0 % (незадовільно).
Додаток № 7
до наказу ЧОПЛ
від ________ 2009 р. № ___
МЕТОДИКА ОБЧИСЛЕННЯ РІВНЯ ЯКОСТІ ЛІКУВАННЯ
Рівень якості лікування (РЯЛ) визначається за формулою:
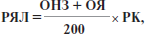
де ОНЗ — оцінка набору заходів (%); ОЯ — оцінка якості (%); РК — рівень курації (із таблиці).
РЯЛ кожного хворого визначається завідувачем відділення та вписується до листа експертної оцінки, що підклеюється до медичної карти стаціонарного (амбулаторного) хворого. На підставі отриманих за відповідний звітний період даних РЯЛ визначається РЯЛ для кожного лікаря відділення та відділення в цілому.
Рівень якості лікування хворих кожним лікарем визначається за формулою:
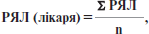
де РЯЛ — рівень якості надання медичної допомоги кожному хворому; Σ — сума; n — кількість хворих.
Рівень якості лікування хворих лікарями у відділенні визначається за формулою:

де РЯЛ — рівень якості лікування хворих кожним лікарем відділення; Σ — сума; n — кількість лікарів.
Додаток № 8
до наказу ЧОПЛ
від ______ 2009 р. № ___
ПОЛОЖЕННЯ ПРО АНОНІМНЕ ОПИТУВАННЯ ТА ФОРМА АНКЕТИ
Усім пацієнтам (їх законним представникам) під час перебування в стаціонарі лікарні, за їх бажанням, пропонується заповнити «Анкету анонімного опитування» для з’ясування їх задоволеності умовами перебування в лікарні, ставленням персоналу, якістю обстеження та лікування. Така інформація у вигляді оголошення вивішена в доступному місці перед входом до кожного відділення. Бланки анкет пацієнти отримують у відділенні, після заповнення опускають їх до зачиненої скриньки, що знаходиться в цьому самому місці. Анкети щомісяця виймаються й аналізуються завідувачем відділення з виведенням відсотка незадоволеності лікуванням (показник задоволеності пацієнта). Облік та обрахування ведеться щоквартально згідно з наданою нижче формою та використовується для обчислення коефіцієнта соціальної ефективності (п. 9 анкети).

Додаток № 9
до наказу ЧОПЛ
від ______ 2009 р. № ___
ПЕРЕЛІК МЕДИКАМЕНТІВ, ЩО ЗАКУПОВУЮТЬСЯ ЗА БЮДЖЕТНІ КОШТИ ДЛЯ ЗАБЕЗПЕЧЕННЯ ПСИХОФАРМАКОТЕРАПІЇ
І. Нейролептики І покоління:
1. Аміназин — усі форми та дози.
2. Клозапін — усі табл. форми.
3. Галоперидол — усі форми та дози.
4. Флофеназин (модитен-депо) — ампули.
5. Левопромазин (тізерцин) — усі форми та дози.
6. Тіоридазин — усі форми та дози.
7. Трифлуоперазин — амп., табл.
ІІ. Нейролептики ІІ покоління:
1. Флюпентиксол (флюанксол) — усі форми та дози.
2. Зуклопентиксол (клопіксол) — усі форми та дози.
3. Амісульпрід (соліан) — табл. 0,2.
4. Рисперидон — табл. 2 мг, 4 мг.
5. Сердолект — табл. 4 мг, 12 мг.
6. Арип — табл. 10 мг, 15 мг.
ІІІ. Антидепресанти:
1. Амітриптилін — усі форми та дози.
2. Сертралін — табл. 0,05, 100 мг.
3. Міртазапін — табл. 30 мг; 50 мг.
4. Пароксетин — табл. 0,025, 0,02.
5. Ципралекс — табл.
6. Флюоксетин — капс.
7. Іміпрамін — табл. 25 мг, амп. 2,0.
8. Ципраміл — табл. 20 мг.
ІV. Транквілізатори:
1. Адаптол — табл. 0,3; 0,6.
2. Гідазепам — табл. 0,02; 0,05.
V. Снодійні:
1. Сонміл — табл.
2. Флорисед — капс.
VI. Нормотиміки, протисудомні:
1. Солі літію — табл.
2. Карбамазепін — табл. 0,2; 0,4.
3. Вальпроати — усі форми та дози.
4. Ламотриджин — табл. 100 мг, 50 мг.
5. Фінітоін — табл.
6. Бензобарбітал — табл. 0,1.
7. Топірамат — табл.100 мг.
VII. Ноотропні препарати:
1. Пірацетам — усі форми та дози.
2. Аміналон — табл.
3. Ноофен — табл.
4. Фезам — капс.
5. Цинатропіл — капс.
6. Нейроном — капс.
VIII. Коректори:
1. Циклодол — табл.
IX. Антиастенічні:
1. Енеріон — табл.
Х. Судиннорозширюючі:
1. Вінпоцетин — усі форми та дози.
2. Ціннаризин — табл.
3. Нігерголін — усі форми та дози.
4. Кавінтон — амп., табл.
5. Пентоксифілін — амп., табл.
6. Мілдронат — амп., табл.
ХІ. Інші лікарські засоби, що дозволені для придбання за бюджетні кошти.
Додаток № 10
до наказу ЧОПЛ
від ______ 2009 р. № ___
ПРИМІРНИЙ ПЕРЕЛІК ОСНОВНИХ ФОРМ ПСИХОТЕРАПЕВТИЧНОЇ РОБОТИ
І. Рекреаційна (реабілітаційна) психотерапія, мета якої:
1. Знання пацієнтами свого діагнозу й лікувального режиму.
2. Дотримання медикаментозного лікування.
3. Сімейний фактор дотримання режиму лікування.
Відповідні пам’ятки в кожній історії хвороби з підписом хворого, інформаційна згода з підписом хворого.
Відповідальні: лікар-психіатр, медична сестра, яка підготовлена з малої психотерапії.
ІІ. Супортивна (підтримуюча) терапія.
Проводиться індивідуально та в групах.
Даний метод застосовують до пацієнтів, які не достатньо критично ставляться до реальності, мають слабкий контроль над своєю поведінкою.
Мета терапії:
— розширити розуміння своєї проблеми пацієнтом;
— налагодження міжособистісних відношень.
Проводить лікар-психіатр — консультант з психотерапії, який призначений у відділенні.
ІІІ. Системно-сімейна конструкція.
Проводить лікар-психіатр, супервізує завідуючий відповідного відділення.
ІV. Тренінг соціальних навиків.
Проводиться в групі підготовленою відділенням денною медичною сестрою, під керівництвом лікаря або психолога.
V. Когнітивно-реконструктивні техніки.
Проводяться індивідуально лікарем-психіатром — консультантом з психотерапії або психологом із психотерапевтичною підготовкою.
VІ. Терапія середовищем (мільє-терапія).
Діапазон можливих робочих проектів є широким: групове оформлення стінної газети, написання оповідань, створення вечорів тощо. Обов’язковою є участь пацієнтів у обговоренні цього проекту та його втілення.
Проводять психолог, підготовлений з психотерапії, медична сестра та лікар-психіатр.
VІІ. Терапія зайнятістю (трудотерапія).
Проводить психолог та інструктор з працетерапії. Проводиться в групах.
VІІІ. Спеціальна психотерапія.
Проводиться лікарем-психотерапевтом та психологом із психотерапевтичною освітою відповідно до їх підготовки у вербальних формах терапії. Може бути групова та індивідуальна.
При депресіях різного рівня трьохетапна.
При граничному рівні організації особистості, яка може давати непсихотичні та психотичні форми захисту, — експресивні техніки інтерпретації. Мета терапії — створення надійного комплексу позитивного відчуття себе та тестування реальності.
При фобічних, істеричних, компульсивних розладах проводиться психоаналітично-орієнтована терапія, КЦТ (клієнт-центрована терапія), ТА (трансакційний аналіз). Група проходить усі 5 стадій свого розвитку.
Проведена з хворим психотерапевтична робота має бути відображена в історії хвороби (ф. № 003/о).
Додаток № 11
до наказу ЧОПЛ
від ______ 2009 р. № ___
ПСИХОЛОГІЧНИЙ СУПРОВІД (ЛІКАРІ-ПСИХОЛОГИ, ПРАКТИЧНІ ПСИХОЛОГИ)
1. Виявлення особистісних особливостей хворих для подальшої корекційної, психотерапевтичної роботи.
2. Налагодження продуктивного контакту.
3. Комунікативна компетентність:
— забезпечення взаєморозуміння;
— доброта;
— ввічливість;
— співпереживання;
— тактовність;
— уміння слухати;
— «читати» невербальну мову;
— будувати бесіду;
— формулювати запитання;
— уміння володіти своїми емоціями;
— зберігати впевненість;
— контролювати свою поведінку.
4. Комунікативна толерантність:
— терплячість;
— поступливість;
— прагнення знаходитися разом з іншими людьми (афіліація);
— зберігати живе, зацікавлене ставлення до пацієнтів;
— прагнення допомагати їм, співпрацювати;
— захищати від професійних деформацій;
— байдужості, формалізму.
5. Емоційна стабільність, врівноваженість:
— із хворими на шизофренію: вербалізація різноманітних вражень і уявлень;
— їх систематизація та узагальнення.
6. Емпатія (здатність до співчуття, співпереживання):
— своєрідне «включення» у світ переживань хворого
а) емоційна емпатія;
в) когнітивна (пізнавальна);
с) предикативна (здатність до прогностичного уявлення про іншу людину, основана на інтуїції);
— емоційна співпраця вселяє віру у видужання;
— впевнена поведінка.
7. Контактна фаза спілкування:
— дати пацієнту зрозуміти, що лікар-психолог, практичний психолог хоче йому допомогти;
— відповідна інтонація, жести, погляд;
— дати зрозуміти, що готовий його вислухати;
— використання природних асиметричних поз, що налаштовують на спілкування.
Робота лікарів-психологів, практичних психологів має бути відображена в історії хвороби (ф. № 003/о).
Додаток № 12
до наказу ЧОПЛ
від ______ 2009 р. № ___
ЛИСТ ЕКСПЕРТНОЇ ОЦІНКИ (ДЛЯ ХВОРИХ З РОЗЛАДАМИ ПСИХІКИ І ПОВЕДІНКИ)
Відділення__________________________________________
Прізвище, ім’я та по батькові хв.________________________
_______________________________№ іст. хв. ___________
Дата перебування з __________ по __________, проведено
л/днів _____________
Шифр діагнозу _______________
Лікуючий лікар _____________________________________
ІІ. Оцінка набору заходів (ОНЗ) у % проводиться залежно від рівня курації шляхом порівняння плану обстеження із стандартом обстеження:
— необстежений — 0;
— недостатньо обстежений — 25 %;
— наполовину обстежений — 50 %;
— обстежений майже повністю — 75 %;
— повністю обстежений — 100 %.
ІІІ. Оцінка якості (ОЯ) у % визначається шляхом порівняння виконання ОНЗ із урахуванням клінічних даних, результатів обстеження, перебігу захворювання.
1. Відповідність клінічного діагнозу МКХ-10:
А. Формулювання повністю відповідає — 2.
В. Формулювання частково відповідає — 1.
С. Формулювання не відповідає — 0.
2. Дотримання етико-правових норм медичного втручання (добровільна усвідомлена згода, інформованість про права, конфіденційність):
А. У повному обсязі — 2.
В. Частково дотримано — 1.
С. Не дотримано — 0.
3. Інформативність описаних в огляді лікаря відділення скарг пацієнта, анамнезу життя, анамнезу захворювання, психіатричного неврологічного) статусу:
D. Повна — 2.
E. Недостатня — 1.
F. Відсутня — 0.
4. Обгрунтованість діагнозу:
G. Обгрунтований — 2.
H. Частково обгрунтований — 1.
I. Необгрунтований — 0.
5. Інформативність щоденникових записів (наявність щоденників у перші 10 днів, відображення динаміки стану, зміни в призначеннях, огляд зав. відділенням, наявність клінічного протоколу, якість ведення історії хвороби тощо):
A. Повна — 2.
B. Недостатня — 1.
C. Відсутня — 0.
6. Адекватність загальної тактики лікування:
A. Адекватна — 2.
B. Недостатньо адекватна — 1.
C. Неадекватна — 0.
7. Наявність немедикаментозних видів терапії (фізіотерапія, психотерапія, трудотерапія, арттерапія і т.п.):
A. Декілька видів — 2.
B. Один вид — 1.
C. Відсутність — 0.
8. Наявність записів щодо психотерапевтичної, психокорекційної роботи:
A. Наявні повністю — 2.
B. Частково наявні — 1.
C. Відсутні — 0.
9. Несприятливі явища в процесі лікування (ускладнення, ряд побічних ефектів ):
A. Відсутні — 2.
B. Із корекцією, що дала ефект, — 1.
C. Наявні без корекції — 0.
10. Використання стандартизованих методів оцінки вираженості основних психопатологічних симптомів (для всіх рівнів курації — лист обліку судомних нападів для хворих із пароксизмальними станами; для спеціального та індивідуального рівнів курації — тест диференціальної діагностики депресивних станів і станів, близьких до депресії, для хворих з афективними розладами; для спеціального рівня курації — патопсихологічне обстеження всіх первинних хворих):
A. Використано — 2.
B. Частково використано — 1.
C. Не використано — 0.
11. Відображення експертизи тимчасової непрацездатності:
A. Відповідає вимогам — 2.
B. Частково відповідає — 1.
C. Не відповідає вимогам — 0.
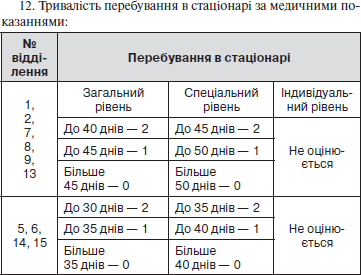
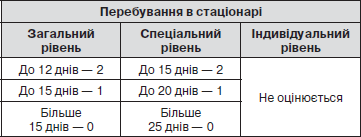
12. Тривалість перебування в стаціонарі за медичними показаннями:
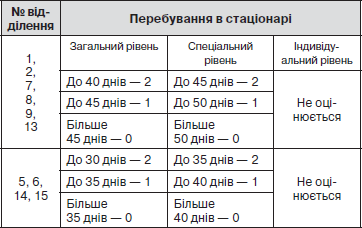
ОЯ визначається в балах, що переводяться в відсотки:
— сума балів 24 (для хворих з л/н) — 100 % (відмінно);
— сума балів 22 (для непрацюючих хворих) — 100 % (відмінно);
— сума балів до 18 — 75 % (добре);
— сума балів до 12 — 50 % (задовільно);
— сума балів до 6 — 0 % (незадовільно).
IV. Рівень якості лікування (РЯЛ) визначається за формулою:
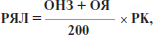
де ОНЗ — оцінка набору заходів (%) =
ОЯ — оцінка якості (%) =
РК — рівень курації (із таблиці) =
РЯЛ =
Зав. відділенням ___________ дата _________
Реексперт ___________ дата __________
Додаток № 12
до наказу ЧОПЛ (прод.)
від ______2009 р. № ___
ЛИСТ ЕКСПЕРТНОЇ ОЦІНКИ (ДЛЯ ХВОРИХ ІЗ НЕВРОЛОГІЧНИМИ ЗАХВОРЮВАННЯМИ)
Прізвище, ім’я та по батькові хв. __________________ _____________________________________________________
№ історії хвороби _________________________________
Дата перебування з __________ по _________, проведено
л/днів _____________
Шифр діагнозу _________
Лікуючий лікар __________________________________
ІІ. Оцінка набору заходів (ОНЗ) у % проводиться залежно від рівня курації шляхом порівняння плану обстеження зі стандартом обстеження:
— необстежений — 0;
— недостатньо обстежений — 25 %;
— наполовину обстежений — 50 %;
— обстежений майже повністю — 75 %;
— повністю обстежений — 100 %.
ІІІ. Оцінка якості (ОЯ) у % визначається шляхом порівняння виконання ОНЗ із врахуванням клінічних даних, результатів обстеження, перебігу захворювання.
1. Відповідність клінічного діагнозу МКХ-10:
А. Формулювання повністю відповідає — 2.
В. Формулювання частково відповідає — 1.
С. Формулювання не відповідає — 0.
2. Інформативність описаних в огляді лікаря відділення скарг пацієнта, анамнезу життя, анамнезу захворювання, страхового анамнезу, неврологічного статусу:
А. Повна — 2.
В. Недостатня — 1.
С. Відсутність — 0.
3. Обгрунтованість діагнозу:
А. Обгрунтований — 2.
В. Частково обгрунтований — 1.
С. Необгрунтований — 0.
4. Інформативність щоденникових записів (наявність щоденників у перші 10 днів, відображення динаміки стану, зміни в призначеннях, огляд зав. відділенням, якість ведення історії хвороби тощо):
А. Повна — 2.
В. Недостатня — 1.
С. Відсутня — 0.
5. Адекватність загальної тактики лікування:
А. Адекватна — 2.
В. Недостатньо адекватна — 1.
С. Неадекватна — 0.
6. Несприятливі явища в процесі лікування (ускладнення, ряд побічних ефектів):
А. Відсутні — 2.
В. Із корекцією, що дала ефект, — 1.
С. Наявні без корекції — 0.
7. Відображення експертизи тимчасової непрацездатності:
А. Відповідає вимогам — 2.
В. Частково відповідає — 1.
С. Не відповідає вимогам — 0.
8. Продовжуваність перебування в стаціонарі за медичними показаннями:
ОЯ визначається в балах, що переводяться в відсотки:
— сума балів 16 (для хворих з л/н) — 100 % (відмінно);
— сума балів 14 (для непрацюючих хворих) — 100 % (відмінно);
— сума балів 12 — 75 % (добре);
— сума балів 8 — 50 % (задовільно);
— сума білів менше 4 — 0 % (незадовільно).
IV. Рівень якості лікування (РЯЛ) визначається за формулою:
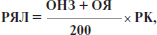
де ОНЗ — оцінка набору заходів (%) =
ОЯ — оцінка якості (%) =
РК — рівень курації (із таблиці) =
РЯЛ =
Зав. відділенням ___________ дата _________
Реексперт ___________ дата __________
Додаток № 12
до наказу ЧОПЛ (прод.)
від ______ 2009 р. № ___
ЛИСТ ЕКСПЕРТНОЇ ОЦІНКИ (ДЛЯ ХВОРИХ ВІДДІЛЕННЯ АНЕСТЕЗІОЛОГІЇ З ЛІЖКАМИ ІНТЕНСИВНОЇ ТЕРАПІЇ)
Прізвище, ім’я та по батькові хв. ______________________________________ ___________________________________
№ історії хвороби _____________________________________________
Дата перебування з ___________ по ___________, проведено
л/днів _______
Шифр діагнозу _______________________
І. Рівень курації (РК)
ІІ. Оцінка набору заходів (ОНЗ) у % проводиться залежно від рівня курації шляхом порівняння плану обстеження зі стандартом обстеження:
— необстежений — 0;
— недостатньо обстежений — 25 %;
— наполовину обстежений — 50 %;
— обстежений майже повністю — 75 %;
— повністю обстежений — 100 %.
ІІІ. Оцінка якості (ОЯ) у % визначається шляхом порівняння виконання ОНЗ із врахуванням клінічних даних, результатів обстеження, перебігу захворювання.
1. Відповідність клінічного діагнозу МКХ-10:
А. Формулювання повністю відповідає — 2.
В. Формулювання частково відповідає — 1.
С. Формулювання не відповідає — 0.
2. Обгрунтованість діагнозу:
А. Обгрунтований — 2.
В. Частково обгрунтований — 1.
С. Необгрунтований — 0.
3. Інформативність та періодичність щоденникових записів (відображення динаміки стану, зміни в призначеннях, огляд зав. відділенням, якість ведення історії хвороби тощо):
А. Інформативні, не менше 3 разів на добу — 2.
В. Інформативні, менше 3 разів на добу — 1.
С. Неінформативні — 0.
4. Адекватність загальної тактики лікування:
А. Адекватна — 2.
В. Недостатньо адекватна — 1.
С. Неадекватна — 0.
5. Об’єм наданої допомоги:
А. Реанімаційні заходи та інтенсивна терапія в повному обсязі — 2.
В. Реанімаційні заходи та інтенсивна терапія в неповному обсязі — 1.
С. Реанімаційні заходи та інтенсивна терапія застосовані несвоєчасно та без ефекту — 0.
6. Продовжуваність перебування в стаціонарі за медичними показаннями; тривалість та обгрунтованість перебування на листку тимчасової непрацездатності:

ОЯ визначається в балах, що переводяться в відсотки:
— сума балів 12 — 100 % (відмінно);
— сума балів 9 — 75 % (добре);
— сума балів 6 — 50 % (задовільно);
— сума білів менше 3 — 0 % (незадовільно).
IV. Рівень якості лікування (РЯЛ) визначається за формулою:
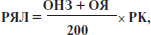
де ОНЗ — оцінка набору заходів (%) =
ОЯ — оцінка якості (%) =
РК — рівень курації (із таблиці) =
РЯЛ =
Зав. відділенням ___________ дата _________
Реексперт ___________ дата __________
Додаток № 13
до наказу ЧОПЛ
від ______ 2009 р. № ___
ЕКСПЕРТНА ОЦІНКА ЯКОСТІ РОБОТИ ЛІКАРЯ (П.І.Б.)
_______________________________________________
відділення _______________________ за _____ квартал
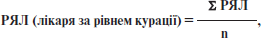
де РЯЛ — рівень якості надання медичної допомоги кожному хворому за рівнем курації; Σ — сума; n — кількість хворих відповідно до рівня курації.
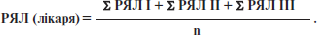
Додаток № 14
до наказу ЧОПЛ
від ______2009 р. № ___
ОЦІНКА ЯКОСТІ РОБОТИ _____ВІДДІЛЕННЯ
за _____ квартал
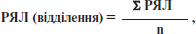
де РЯЛ — рівень якості лікування хворих кожним лікарем відділення; Σ — сума; n — кількість лікарів.
За квартал завідувач відділення надає середній РЯЛ для кожного лікаря та відсоток пролікованих хворих загального, спеціального та індивідуального рівнів курації з указанням РЯЛ для кожної групи окремо та в цілому за відділенням.
Додаток № 15
до наказу ЧОПЛ
від ______2009 р. № ___
ВІДОМІСТЬ ДЛЯ ОБЧИСЛЕННЯ ІНТЕГРАЛЬНОГО ПОКАЗНИКА ЯКОСТІ ЛІКУВАННЯ
у ________________________ відділенні за _____ квартал

Додаток № 16
до наказу ЧОПЛ
від ______2009 р. № ___
МЕТОДИКА ОБЧИСЛЕННЯ ІНТЕГРАЛЬНОГО ПОКАЗНИКА ЯКОСТІ НАДАННЯ МЕДИЧНОЇ ДОПОМОГИ
Інтегральний показник якості лікування (якості надання медичної допомоги лікарнею) визначається за наступною формулою:
Коефіцієнт якості (КЯ) = КМ × КС × КЕ,
де

За досягнутий намічений результат слід рахувати видужання та покращення стану хворого з числа хворих, які закінчили лікування (щоквартально).
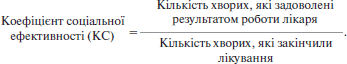
Кількість хворих, які задоволені результатом роботи лікаря, визначається за результатами анкетування, що проводиться у відділеннях лікарні (щоквартально).

Завідувач відділенням щоквартально звіряє нормативні затрати, що затверджені заст. гол. лікаря з економічних питань, з фактичними затратами на лікування хворих.
Лікар-статистик ОМКВ із періодичністю один раз на квартал обчислює інтегральний показник якості надання медичної допомоги (КЯ) по відділеннях та лікарні в цілому та надає результати у вигляді зведеної відомості відповідальному за звіти (заступнику головного лікаря) за той чи інший період часу.
Додаток № 17
до наказу ЧОПЛ
від ______2009 р. № ___
ЗВЕДЕНА ВІДОМІСТЬ ОБЧИСЛЕННЯ ІНТЕГРАЛЬНОГО ПОКАЗНИКА ЯКОСТІ НАДАННЯ МЕДИЧНОЇ ДОПОМОГИ
Додаток № 18
до наказу ЧОПЛ
від ______2009 р. № ___
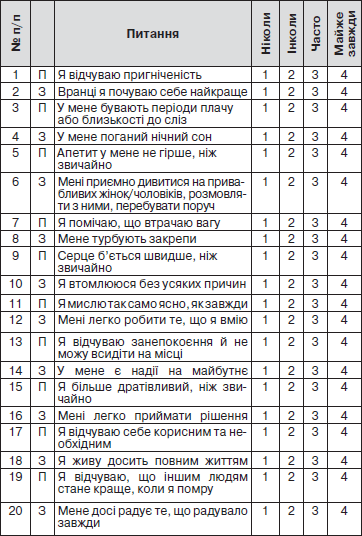
ТЕСТ ДЛЯ ДИФЕРЕНЦІАЛЬНОЇ ДІАГНОСТИКИ ДЕПРЕСИВНИХ СТАНІВ І СТАНІВ, БЛИЗЬКИХ ДО ДЕПРЕСІЇ
П.І.Б. _____________________________________________
Дата _________________________
Інструкція щодо заповнення таблиці: прочитайте уважно кожне з наведених нижче речень і закресліть відповідну цифру справа залежно від того, як Ви себе почуваєте останнім часом. Над питаннями довго не замислюйтеся, оскільки правильних або неправильних відповідей немає.
Призначення тесту
Цей тест розроблений для диференціальної діагностики депресивних станів і станів, близьких до депресії.
Обробка та інтерпретація результатів тесту
Рівень депресії (РД) розраховується за формулою:
РД = Σ пр.+ Σ оберн.,
де Σ пр. — сума закреслених цифр до «прямих» висловлювань № 1, 3, 4, 7–10, 13, 15, 19; Σ оберн. — сума цифр, «зворотних» закресленим, до висловлювань № 2, 5, 6, 11, 12, 14, 16–18, 20.
У результаті одержуємо РД, що коливається в межах від 20 до 80 балів:
— РД не більше 50 балів — діагностується стан депресії;
— РД від 50 до 59 балів — робиться висновок про легку депресію ситуативного або невротичного типу;
— РД від 60 до 69 балів — субдепресивний стан або маскована депресія;
— РД більше 70 балів — діагностується виражений депресивний стан.
Додаток № 20
до наказу ЧОПЛ
від ______2009 р. № ___
ФІЗІОТЕРАПЕВТИЧНІ МЕТОДИ ЛІКУВАННЯ, РЕКОМЕНДОВАНІ ХВОРИМ ІЗ РОЗЛАДАМИ ПСИХІКИ ТА ПОВЕДІНКИ
Фізіотерапевтичні методи лікування рекомендується використовувати після виходу хворого з гострого стану, в реабілітаційному періоді.
Підхід — індивідуальний підбір реабілітаційних заходів.
У хворих із психічними розладами проводиться фізіотерапевтичне лікування супутніх соматичних захворювань.