Газета «Новости медицины и фармации» 15(335) 2010
Вернуться к номеру
Проблемы в связи с употреблением алкоголя (в практике семейного врача)
Авторы: А.И. Минко, И.В. Линский, ГУ «Институт неврологии, психиатрии и наркологии АМН Украины»
Версия для печати
Совокупная часть расстройств вследствие употребления психоактивных веществ (ПАВ) составляет более 60 % всех новых случаев психопатологии, регистрируемой в стране в течение года, из которых почти 40 % приходится на острые и более 20 % — на хронические расстройства вследствие употребления ПАВ. Современная классификация болезней 10-го пересмотра включает следующие ПАВ: алкоголь; опиоиды; каннабиноиды; седативные и снотворные вещества; кокаин; другие стимуляторы, включая кофеин; галлюциногены; табак; летучие растворители. Среди ПАВ алкоголь остается основным объектом злоупотребления и зависимости. Достаточно сказать, что только на диспансерном наркологическом учете в нашей стране состоит более 600 тысяч лиц с психическими и поведенческими расстройствами вследствие употребления алкоголя, что составляет более 1300 на 100 тыс. населения [1]. К тому же к врачам, согласно данным ВОЗ, обращается не более 1/4 от общего числа тех, кто действительно нуждается в специализированной наркологической помощи [2].
Европейский план действий по борьбе с потреблением алкоголя определяет, что врачи на уровне первичного звена оказания медицинской помощи должны играть все более важную роль в деле распознавания и предупреждения ущерба, связанного с приемом алкоголя. Именно врачи первичной медицинской сети, семейные врачи располагают наилучшими возможностями для терапевтического вмешательства в отношении злоупотребления алкоголем и зависимости от него, так как они сталкиваются в своей практике со значительным числом пациентов, которые являются зависимыми от алкоголя. У злоупотребляющих алкоголем возникает больше проблем со здоровьем, чем у остальных людей, и это заставляет их чаще прибегать к услугам учреждений здравоохранения, они склонны первым делом обращаться к своим участковым (или знакомым) врачам за объяснением возникающих у них проблем со здоровьем, которые могут быть связаны с приемом алкоголя, таких, например, как повышение артериального давления, хронические инфекции, расстройства сна или депрессия.
Своевременное распознавание проблем, связанных с алкоголем, и последующее вмешательство со стороны врача способны значительно улучшить прогноз для таких пациентов. Пациенты могут изменить свое алкогольное поведение в лучшую сторону, если врач дает в отношении этого совет. Своевременно не поставить диагноз означает упустить возможность своевременной терапии, связанной с положительной динамикой. Например, в США врачи не диагностируют злоупотребление алкоголем и другими психоактивными веществами в 75 % случаев. А ведь с давних времен известно: чем раньше проблема выявлена и чем раньше начато ее лечение, тем лучше отдаленный результат.
Во многих странах лечение алкогольной зависимости традиционно сконцентрировано на индивидах с наиболее тяжелыми формами этой патологии. Типично и то, что целью лечения является достижение воздержания от приема алкоголя. В то же время в Европе и Северной Америке уже принят либо находится в процессе рассмотрения ряд программ, адресованных гораздо более обширной части населения — тем, у кого повышен риск развития проблем, связанных с алкогольной зависимостью, либо тем, которые уже начали злоупотреблять алкоголем и находятся на ранней стадии заболевания.
Общее количество принимаемого алкоголя, а также тяжесть вызванных этим проблем могут быть рассмотрены в виде континуума, на одном конце которого находится «беспроблемное» употребление алкоголя, а на другом — связанные с этим тяжелые проблемы, с целым рядом промежуточных пунктов между этими двумя полюсами. Любой человек, который принимает алкоголь, в той или иной степени подвергается риску возникновения таких проблем. Эти данные привели к развитию широкого спектра терапевтических возможностей — от лечебных вмешательств низкой интенсивности до высокоинтенсивных вмешательств. Так, например, снижение интенсивности употребления алкоголя может быть гораздо более реалистичной целью, чем полная трезвость, для тех индивидов, у кого возникают незначительные или редкие проблемы вследствие приема алкоголя.
Алкогольные проблемы могут быть физическими, психологическими и социальными. Они могут проявляться в форме желудочнокишечных расстройств, тревоги, депрессии, проблем на работе, травматизма, отражаться в информации, полученной от членов семьи и других людей. Семейный врач может заметить тремор, запах алкоголя в выдыхаемом воздухе, усиление сосудистого рисунка кожи лица, инъецированные склеры, увеличение печени, признаки массивного курения, повышение активности печеночных ферментов.
Роль врача первичной медицинской сети в области профилактики, оценки, диагностики и лечения состояний, связанных с употреблением алкоголя, заключается в проведении рутинного скрининга для выявления злоупотребления алкоголем; оценке и диагностике проблемы; лечении медицинских осложнений и сопутствующих заболеваний; профилактике посредством обучения пациента; ранней диагностике и лечении или направлении к специалисту психиатрунаркологу; обеспечении поддержки тех лиц, у которых имеется повышенный риск возникновения проблемы или уже возникла та или иная проблема в связи с употреблением алкоголя; обеспечении непрерывности лечебного процесса, в том числе на этапе противорецидивной поддерживающей терапии.
связи с этим в вопросах первичной диагностики и лечения психических и поведенческих расстройств вследствие употребления алкоголя возрастает роль семейных врачей. Кто, если не они, лучше знает проблемы той или иной семьи, в том числе связанные с употреблением алкоголя? Как известно, одной из важнейших составляющих психических и поведенческих расстройств вследствие употребления алкоголя разной степени выраженности, не только минимальных, но даже очевидных, является недооценка наличия проблем, вплоть до полного их отрицания. Поэтому так важно помочь человеку осознать собственные алкогольные проблемы и принять решение об их преодолении. Как раз в этом ему также может помочь его семейный врач.
Конечно же, постановка диагноза тех или иных психических и поведенческих расстройств вследствие употребления алкоголя является прерогативой психиатра или нарколога, но заподозрить их наличие может и должен семейный врач. И помочь ему в этом могут не только данные, полученные от родственников, но и результаты простого скрининга, например, с помощью теста CAGE. Беседу можно начать с общего вопроса: «Вы употребляли алкоголь в прошлом году?» Если получен отрицательный ответ, продолжайте задавать вопросы общего характера, например: «Есть ли у вас особые причины, по которым вы не употребляете алкоголь?», «Употребляли ли вы когданибудь алкоголь?» После этого можно спросить: «В вашей семье у коголибо из родственников были проблемы в результате употребления алкоголя?», «Возникали ли у вас лично в прошлом проблемы, связанные с употреблением алкоголя?» Каждый положительный ответ является основанием для продолжения опроса с помощью теста CAGE: 1) не думали ли вы когданибудь о том, чтобы уменьшить количество употребляемого алкоголя? 2) испытываете ли вы раздражение, когда люди критикуют вас за пьянство? 3) не испытывали ли вы когданибудь чувство вины по поводу чрезмерного употребления алкоголя? 4) вы когданибудь употребляли алкоголь для поднятия тонуса утром или с похмелья? Один положительный ответ свидетельствует о возможном риске наличия проблем в связи с употреблением алкоголя. Два положительных ответа свидетельствуют о наличии проблем в связи с употреблением алкоголя. Три положительных ответа говорят об имеющейся психологической зависимости от алкоголя. А четыре положительных ответа говорят об уже имеющейся физической зависимости от алкоголя.
Современные знания о механизмах формирования алкогольной зависимости, к сожалению, весьма фрагментарны, и это до сих пор не позволяет разработать исчерпывающие эффективные методы лечения. В силу этих причин алкогольная зависимость протекает сегодня как хроническое заболевание с высоким риском рецидивирования [3–5]. Разнообразные свойства алкоголя предоставляют множество мишеней для фармакологического лечения алкогольной зависимости. Ряд препаратов (в мире их зарегистрировано всего пять) в комбинации с психотерапевтическим лечением уменьшают употребление алкоголя, по данным контролируемых клинических исследований, и применяются в настоящее время в клинической практике для лечения алкогольной зависимости. Ингибиторы алкогольдегидрогеназы дисульфирам (эспераль, лидевин, тетурам) и цианамид (колме) делают употребление алкоголя неприятным, вызывая накопление токсического метаболита ацетальдегида. Антагонисты опиатов налтрексона гидрохлорид (антаксон, налтрекс) и налмефен и антагонисты дофамина, такие как тиаприд (зарегистрированный в Украине в 2010 году), редуцируют позитивный усиливающий эффект алкоголя и уменьшают патологическое влечение. Акампростат стабилизирует повышенную возбудимость рецепторов глутамата, смягчает симптомы затяжного абстинентного синдрома, однако в Украине он пока не зарегистрирован. Ряд препаратов являются экспериментальными относительно лечения алкогольной зависимости. В их числе бромокриптин, карбамазепин и другие антиконвульсанты, буспирон, гаммагидроксимасляная кислота, налмефен, трициклические антидепрессанты, серотонинергические препараты. Так, селективные ингибиторы обратного захвата серотонина (СИОЗС) и антагонист рецепторов серотонина ондансетрон уменьшают потребление алкоголя лицами, страдающими алкогольной зависимостью [6–9]. В исследованиях у больных без проявлений депрессии и с выраженной алкоголизацией СИОЗС вызывали сокращение употребления алкоголя на 15–20 % [10–14]. Пациенты, принимавшие эти препараты, сообщали об уменьшении тяги к алкоголю [15].
Данные проведенных ранее исследований свидетельствуют о том, что клинические эффекты представителя СИОЗС пароксетина (паксила, Рексетина) представляются перспективными для наркологической практики, поскольку препарат эффективно купирует депрессивные состояния, развивающиеся в структуре постабстинентных нарушений при зависимости от ПАВ, обладая наибольшей активностью в отношении дисфорических феноменов. Кроме того, пароксетин является одним из немногих антидепрессантов, улучшающих сон в постабстинентном периоде [5, 16, 17]. Выявлен более высокий уровень комплайентности у больных, принимавших пароксетин [5].
Собственный опыт авторов позволяет рекомендовать Рексетин для использования семейными врачами в качестве препарата, способного подавить патологическое влечение к алкоголю, что, таким образом, заставит если не полностью отказаться от употребления алкоголя, то сократить количество принимаемого пациентом алкоголя за один раз, за день, увеличить число трезвых дней. Данное утверждение авторы основывают на результатах исследования, которое они провели в 2008 году. В исследование было включено 60 мужчин с диагнозом «синдром отмены алкоголя» (шифр F10.3 по МКБ10), которые при госпитализации были случайным образом разделены на две равные по численности группы сравнения: 30 пациентов составили основную группу и еще 30 пациентов — контрольную группу. Общая продолжительность наблюдения в обеих группах составила 30 дней. На протяжении этого периода имели место 10 визитов пациентов к исследователю, при этом визит № 1 был посвящен диагностике с назначением терапии; ежедневные визиты № 2– 8 охватывали период купирования синдрома отмены алкоголя и острых постинтоксикационных расстройств (визитами считаются условно, т.к. в это время пациент находился в стационаре); визит № 9 предусматривал оценку состояния пациентов на 20й день лечения в амбулаторных условиях; визит № 10 предусматривал оценку состояния пациентов на 30й день лечения в амбулаторных условиях.
Средние значения возраста и некоторых показателей алкогольного анамнеза у больных основной и контрольной групп на момент начала исследования представлены в табл. 1. Представленные данные указывают на то, что пациенты из основной группы достоверно не отличаются от пациентов контрольной группы ни по возрасту, ни по общему стажу алкоголизации, ни по стажу систематической алкоголизации на момент обследования; ни по общему числу попыток прекратить алкоголизацию; ни по числу попыток прекратить алкоголизацию, приведших к ремиссии; ни по суммарной длительности всех ремиссий; ни по соотношению суммарной длительности всех ремиссий к стажу систематической алкоголизации; ни по длительности периода с момента окончания последней ремиссии до момента настоящего обследования; ни по суточной дозе алкоголя; ни по кратности употребления алкоголя в течение суток.
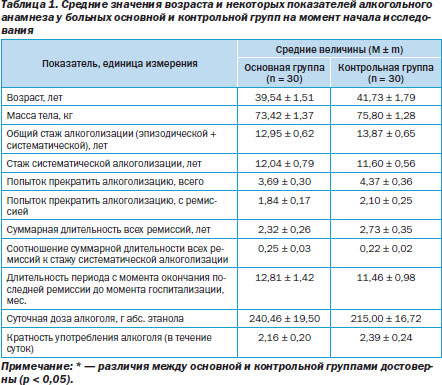
Таким образом, выделенные группы сравнения являются вполне сопоставимыми по основным указанным параметрам и, следовательно, пригодными для компаративного анализа результатов стандартного и исследуемого вида лечения.
Терапия пациентов, зависимых от алкоголя, носила комплексный характер и подчинялась принципу этапности. Схемы комплексной фармакотерапии в группах сравнения наглядно представлены в табл. 2.
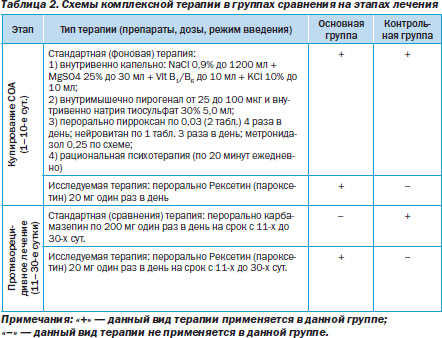
Кроме того, пациенты основной группы на этапе купирования синдрома отмены алкоголя получали перорально 20 мг Рексетина один раз в день утром на протяжении 10 дней. С 11го по 30й день пациенты в амбулаторных условиях получали поддерживающее противорецидивное лечение. В основной группе это был Рексетин 20 мг перорально утром один раз в сутки, в контрольной — карбамазепин 200 мг перорально утром также один раз в сутки.
В процессе проводимого лечения оказалось, что различные проявления синдрома отмены алкоголя, учитываемые скринингтестом CIWAAr (тошнота и/или рвота, тактильные расстройства, зрительные расстройства, слуховые расстройства, тремор, пароксизмальный пот, тревога, головная боль и/или тяжесть в голове, возбуждение, нарушение ориентировки и помрачение сознания), достигают максимальной степени выраженности на момент визита № 3 (3й день прекращения алкоголизации), а затем начинают уменьшаться. При этом в основной группе больных редукция некоторых симптомов синдрома отмены наступала быстрее, чем в контрольной, что выразилось в несколько меньших степенях выраженности: тревоги (визиты № 6, 8), тремора (визиты № 6, 8), пароксизмального пота (визиты № 6, 8) и тяжести в голове или головной боли (визиты № 6, 8) и, как следствие, в некотором снижении тяжести синдрома отмены алкоголя в целом (визиты № 6, 8), однако эти различия не достигают необходимого уровня достоверности (p > 0,05), возможно, вследствие недостаточной для выявления столь малой разницы численности наблюдений.
Патологическое влечение к алкоголю (ПВА) является стержневым симптомом синдрома зависимости от этого психоактивного вещества. Именно обострение ПВА становится основной причиной алкогольных эксцессов во время лечения и рецидивов алкоголизации в посттерапевтическом периоде. ПВА имеет сложную структуру, наиболее полное представление о которой, по нашему мнению, можно получить при помощи глоссария Н.В. Чередниченко, В.Б. Альтшулера. В соответствии с ним ПВА представлено аффективным, вегетативным, идеаторным и поведенческим компонентами. На протяжении нашего наблюдения интенсивность ПВА у обследованных пациентов неуклонно снижается. Особенно быстрое его снижение в обеих группах сравнения происходит в первые дни лечения, что легко объяснить купированием тягостных проявлений синдрома отмены алкоголя. Наряду с общими чертами в характере редукции ПВА были обнаружены достоверные различия между группами сравнения. Они проявились во время визитов № 9, 10. При покомпонентном сравнительном анализе было установлено, что указанные различия в интенсивности ПВА в целом были обусловлены меньшей выраженностью у пациентов основной группы аффективного и вегетативного компонента ПВА. Следует указать, что данные различия в степени выраженности аффективного и вегетативного компонентов ПВА были отмечены уже во время визита № 8, т.е. в конце купирования синдрома отмены алкоголя, и касались прежде всего снижения тревоги и субдепрессии, а также увеличения продолжительности сна и снижения частоты алкогольных сновидений.
Из приведенных наблюдений следует, что Рексетин на этапе купирования синдрома отмены алкоголя обеспечивает преимущество (в сравнении со стандартным лечением) по части уменьшения интенсивности ПВА за счет снижения степени выраженности его аффективного и вегетативного компонентов.
Динамика усредненных показателей депрессии по шкале Hamilton у обследованных основной и контрольной групп на протяжении первого месяца лечения представлена в табл. 3.
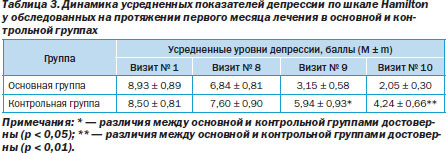
Представленные усредненные данные ясно показывают, что уровень депрессии в обеих группах сравнения на протяжении лечения неуклонно снижался, при этом в основной группе это снижение происходило опережающими темпами, что привело (на визитах № 9, 10) к достоверным различиям в анализируемых группах сравнения.
Динамика усредненных показателей реактивной и личностной тревожности по Ч.Д. Спилбергеру — Ю.Л. Ханину у обследованных основной и контрольной групп на протяжении первого месяца лечения представлена в табл. 4. Как и при оценке уровня депрессии, на протяжении лечения наблюдалось неуклонное снижение уровней как реактивной, так и личностной тревожности, при этом реактивная тревожность ослабевала в заметно большей степени, чем личностная, что легко объяснимо, поскольку первая обусловлена ситуационно, а вторая является устойчивой характеристикой личности обследуемого. Следует также отметить, что в основной группе обратное развитие и ситуационной, и личностной тревожности происходило опережающими темпами, что привело (на визитах № 9, 10) к достоверным различиям в анализируемых группах сравнения.
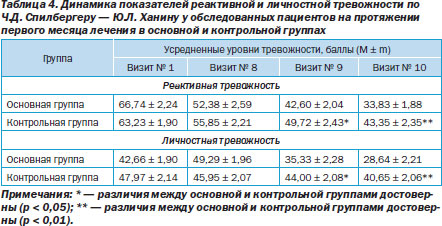
Приведенные наблюдения свидетельствует о том, что Рексетин оказывает существенное влияние на аффективный статус пациентов (в сравнении со стандартной терапией, применяемой при купировании синдрома отмены алкоголя и в раннем постабстинентном состоянии).
Как известно, одним из важнейших принципов доказательной медицины является ее ориентация на конечный результат. В качестве конечного результата признается выживаемость (для заболеваний с высоким непосредственным риском смерти) и качество жизни (для всех остальных заболеваний, в том числе при синдроме зависимости от алкоголя). Вот почему в рамках настоящего исследования большое внимание уделялось отслеживанию динамики показателя качества жизни по методике J.E. Mezzіch на протяжении первого месяца становления терапевтической ремиссии. Было установлено, что на момент начала лечения практически все показатели качества жизни (за исключением социоэмоциональной, общественной и служебной поддержки) были существенно снижены. Однако по мере формирования терапевтической ремиссии показатели качества жизни стали закономерно возрастать, при этом наибольший рост испытали те из них, которые на момент начала лечения имели особенно низкий уровень. В результате к концу первого месяца лечения (визит № 10) показатели качества жизни пациентов обеих групп сравнения достигли уровня, свойственного практически здоровым людям.
Тем не менее некоторые различия между пациентами, принадлежащими к разным группам сравнения, остались. Так, у пациентов, получавших Рексетин, такие показатели качества жизни, как психоэмоциональное благополучие, социоэмоциональная поддержка, возможность самореализации и общее восприятие качества жизни, были достоверно (p < 0,05) выше, чем у пациентов, получавших карбамазепин. Характер показателей качества жизни, по которым наблюдались указанные различия, указывает на большую терапевтическую эффективность Рексетина по сравнению с карбамазепином.
Динамика выбывания пациентов из терапевтической программы на протяжении первого месяца лечения в виде «кривых дожития» по методу Каплан — Мейера представлена на рис. 1. Из данных, представленных на рис. 1, следует, что на этапе купирования синдрома отмены выбывание пациентов из обеих групп сравнения было минимальным и различия по данному параметру между указанными группами не были достоверными. Тем не менее в основной группе один из пациентов заявил о своем желании прервать лечение уже на втором визите и еще один — на третьем визите, что едва ли можно связать с действием тестируемого препарата, поскольку ни его основное действие, ни возможные нежелательные эффекты еще не успели себя проявить.
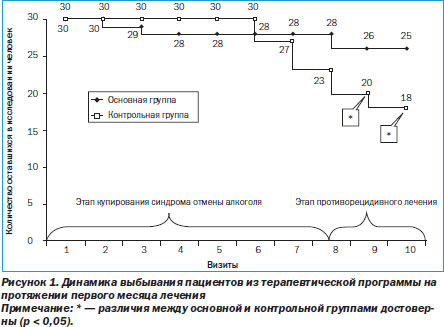
В контрольной группе сразу три пациента прервали лечение между 6м и 7м визитами. Из сказанного можно заключить, что во время купирования синдрома отмены Рексетин если и влияет на приверженность пациентов к проводимому лечению, то весьма незначительно. Существенные и все нарастающие различия между группами сравнения по признаку приверженности пациентов к проводимой терапии наблюдались на этапе противорецидивного лечения. При этом начиная с 9го визита (20й день терапевтической программы) выбывание пациентов из основной группы (получавших на данном этапе Рексетин) была достоверно (p < 0,05) меньше, чем из контрольной группы (получавших на данном этапе карбамазепин). Данное обстоятельство позволяет сделать вывод о том, что Рексетин обеспечивает достоверно большую приверженность пациентов к терапии, чем карбамазепин.
В период приема Рексетина в суточной дозе 20 мг на протяжении 30 дней у двух пациентов отмечалась тошнота в первые три дня приема препарата, у одного пациента — головокружение в те же сроки. Следует отметить, что данные явления не стали достаточной причиной для прекращения лечения. При дальнейшем приеме препарата указанные нежелательные явления исчезли.
Таким образом, Рексетин ускоряет обратное развитие таких проявлений синдрома отмены алкоголя, как: тревога, эмоциональная лабильность, потливость, тяжесть в голове и головная боль. Рексетин способствует редукции патологического влечения к алкоголю за счет достоверного (p < 0,01) снижения интенсивности его аффективного и вегетативного компонентов. По результатам анализа выбывания пациентов из терапевтической программы следует констатировать, что прием Рексетина обеспечивает более чем двукратное (при p < 0,05) улучшение способности пациентов к терапевтическому сотрудничеству с врачом, чем карбамазепин. К концу месячного лечения из группы пациентов, принимавших Рексетин, выбыло 5 пациентов, в то время как из группы пациентов, принимавших карбамазепин, выбыло 12 человек. У пациентов, получавших Рексетин, показатели самооценки физического благополучия, трудоспособности, возможность самореализации и показатель качества жизни в целом были достоверно (p < 0,05) выше, чем у пациентов, получавших карбамазепин. Введение Рексетина в комплексную фармакотерапию не сопровождалось нежелательными явлениями. Препарат хорошо переносился и не оказывал негативного влияния на самочувствие и качество жизни пациентов. Рексетин показал себя безопасным средством для лечения (в составе комплексной фармакотерапии) пациентов с синдромом отмены алкоголя, а также эффективным и безопасным средством противорецидивной, антикревинговой терапии.
1. Лінський І.В., Мінко О.І., Дьяченко Л.І., Мусієнко Г.О., Петриченко О.О. Епідемії алкоголізму та наркотоксикоманій в дзеркалі медичної статистики МОЗ України (Аналітикостатистичний довідник 1990–2008 рр.) / Під ред. П.В. Волошина, М.В. Голубчикова. — Харків: Плеяда. — 168 с.
2. The World Health Report 2002. — http://www.who.int/whr/2002/en/whr 2002_annex14_16.pdf
3. Ерышев О.Ф., Рыбакова Т.Г., Шабанов П.И. Алкогольная зависимость. Формирование, течение, противорецидивная терапия. — СПб.: ЭЛБИСПб, 2002. — 192 с.
4. Руководство по наркологии. / Под ред. Н.Н. Иванца. — М.: ИД «Медпрактика», 2002. — Т. 2. — 504 с.
5. Минко А.И., Линский И.В. Наркология. Новейший справочник. — М.: Эксмо, 2004. — 736 с.
6. Swift R.M. Топирамат (ТОПАМАКС) для лечения алкогольной зависимости: стимуляция абстиненции // Lancet. — 2003. — 361. — 167785.
7. Breese C.R., Freedman R., Leonard S.S. Glutamate receptor subtype expression in human postmortem brain tissue from schizophrenics and alcohol abusers // Brain Res. — 1995. — 674. — 8290.
8. White H.S., Brown S.D., Woodhead J.H., Skeen G.A., Wolf H.H. Topiramate modulates GABAevoked currents in murine cortical neurons by nonbenzodiazepine mechanism // Epilepsia. — 2000. — 41 (suppl.). — SI 720.
9. Skadski S., White H.S. Topiramate blocks kainiteevoked cobalt influx into cultured neurons // Epilepsia. — 2000. — 41 (suppl.). — S4547.
10. Tiihonen J., Ryynanen O.P., Kauhanen J., Hakola H., Salaspuro M. Citalopram in the treatment of alcoholism: a doubleblind placebocontrolled study // Pharmacopsychiatry. — 1996 Jan. — Р. 2729.
11. Naranjo C.A., Bremner K.E., Lanctot K.L. Effects of citalopram and a brief psychosocial intervention on alcohol intake, dependence and problems // Addiction. — 1995 Jan. — Р. 879.
12. Naranjo C.A., Poulos C.X., Bremner K.E., Lanctot K.L. Citalopram decreases desirability, liking, and consumption of alcohol in alcoholdependent drinkers // Clin. Pharmacol. Ther. — 1992 Jun. — Р. 72939.
13. Naranjo C.A., Poulos C.X., Bremner K.E., Lanctot K.L. Fluoxetine attenuates alcohol intake and desire to drink // Clin. Psychopharmacol. — 1994. — 9. — 16372.
14. Naranjo C.A., Bremner K.E. Serotoninaltering medications and desire, consumption and effects of alcoholtreatment implications // EXS. — 1994. — 71. — 20919.
15. Литвинцев С.В., Резник А.М., Арбузов А.Л., Кутушев О.Т., Мартынюк Ю.Л., Хурбатова И.Г. Фармакотерапия аффективных расстройств у больных алкоголизмом // Наркология. — 2002. — № 3.
16. Видаль специалист. Неврология и психиатрия: Справочник. — М.: АстраФармСервис, 2003. — 608 с.
17. Компендиум 2006 — лекарственные препараты / Под ред. В.Н. Коваленко, А.П. Викторова. — К.: МОРИОН, 2006. — 2270 с.
18. Чередниченко Н.В., Альтшулер В.Б. Количественная оценка структуры и динамики патологического влечения к алкоголю у больных алкоголизмом // Вопросы наркологии. — 1992. — № 3–4. — С. 1417.
19. Основы психодиагностики / Под ред. А.Г. Шмелева. — РостовнаДону: Феникс, 1996.
20. Пишель В.Я., Блажевич Ю.А. Стандартный инструментарий для скринирования, диагностики депрессии, оценки эффективности лечения // Архів психіатрії. — 2001. — № 4 (27). — С. 9396.
21. Hamilton M. A rating scale for depression // J. of Neurology, Neurosurgery and Psychiatry. — 1960. — № 23. — Р. 5662.
22. Mezzich Juan E., Cohen Neal, Liu Jason, Ruiperez Maria, Yoon Gihyon, Iqabal Saeed, Perez Carlos. Validization an efficient quality life index // Abstracts XI World Congress Psychiatry «Psychiatry on New Thresholds». Hamburg, Germany, 6–11 August 1999. — P. 427428.
23. Флетчер Р., Флетчер С., Вагнер Э. Клиническая эпидемиология. Основы доказательной медицины. — М.: Медиа Сфера, 1998. — 345 с.
