Газета «Новости медицины и фармации» Кардиология (327) 2010 (тематический номер)
Вернуться к номеру
Гиперкалиемия как побочный эффект в терапии сердечно-сосудистых заболеваний у пожилых пациентов
Авторы: О.Н. Барна, д.м.н.,* А.Я. Базилевич, к.м.н., доцент,** М.П. Пяткивска, Национальная медицинская академия последипломного образования им. П.Л. Шупика, г. Киев, *Львовский национальный медицинский университет им. Данила Галицкого, **Тернопольский государственный медицинский университет им. И.Я. Горбачевского
Версия для печати
Достижения фармакотерапии в лечении сердечно-сосудистых заболеваний в последние 20 лет позволили существенно понизить общую и особенно сердечно-сосудистую заболеваемость и смертность, а также улучшить качество жизни многих пациентов во всем мире. Многоцентровые рандомизированные клинические исследования показали высокую эффективность препаратов ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II (АРА), антагонистов минералокортикоидов (спиронолактон, эплеренон), ингибиторов почечных эпителиальных натриевых каналов (E n aC) (амилорид, триамтерен); помимо них в клинике также применяются ингибиторы ренина (алискирен). Одновременно этот процесс привел к росту нежелательных эффектов от проводимой терапии. Один из таких побочных эффектов — ятрогенная гиперкалиемия, феномен, который развивается в результате широкого приема препаратов, влияющих на обмен калия (как в почках, так и в желудочно-кишечном тракте). В настоящее время гиперкалиемия стала в мире одной из частых причин госпитализации пациентов в кардиологические отделения, причем тяжелые формы этого состояния могут быть даже потенциально летальными. Механизм действия указанных выше препаратов предрасполагает к развитию гиперкалиемии, и эта терапия, особенно на фоне недостаточного мониторинга или несоблюдения режима введения, может привести к развитию тяжелой ятрогенной гиперкалиемии, в частности у пожилых пациентов и больных с почечной недостаточностью или другими системными заболеваниями (например, с новообразованиями).
Цель настоящего исследования — оценить частоту и клиническое течение ятрогенной гиперкалиемии у пациентов пожилого возраста, наблюдавшихся в различных клиниках на протяжении 2005–2009 гг.
Материалы и методы
Дизайн исследования рестроспективный. Изучались данные о пациентах, наблюдавшихся в 2005–2009 гг. авторами статьи, по базе проконсультированных больных. Гиперкалиемия диагностировалась при показателях калия в плазме крови на уровне 5,5 ммоль/л. Различали легкую (5,5–6,0 ммоль/л), умеренную (6,1–7,0 ммоль/л) и тяжелую (> 7,0 ммоль/л) гиперкалиемию [2–4]. Мы изучали пациентов с умеренной и тяжелой гиперкалиемией, у которых на момент обращения уровень калия составлял > 6,0 ммоль/л и которые до поступления в больницу принимали в моно- или комбинированной терапии следующие препараты: ИАПФ, АРА, антагонист минералокортикоидов (спиронолактон), ингибиторы ENaC (амилорид, триамтерен) и b -адреноблокаторы или препараты калия.
Результаты
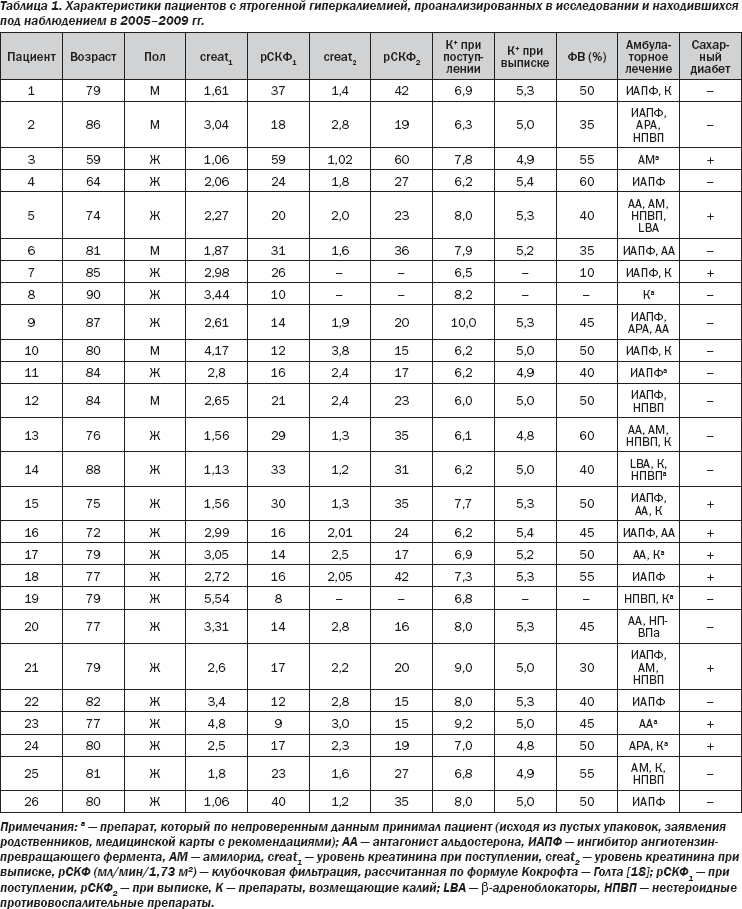
За период 2005–2009 гг. проконсультированы 5550 пациентов; у 26 человек диагностирована тяжелая или умеренная ятрогенная гиперкалиемия; эти больные составляли 0,46 % от общего числа пациентов, проходивших лечение в этот период. Средний возраст пациентов в исследуемой группе составлял 79 лет, преобладали больные женского пола (81 % от всех пациентов) (табл. 1). У 21 исследуемого пациента (81 %) диагностирована гипертензия. Десять из 26 пациентов (38 %), госпитализированных по поводу гиперкалиемии, страдали сахарным диабетом, двое пациентов перенесли в прошлом одностороннюю нефрэктомию (по поводу светлоклеточного варианта почечно-клеточного рака). Ишемическая болезнь сердца отмечена в анамнезе у 16 пациентов (62 %), пятеро перенесли инфаркт миокарда. Все пациенты получали ИАПФ, АРА, спиронолактон, калий и b -адреноблокаторы в моно- или комбинированной терапии. Отдельно следует отметить факт дополнительного приема нестероидных противовоспалительных препаратов, что предрасполагало к развитию гиперкалиемии у существенного процента пациентов
(35 %). Однако точные дозы препаратов оценить было затруднительно по причине нарушений памяти, а иногда общего тяжелого состояния пациентов, что часто осложняет контакт.
Почти все пациенты указывали на слабость, одышку и головокружение при поступлении; 81 % пациентов сообщали о потери сознания в прошлом. Кроме того, сообщалось о парестезиях и сниженной мышечной силе. При первичном осмотре отмечались нарушения вербального контакта, расстройства и спутанность сознания. Средний уровень калия в крови составлял 7,3 ммоль/л при поступлении и 5,1 ммоль/л — при выписке. У 21 пациента (81 %) отмечены нарушения атриовентрикулярной (АВ) проводимости в виде полной АВ-блокады; 13 пациентам (50 %) требовалась временная кардиостимуляция; у остальных пациентов нарушения проводимости были преходящими и разрешались после введения 10%-ного раствора кальция глюконата, 20%-ной глюкозы и инсулина и/или фуросемида. У остальных пациентов отмечались брадикардия и такие электрокардиографические признаки гиперкалиемии, как заострение зубца Т, уплощение зубца Р, удлинение интервала PR и расширение комплекса QRS . Никому из пациентов не требовалась постоянная кардиостимуляция.
При поступлении у 22 пациентов (85 %) отмечен повышенный уровень креатинина. Однако расчетная скорость клубочковой фильтрации (рСКФ), оцененная по формуле Кокрофта — Голта (табл. 1), оказалась пониженной у всех пациентов: рСКФ на уровне 30– 59 мл/мин/1,73 м 2 отмечена у 6 пациентов (23 %), 15–29 мл/мин/1,73 м 2 — у 16 пациентов (62 %) и, наконец, терминальная стадия почечной недостаточности (рСКФ < 15 мл/мин/1,73 м 2 ) выявлена у 4 пациентов (15 %). Средний уро вень креатинина составлял 2,64 мг/дл при поступлении и 2,06 мг/дл — при выписке.
У всех пациентов имелись клинические симптомы левожелудочковой или бивентрикулярной сердечной недостаточности, оцененной на уровне класса II – IV по классификации нью-йоркской кардиологической ассоциации (NYHA). Согласно данным эхокардиографии, фракция выброса левого желудочка у пациентов в этой группе составляла в среднем 45 %. Трое из 26 пациентов (12 %) с симптомами почечной недостаточности в терминальной стадии с прогрессирующей сердечной недостаточностью умерли. Показатели водного баланса, артериального давления и записи ЭКГ отслеживались у всех пациентов, находившихся в отделении интенсивной кардиологической помощи. Лечение больных включало внутривенное введение кальция, глюкозы с инсулином, b -адреноблокаторов, бикарбоната натрия и ионообменных смол; также проводился форсированный диурез. Двенадцати пациентам требовался гемодиализ. Ниже кратко изложена история болезни одного такого больного.
Клинический случай. Пациент В., 87 лет, с гипертензией и ишемической болезнью сердца, получавший лечение амилоридом + гидрохлоротиазидом 0,005/0,05 г, препаратами калия, поступил в больницу с жалобами на тревогу и существенное снижение толерантности к физической нагрузке за несколько дней до госпитализации. Состояние тяжелое, пациент апатичен, контакт затруднен. В лабораторных анализах: лейкоциты — 11,7 Г/л, эритроциты — 3,88 Т/л, мочевина — 113 мг/дл, креатинин — 2,61 мг/дл, натрий — 141 ммоль/л и калий — 10,0 ммоль/л. На ЭКГ отмечены признаки полной АВ-блокады с выскальзывающим ритмом и расширенными комплексами QRS с частотой сердечных сокращений 40 уд/мин. Пациент получил внутривенно 10%-ный раствор глюкона та кальция, бикарбонат натрия, глюкозу с инфузией инсулина, 0,5 мг сальбутамола. На второй день госпитализации на ЭКГ отмечено восстановление синусового ритма с сердечным ритмом 99 уд/мин. Уровень калия на второй день пребывания в стационаре упал до 5,4 ммоль/л. Общее состояние пациента постепенно улучшалось. На восьмой день госпитализации пациент был выписан в удовлетворительном состоянии. Рекомендована комбинированная гипотензивная терапия амлодипином в дозе 5 мг/день и фуросемидом в дозе 20 мг через день в комплексе с препаратами калия под надлежащим лабораторным контролем электролитов.
В целом проведенный анализ показывает, что средний уровень калия в крови составлял 7,3 ммоль/л при поступлении в больницу и 5,1 ммоль/л — при выписке. Тяжелая брадиаритмия и полная атриовентрикулярная блокада, требовавшие временной кардиостимуляции ( n = 13), наблюдались у 21 пациента (81 %). У 24 пациентов (85 %) на момент госпитализации отмечались повышенные показатели почечной функции. Средний уровень креатинина при поступлении составлял 2,64 мг/дл, при выписке — 2,06 мг/дл. Десять (38 %) из 26 пациентов страдали сахарным диабетом, у 21 пациента (81 %) имелась артериальная гипертензия. Трое из 26 пациентов умерли в больнице, несмотря на проводившуюся интенсивную терапию.
Обсуждение
Следует отметить, что к факторам, которые предрасполагают к развитию гиперкалиемии, относят пожилой возраст, прогрессирующее ухудшение почечной функции, сердечную недостаточность, сахарный диабет, избыточное потребление калия с пищей и прием лекарственных препаратов, которые снижают экскрецию калия почками.
Большая часть калия в организме (примерно 90 % от 3500– 4000 ммоль, общего пула калия в организме) локализуется во внеклеточном пространстве, в том числе около 75 % — в мышцах и 7–8 % — в печени и эритроцитах. Во внеклеточной жидкости содержится около 10 % от всего количества калия в организме, тогда как непосредственно в плазме крови содержится всего 1 % (15–25 мэкв, что составляет 3,0–5,0 ммоль/л) [2, 3]. Суточное потребление калия с пищей составляет 50–100 ммоль, при физиологическом состоянии 90 % калия в пище выводится почками, оставшиеся 10 % — пищеварительным трактом. Основными регуляторами калиемии являются почки, пищеварительный тракт и трансмембранный транспорт из внеклеточного во внутриклеточное пространство и наоборот. Внутриклеточное поступление калия усиливается такими факторами, как инсулин, альдостерон, b -адренергическая активность симпатической системы и алкалоза. Обратный эффект достигается за счет дефицита этих гормонов, ингибирования b -адренергической стимуляции, ацидоза и гиперосмолярности плазмы [2, 3]. Почки играют важную роль в гомеостазе калия путем выведения большей части этого иона. Объем экскретируемого калия формируется в результате клубочковой фильтрации, канальцевой резорбции и активной экскреции. Почечная экскреция калия сокращается при уменьшении количества активных нефронов, при системном ацидозе и гиперкалиемических формах канальцевого ацидоза, при блокаде натриевых каналов (например, под действием триамтерена или амилорида), при дефицитных состояниях по альдостерону, вызванных дефицитом ренина, который провоцируют нестероидные противовоспалительные препараты, ИАПФ, АРА, препараты из класса антагонистов минералокортикоидных рецепторов (такие как спиронолактон и эплеренон), а также при снижении синтеза альдостерона и глюкокортикоидов (кетоконазол и гепарин).
Легкая и умеренная гиперкалиемия протекает бессимптомно и часто диагностируется случайно. Тяжелая гиперкалиемия приводит к появлению нейромышечных и сердечно-сосудистых симптомов [4]. Эти симптомы, включая выраженную слабость, парестезии, мышечную слабость и головокружение, отмечались у всех исследуемых пациентов. К сердечно-сосудистым симптомам относятся нарушения атриовентрикулярной и интравентрикулярной проводимости, брадикардия, другие характерные изменения в периоде реполяризации и формирования зубца Р на ЭКГ. Самым ранним и наиболее характерным отклонением, которое наблюдается на ЭКГ при гиперкалиемии, считается заострение зубца Т. Этот симптом связан с сокращением длительности пикового потенциала, вызванным ускорением фазы быстрой реполяризации. Изменение формы зубца Т или его инверсия и укорочение интервала QT появляются на ЭКГ при уровне калия в сыворотке 5,5 ммоль/л. При более тяжелой гиперкалиемиии зубцы Р исчезают, когда уровень калия превышает 8 ммоль/л [4, 5]. Часто роль ведущего водителя ритма берут на себя вторичные и тре тичные центры, предсердно-желудочковый узел и система Гиса — Пуркинье.
У 81 % исследуемых пациентов наблюдалась преходящая АВ-блокада III степени, однако только 51 % больных требовалась временная кардиостимуляция. Резко повышенный уровень калия может вызывать асистолию или фибрилляцию желудочков и даже остановку сердца, что и наблюдалось у 3 из обследуемых пациентов, несмотря на отрегулированный уровень калия в плазме крови [4, 5].
В случае легкой гиперкалиемии обычно бывает достаточно лечебных мер, направленных на улучшение почечной функции, на отказ от приема препаратов, которые нарушают процесс экскреции калия, на введение петлевых диуретиков и гидратацию пациентов на необходимом уровне. В случае со средней и тяжелой гиперкалиемией пациентам требуется госпитализация. Терапия гиперкалиемии предполагает внутривенное введение кальция, глюкозы с инсулином, b -агонистов (т.е. сальбуматола), бикарбоната натрия, пероральное или ректальное введение ионообменных смол и форсированный диурез с петлевыми диуретиками. При тяжелой гиперкалиемии, сопровождающейся почечной недостаточностью, предпочтительна процедура гемодиализа. В случае тяжелой брадикардии необходимо задействовать трансвенозную кардиостимуляцию. Несмотря на адекватную, казалось бы, терапию, смертность в группе исследуемых пациентов с ятрогенной гиперкалиемией составила 12 %.
За последние два десятилетия проведен целый ряд многоцентровых клинических исследований, которые продемонстрировали бесспорную роль препаратов, ингибирующих активность системы РАА, в снижении сердечно-сосудистой смертности и заболеваемости. Многоуровневая блокада системы РАА стала стандартом фармакотерапии, в частности, для пациентов с тяжелой сердечной недостаточностью и постинфарктным поражением миокарда. С момента публикации сообщений о снижении сердечно-сосудистого риска и улучшении прогноза для пациентов, принимающих препараты из классов ИАПФ, АРА и антагонистов альдостерона, рекомендации по их применению расширились. В настоящее время самый высокий класс рекомендаций ( I ) имеют препараты ИАПФ, данная терапия получила уровень доказательности А для пациентов с сердечной недостаточностью II – IV класса по классификации NYHA и фракцией выброса левого желудочка ≤ 40 %, независимо от имеющихся симптомов, а также для всех пациентов, перенесших инфаркт миокарда, особенно при сосуществовании сахарного диабета, дисфункции левого желудочка и гипертензии [6–10]. ИАПФ и АРА считаются препаратами первого выбора в фармакотерапии гипертензии, которые разрешены к использованию даже у пациентов старше 80 лет [11]. Все же следует помнить, что оба класса препаратов — и ИАПФ, и АРА — могут негативно влиять на почечную функцию, особенно у пациентов с параллельно существующей дисфункцией этого органа, в пожилом возрасте, главным образом в начальной фазе лечения.
При этом, в зависимости от класса сердечной недостаточности и степени гипертензии, к обсуждаемым выше ИАПФ и АРА рекомендуется добавлять другие препараты, которые влияют на обмен калия (антагонисты альдостерона, b -адреноблокаторы). Клинические исследования, дизайн которых был рассчитан на изучение эффекта от добавления другого препарата к стандартной терапии, например исследование CHARM - Added , подтвердили целесообразность назначения препаратов ИАПФ в комбинации с АРА [12]. Все больше акцентируется внимание на положительном эффекте от комбинированной терапии препаратами ИАПФ и АРА у пациентов с прогрессирующей сердечной недостаточностью (класс рекомендаций I , уровень доказательности В), а также у больных, переживших инфаркт миокарда с клинически манифестированной сердечной недостаточностью и систолической дисфункцией левого желудочка (ФВ < 40 %) ( IIb / B ) [6, 9]. Наконец, клинические исследования RALES и EPHESUS продемонстрировали, что диуретики — антагонисты альдостерона, производные спиронолактона и эплеренона — при добавлении к стандартной терапии у пациентов с прогрессирующей сердечной недостаточностью III – IV класса по классификации NYHA , а также у пациентов с постинфарктным поражением миокарда с фракцией выброса < 40 % при сопутствующей сердечной недостаточности и сахарном диабете существенно снижают смертность и процент случаев госпитализации. После впечатляющих результатов, полученных в исследованиях RALES и EPHESUS , этот класс препаратов стал повсеместно назначаться пациентам с сердечной недостаточностью, равно как и больным, перенесшим инфаркт миокарда ( I / B ). Однако высокий процент назначения антагонистов альдостерона привел к увеличению в 3–5 раз случаев госпитализации по поводу гиперкалиемии и двукратному росту случаев смерти, связанной с этим патологическим состоянием. Не следует забывать, что препараты, ингибирующие активность системы РАА, существенно снижают калийуретические свойства диуретиков, а суточное потребление калия с пищей, рассчитанное на уровне примерно 100 ммоль/л, может вполне компенсировать потерю калия через почки в результате действия мочегонных препаратов.
Однако на практике мы часто встречаемся с ситуацией, когда назначение препаратов из класса ингибиторов системы РАА сопровождается одновременным назначением препаратов калия. И фактически, в соответствии с действующими стандартами, пациент получает сразу несколько препаратов, которые повышают уровень калия в плазме крови. Если широко используемые нестероидные противовоспалительные препараты назначаются в комбинации с препаратами калия, возникает серьезный риск ятрогенной гиперкалиемии. Результаты исследования ONTARGET , в ходе которого оценивались эффективность и безопасность комбинированной терапии 10 мг рамиприла и 80 мг телмисартана в группе пациентов с высоким риском развития сердечно-сосудистых заболеваний, продемонстрировали более высокий риск развития гиперкалиемии и почечной недостаточности на фоне комбинированной терапии, причем преимуществ комбинации перед приемом рамиприла в монорежиме не выявлено.
В эпоху всеобщей полипрагмазии чрезвычайно важно неукоснительно следовать мерам безопасности при назначении терапии, которая влияет на систему РАА, особенно у пожилых пациентов, лиц, принимающих нестероидные противовоспалительные препараты, больных с сахарным диабетом и почечной недостаточностью. В настоящей работе отмечено, что эти пациенты могут страдать от ятрогенной гиперкалиемии. Уровень креатинина в сыворотке не всегда адекватно отражает почечную функцию. В таких случаях (особенно у пожилых пациентов) рекомендуется оценивать клиренс креатинина.
Действующие стандарты по терапии препаратами ИАПФ, АРА и антагонистов альдостерона требуют проведения лабораторной оценки почечной функции и уровня электролитов перед началом лечения, назначения малых доз препаратов в начале терапии и контроля за параметрами почечной деятельности и уровнем калия в плазме через 1–2 недели от начала лечения [6]. Исходный уровень калия в крови
> 5 ммоль/л и креатинина на уровне > 2,5 мг/дл является противопоказанием для проведения подобной терапии. Спиронолактон (или эплеренон) не следует назначать пациентам, которые получают комбинированную терапию препара тами ИАПФ и АРА, препаратами калия или другими калийсберегающими лекарственными средствами. Аналогичным образом, если пациент проходит лечение комбинацией препаратов ИАПФ и антагониста альдостерона, назначение АРА противопоказано [6]. При одновременном назначении нестероидных противовоспалительных препаратов дозу ИАПФ необходимо изменить или вообще отказаться от такого лечения. Рост уровня креатинина на 50 % по сравнению с исходным значением, но не выше 3 мг/дл, считается допустимым. Однако рост уровня креатинина выше 3,5 мг/дл и калия > 6 ммоль/л является прямым показанием для прекращения терапии препаратами ИАПФ [6].
Выводы
Феномен недостаточного контроля за терапией препаратами, блокирующими систему РАА, равно как и рост доли случаев развития тяжелой ятрогенной гиперкалиемии, медленно приобретает общую тенденцию. К полипрагмазии у пациентов, которые находятся на амбулаторном (поликлиниеском) лечении, следует подходить с особой осторожностью. При назначении препаратов из группы ингибиторов системы РАА, особенно пожилым пациентам, необходимо надлежа щим образом контролировать почечную функцию и уровень электролитов в сыворотке крови как до начала, так и в процессе лечения. В этой ситуации крайне важно помнить об одном из древнейших принципов медицины — «Не навреди».
1. Juurlink D.N., Mamdani M.M., Lee D.S. et al. Rates of hyperkalemia after publication of the randomized aldactone evaluation study // N. Engl. J. Med. — 2004. — 351. — 543-551.
2. Kokot F. Water-electrolyte and acid-base balance in physiological state. — Warszawa: PZWL, 2005.
3. Giebisch G. Renal potassium channels: function, regulation and structure // Kidney Int. — 2001. — 60. — 436-445.
4. Zaremba M., Franek E., Rydzewski A. Hyperkalemia // Chor. Ser. Nacz. — 2006. — 3. — 36-40.
5. D ą browska B., D ą browski A. Handbook of electrocardiography. — Warszawa: PZWL, 2000. — 326-327.
6. Dickstein K., Cohen-Solal A., Filippatos E. et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008 // Eur. Heart J. — 2008. — 29. — 2388-2442.
7. Messerli F.H., Mancia G., Conti C.R. et al. Guidelines on the management of stable angina pectoris: executive summary: the task force on the management of stable angina pectoris of ESC // Eur. Heart J. — 2006. — 27. — 2902-2973.
8. Van de Werf F., Betriu A., Cokkinos D.V. et al. Management of acute myocardial infarction in patients presenting with ST-segment elevation. The Task Force on the Management of Acute Myocardial Infarction of ESC // Eur. Heart J. — 2003. — 24. — 28-66.
9. Mancia M., De Backer G., Dominiczak A. et al. 2007 Guidelines for the management of arterial hypertension. The Task Force for the Management of Arterial Hypertension of the European Society of Hypertension and of the European Society of Cardiology // J. Hypertens. — 2007. — 25. — 1105-1187.
10. Beckett N.S., Peters R., Fletcher A.E. et al. Treatment of hypertension of patient 80 years of age or older / / N. Engl. J. Med. — 2008. — 358. — 1887-1898.
11. McMurray J.J. Effect of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angiotensin converting-enzyme inhibitors: the CHARM-Alternative trial // Lancet. — 2003. — 362. — 767-771.
12. Pitt B., Zannad F., Remme W.J. et al. The effect of spironolactone on morbidity and mortality in patients with severe heart failure. Randomized Aldactone Evaluation Study Investigators // N. Engl. J. Med. — 1999. — 341. — 709-717.