Газета «Новости медицины и фармации» 11-12(331-332) 2010
Вернуться к номеру
Ученые объединились в борьбе с «бесшумным убийцей» XXI века — холестерином
Основная причина высокой смертности среди населения России — сердечно-сосудистые заболевания, из которых 80 % обусловлено атеросклерозом. Одним из главных факторов риска и прогрессирования подобных заболеваний, в первую очередь ишемической болезни сердца, является повышение уровня холестерина. Причем атеросклероз часто развивается бессимптомно и проявляется тогда, когда бороться с ним уже сложно.
Только недавно при участии Общероссийской общественной организации «Лига здоровья нации» ведущие российские специалисты, академики, работающие непосредственно в этой области, впервые всерьез занялись изучением глобальной проблемы «холестеринового здоровья» населения РФ.
В течение полутора лет продолжалось фундаментальное исследование, результатом которого стал национальный научный доклад «Все о холестерине», представленный широкой общественности. Презентация доклада состоялась в Институте современного развития, который занимается решением самых актуальных проблем России.
Доклад «Все о холестерине» выпущен под редакцией президента Общероссийской общественной организации «Лига здоровья нации», академика РАМН Л.А. Бокерия и директора ФГУ «ГНИЦ профилактической медицины», президента Всероссийского научного общества кардиологов, академика РАМН Р.Г. Оганова. Научным редактором выступил директор ГУ НИИ питания РАМН, академик РАМН В.А. Тутельян, а научным консультантом — директор Института здоровья Лиги здоровья нации профессор И.Н. Ступаков.
Представленное глобальное исследование подробно раскрывает все аспекты проблемы возникновения, профилактики и лечения сердечно-сосудистых заболеваний, вызванных повышенным уровнем холестерина.
Доклад содержит практические рекомендации, специальные диеты, раскрывает особенности протекания болезней, вызванных избытком холестерина. В нем подробно разбирается физиология процессов в организме, сравниваются географические, возрастные, генетические факторы влияния, даются свежие статистические данные и анализируются результаты многочисленных исследований. Особое внимание обращается на факторы риска, методы коррекции липидного обмена для различных групп населения.

На презентации доклада президент Общероссийской общественной организации «Лига здоровья нации», академик РАМН Лео Бокерия подчеркнул, что для начала каждому конкретному человеку необходимо осознать важность данной проблемы: «Сегодня мы подходим к глобальной проблеме, которая сидит в каждом из нас. Это проблема борьбы с холестерином. Как-то даже странно говорить, что мы вынуждены бороться с самими собой. Но факт остается фактом. И причиной является то, что мы обладаем огромным набором вредных привычек, что мы не хотим прислушиваться к разумным советам».
Например, эпидемиологические исследования демонстрируют, что только треть пациентов с дислипидемией знают о негативной роли нарушений липидного обмена в развитии ССЗ.
Несоблюдение пациентами рекомендаций является большой и реальной проблемой — ухудшается здоровье пациентов, неэффективно используются ресурсы здравоохранения.
Президент Всероссийского научного общества кардиологов, академик РАМН Рафаэль Оганов рассказал, что в экономически развитых странах сердечно-сосудистые заболевания являются причиной номер один смерти населения. «Ежегодно в мире от этих болезней умирает где-то 17,5 млн человек. Это значительно больше, чем от всех злокачественных новообразований, хронических бронхолегочных заболеваний, сахарного диабета, поэтому сегодня эти болезни называют эпидемиями», — говорит академик РАМН.
В Российской Федерации доля смертей от сердечно-сосудистых заболеваний в структуре общей смертности в 70-х годах прошлого века составляла 46,3 %, в начале 80-х — 52–53 %, в 2003 г. — 56,1 %, в 2006 г. — 56,9 %. Более высокая доля (до 60 %) сердечно-сосудистых болезней в структуре смертности отмечается только в странах, которые входили в состав СССР (Украина, Молдова, Казахстан, Туркменистан). В экономически развитых странах последние три десятилетия отмечается отчетливая тенденция к снижению доли сердечно-сосудистых заболеваний в структуре общей смертности: их доля не превышает 40 % и только 1 из 5 смертей случается в возрасте до 70 лет. В то же время в РФ почти каждая третья смерть по этой причине наступает в возрасте до 70 лет.
Распространенность ССЗ в основном зависит от особенностей образа жизни и связанных с ним факторов риска. Модификация образа жизни и снижение уровней факторов риска может замедлить развитие заболевания как до, так и после появления клинических симптомов.
Напомним, что одним из основных факторов риска смерти от сердечно-сосудистых заболеваний является повышенный уровень холестерина.
«Если посмотреть на структуру смертности от ССЗ, то очевидно, что две группы болезней в общем-то создают эту проблему. Это различные формы ишемической болезни сердца и цереброваскулярные заболевания. На их долю приходится 85 % всех смертей, поэтому когда мы говорим о проблеме борьбы с ССЗ, то, конечно, прежде всего мы имеем в виду эти две группы болезней, в основе которых лежит атеросклероз, а в основе атеросклероза лежит гиперхолестеринемия», — рассказывает академик РАМН Рафаэль Оганов.
Более того, если к холестерину присоединяются другие факторы риска, то риск смерти резко увеличивается. При одном и том же уровне холестерина риск умереть от ССЗ за 10 лет может составлять 47 %, а может составлять всего 17 % — в зависимости от того, какой у этого человека уровень артериального давления. Риск у лиц, у которых нет ишемической болезни сердца, увеличивается в 1,6 раза, а у лиц с коронарной болезнью сердца — в 6,1 раза.
«Ежегодно в мире 7 млн умирают от повышенного артериального давления, 5 млн — от курения, 4,5 млн — от повышенного холестерина. Вот эта троица и является, в общем-то, основным убийцей, причем убийцей, который наносит очень большой ущерб во всем мире», — приводит еще более впечатляющую статистику Рафаэль Оганов.
Кроме того, в ряде исследований, изучавших естественное течение атеросклероза, было показано, что патологический процесс, приводящий к поражению коронарных и церебральных сосудов, начинается уже в детском возрасте и продолжает прогрессировать по мере взросления, при этом обнаруживается его связь с известными факторами риска. Около 250 миллионов людей во всем мире подвержены высокому риску раннего развития атеросклероза из-за наследования дефектных генов, регулирующих метаболизм липидов и липопротеинов.
Как же обстоят дела с холестерином в России?
Проблеме холестерина и неразрывно связанного с ним правильного питания мы уделяем незаслуженно мало внимания.
«Только, наверное, состояние влюбленности с обеих сторон требует внимательно отнестись к себе, поддержать фигуру и показать свою силу и здоровье и т.д. Но как только первые результаты достигнуты, мотивация резко падает. Некоторые публичные профессии являются мощным мотивирующим фактором для поддержания здоровья и требуют следить за собой. А дальше у нас нет мотивации. Даже в армии, милиции, во внутренних войсках. Например, в Китае вес у офицера не должен превышать определенный показатель. Если он его превышает, то служить в офицерской должности ты не можешь. Посмотрите, наши офицеры начиная даже с прапорщика или инспекторы ГАИ — это самый мощный контингент. Я даже не говорю о чиновниках. Мы сталкиваемся сплошь и рядом с тем, что люди имеют избыточную массу тела и ожирение, а это примерно 55 % лиц старше 30 лет. До 20 лет ты держишь свой вес практически идеальным, занимаешься спортом так или иначе, а к 30 годам достигнув чего-то, теряешь эти мотивации и набираешь вес», — говорит директор ГУ НИИ питания РАМН, академик РАМН Виктор Тутельян.
Согласно данным Государственного научно-исследовательского центра профилактической медицины, около 60 % взрослого населения России имеют повышение концентрации общего холестерина, а у 20 % данный уровень соответствует высокому риску развития сердечно-сосудистых заболеваний. Это означает, что 60 % трудоспособного населения страны нуждается по меньшей мере в диетическом и 15–20 % — в медикаментозном лечении проблемы.
Помимо питания, на избыток холестерина в организме влияют и другие факторы. «Мы мало двигаемся, едим неизвестно что. Таким образом, к естественным факторам риска, к которым мы привычны, — лени, малоподвижности, вредным привычкам — присоединяются и внешние факторы, которые особенно присутствуют в обществе, стране последние 25–30 лет», — говорит академик РАМН Лео Бокерия.
«Здоровый образ жизни не может быть сформирован только врачами, фармацевтами, производителями продуктов питания. Важно осознать, что здоровый образ жизни должен стать для человека главным в его представлении о жизни», — заключает известный кардиохирург.
Что мы реально сегодня можем сделать?
Для человека, у которого повышен уровень холестерина в крови, рекомендации достаточно простые: диетотерапия, физическая активность, отказ от вредных привычек.
«Коррекция гиперхолестеринемии всегда начинается с рекомендаций по питанию, по диете», — говорит академик РАМН Рафаэль Оганов.
Общие принципы диеты с низким содержанием жиров таковы: суточное потребление жира не должно превышать 30 % от общего калоража пищи, насыщенных жиров — 10 % и холестерина в пище — 300 мг/день. Насыщенные жиры следует заменять мононенасыщенными и полиненасыщенными (омега-3, омега-6) жирами и маслами.
«Первое, что мы всегда рекомендуем, — это ограничение потребления продуктов животного происхождения, богатых холестерином. Это позволит где-то на 10–15 % снизить уровень холестерина и насыщенных жиров — еще на 15–20 %», — говорит академик РАМН Рафаэль Оганов.
Это жирные сорта мяса, сало, сливочное масло, сметана, яичный желток, жирный сыр, колбасы, сосиски, все субпродукты, рыбная икра, креветки, кальмары. При этом рекомендуется заменить животный жир растительным, поскольку последний богат антиатерогенными ненасыщенными жирами. В пищевой рацион необходимо включать оливковое масло, в котором содержится достаточное количество антиатерогенной мононенасыщенной олеиновой кислоты.
«Вторая наша рекомендация — это увеличение потребления продуктов растительного происхождения, способных связывать и выводить холестерин из организма. Это прежде всего пищевые волокна — более 30 граммов в день. Они содержатся в большом количестве в фруктах (груши, яблоки, апельсины, персики), ягодах (малина, клубника, черника), овощах (цветная капуста, брокколи, зеленая фасоль) и бобовых (горох, чечевица, фасоль). Это пектины (более 15 граммов в день) — они содержатся в свежих фруктах (яблоки, сливы, абрикосы, персики), ягодах (черная смородина) и овощах (морковь, столовая свекла). И очень интересный класс — растительные станолы и стерины (содержатся в соевом и рапсовом маслах, экстрактах хвойных масел). Их рекомендуется принимать не менее трех граммов в день. Это интересно, потому что их сейчас научились добавлять в продукты питания — маргарины, кисломолочные продукты и т.д. Это дает возможность очень широко воздействовать на население, так как население активно употребляет эти продукты. Они где-то на 10 % снижают уровень холестерина».
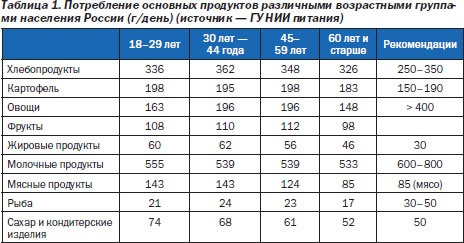
Академик РАМН Виктор Тутельян отмечает, что мы едим крайне мало овощей и фруктов — в два-три раза меньше, чем нужно: «Вообще считается, ежедневно нужно употреблять 600 граммов овощей и фруктов — это идеально, минимально — 400 граммов, а мы в среднем 300 граммов еле-еле натягиваем».
Для профилактики атеросклероза рекомендуется употреблять больше фруктов — не менее 400 г, или 5 порций в день: 1 порция — 1 яблоко/1 банан/1 апельсин/1 груша/2 киви/2 сливы/1 столовая ложка сухофруктов/1 большой ломтик дыни или ананаса/1 стакан сока. Количество вареных или свежих овощей в пищевом рационе должно составлять не менее 400 г.
«Интересен тот факт, что если посмотреть на карту мира, то становится очевидно, что эпидемия атеросклероза бушует в тех странах, где население питается в основном продуктами животного происхождения. Это Россия, некоторые страны Западной Европы, Америка, Канада, Австралия. Этой эпидемии нет в тех странах, где население питается в основном растительными продуктами или продуктами моря, даже несмотря на то, что в этих странах высокая распространенность других факторов риска, таких как курение и артериальная гипертензия. Это такие страны, как Япония, Китай, ряд средиземноморских стран. Это лишний раз говорит о том, что все-таки холестерин является ключевым фактором риска и если нет гиперхолестеринемии, то другие факторы риска значительно слабее влияют на развитие атеросклероза», — отмечает академик РАМН Рафаэль Оганов.
Ниже представлены основные принципы диеты, рекомендуемой для профилактики атеросклероза:
Также академик РАМН Виктор Тутельян призывает быть внимательными при выборе продуктов в магазине: «На что вы должны обращать внимание? Не на то, есть пищевые добавки или нет. Это задача государства, решаемая на международном уровне, системы контроля. То, что разрешено, безопасно для нас и будущих поколений. Вам нужно посмотреть на срок годности и на содержание, прежде всего, жира и холестерина. Это указывается на этикетке. И конечно, большинству из нас, особенно тем, кто старше 25 лет, нужно брать продукты с низким содержанием жира. А уж вкус сами смоделируете, выбор есть. Существует целый ряд витаминизированных, обогащенных продуктов — так называемых функциональных пищевых продуктов. По-нашему, по старинке, это продукты лечебного, диетического питания.
Индустрия должна создавать продукты легко усвояемые и сбалансированные так, как необходимо при определенной патологии. Такие опыты есть, они широко используются за рубежом, а у нас — только в зачаточном состоянии».
Если у больных не удается с помощью диетических мероприятий нормализовать уровень холестерина, то прибегают к медикаментозной терапии.
Есть целый ряд препаратов — это статины, фибраты, никотиновая кислота, омега-3-полиненасыщенные жирные кислоты, ингибиторы кишечной абсорбции холестерина.
Однако гиполипидемические средства, в том числе статины, имеют достаточно большое количество побочных эффектов и ограничений к применению, поэтому в последние годы большое внимание привлекают немедикаментозные подходы к снижению атерогенных свойств плазмы крови. Одним из таких методов является употребление в пищу продуктов, снижающих содержание холестерина.
Что касается остальных рекомендаций, то людям без клинических проявлений ишемической болезни сердца можно рекомендовать доступные для них виды аэробных физических упражнений: ходьбу, езду на велосипеде, плавание, ходьбу на лыжах, бег трусцой. Частота тренировочных занятий должна быть не менее 3 раз в неделю, продолжительностью 45–50 минут, включая период разминки и «остывания». Интенсивность физической нагрузки не должна превышать 60–75 % от максимальной ЧСС (максимальная ЧСС для данного возраста рассчитывается путем вычитания из 220 возраста пациента в годах). Больным с ишемической болезнью сердца и другими сердечно-сосудистыми заболеваниями режим тренирующих нагрузок подбирается строго индивидуально с учетом результатов теста с физической нагрузкой (тредмил). Метаанализ результатов 22 исследований показал, что под воздействием физических тренировок умеренной интенсивности у больных, перенесших в прошлом инфаркт миокарда, отмечается снижение общей смертности на 23 % и внезапной смерти на 37 %.
Отказ от курения сопровождается снижением уровня холестерина уже через один месяц. Прекращение курения в течение двух лет приводит к снижению риска коронарной смерти на 36 % и нефатального инфаркта миокарда на 32 %.
Известно, что болезнь легче предупредить, чем вылечить.
«Почему мы все время делаем акцент на профилактике? В основе патологий обычно лежит атеросклероз, протекающий многие годы скрытно и, как правило, уже сильно выраженный при проявлении симптомов. Смерть, инфаркт миокарда и инсульт часто вызываются внезапно, когда медицинская помощь недоступна и поэтому многие лечебные вмешательства неприменимы. Современные методы лечения — медикаментозные, эндоваскулярные, хирургические — не устраняют причину сердечно-сосудистых заболеваний, поэтому риск сосудистых катастроф остается высоким», — говорит академик РАМН Рафаэль Оганов.
Существуют ли доступные и эффективные стратегии профилактики?
Основываясь на концепции факторов риска, во всем мире для осуществления профилактики выделяют три стратегии: популяционную, высокого риска и вторичную профилактику.
1. Популяционная стратегия профилактики заключается в воздействии на факторы образа жизни и окружающей среды, а также их социальные и экономические детерминанты, которые увеличивают риск развития заболеваний, обусловленных атеросклерозом, среди всего населения. Преимуществом этой стратегии является снижение распространенности факторов риска и оздоровление большей части населения. Недостатком является низкая мотивация и часто незаметная польза для отдельного индивидуума общества.
2. Стратегия высокого риска заключается в выявлении лиц с факторами риска и немедикаментозной (оздоровление образа жизни) и медикаментозной коррекции факторов риска. Эффективность проведения стратегии заключается в достижении и сохранении целевых уровней факторов риска.
3. Вторичная профилактика заключается в выявлении лиц с ранними стадиями заболеваний и проведении лечебных и профилактических, включая оздоровление образа жизни, мероприятий для предупреждения прогрессирования сердечно-сосудистых заболеваний, обусловленных атеросклерозом.
Эти три стратегии не следует противопоставлять — они взаимно дополняют друг друга и максимальный эффект достигается при использовании всех трех стратегий.
Улучшение ситуации в отношении влияния сердечно-сосудистых заболеваний на здоровье населения России возможно путем совместных действий системы здравоохранения и других правительственных, частных и общественных организаций по профилактике и коррекции факторов риска и ранних стадий заболеваний.
«В конце концов, ни государство само по себе, ни отдельный человек сам по себе, ни какая-то группа людей не может изменить ситуацию до тех пор, пока в сознании всего гражданского общества не будет ясности в отношении того, как мы должны жить, чтобы жить долго и качественно», — подводит итог академик РАМН Лео Бокерия.
Анна Любоведская, Анатолий Ковалев
