
1. Актуальность темы. Диагностика, дифференциальная диагностика, стандарты терапии
Диагностика и дифференциальная диагностика кардиалгий лежат в пределах таких дисциплин, как кардиология, ревматология, пульмонология, неврология, вертебрология, психиатрия, эндокринология. Тщательный анализ болевых ощущений дает возможность правильно поставить диагноз ИБС в 60–70 % случаев на амбулаторно-поликлиническом этапе, не прибегая к сложным инструментальным методам исследования. В 90 % случаев причины кардиалгий связаны с ИБС, патологией плевры и легких, патологией опорно-двигательного аппарата, с нервно-психическими расстройствами. Однако велико количество больных, у которых диагностика кардиалгий обусловлена неправильной трактовкой болевых ощущений и инструментальных исследований. Несмотря на внедрение все новых и новых методов исследования, которые позволяют верифицировать характер патологии, число врачебных ошибок при возникновении болей в области грудной клетки не уменьшается. Поэтому распознавание специфической патологии с учетом характера болевого синдрома остается актуальной проблемой для ее позитивного и своевременного решения как молодыми врачами, так и специалистами с большим врачебным опытом.
2. Определение боли и ее краткая характеристика
Боль — это крайне неприятно отягощающее переживание, травмирующее психику человека, лишающее его многих качеств нормальной жизни и деятельности и определяющее такое его психофизиологическое состояние, которое сигнализирует о действии факторов, угрожающих организму, и вызывает определенную реакцию его органов и систем. Реакция на боль у чувствительных людей может быть настолько невыносимой, что приводит к таким расстройствам психики, которые могут быть несовместимыми с жизнью.
3. Характеристика боли, возникающей в области сердца, и причины ее возникновения
Боль в области сердца обусловлена нарушением кровотока в клеточных и тканевых структурах, связана со спазмом гладкой мускулатуры, воспалительными и дистрофическими процессами; боль возникает при раздражении периферических нервов, афферентных путей, которые входят в систему симпатической и парасимпатической нервной системы, а также связана с нарушением функции опиатных рецепторов, активизацией нейрогормонов — энкефалинов и эндорфинов; боль может быть обусловлена нарушениями в центральной нервной системе.
4. С какими факторами и процессами связана дифференциация болевых ощущений?
Болевые ощущения имеют качественные и количественные характеристики, зависят от их длительности, распространения, эмоционального окрашивания, условий их появления и усиления, сопутствующих проявлений, способов их облегчения. От того, как врач относится к оценке болевых ощущений, зависит терапевтический (лечебный и облегчающий) и ятрогенный (усиливающий болевые ощущения или провоцирующий их возникновение) характер боли у больного.
5. Каковы особенности состояния психики у больного со стенокардией и его восприятие болевых ощущений?
При обследовании больных с невыраженными проявлениями стенокардии существенных отклонений в их психоэмоциональном состоянии не отмечается. Интенсивные приступы грудной жабы приводят к ипохондрическим и депрессивным нарушениям психики у больных; они постоянно ощущают беспокойство, проявляют чрезмерную впечатлительность, неуверенность в своих действиях и в принятых решениях. Многие скрывают свои ощущения, но у части из них отмечается пунктуальность и стремление исполнять все предписанные врачом рекомендации.
6. В чем особенность психики больных с нестабильной стенокардией и угрожающим инфарктом миокарда?
У данной категории больных возникает ощущение подсознательного страха и чувство приближающейся смерти.
7. Каковы особенности болезненных ощущений при стенокардии?
Особенности стенокардитической боли — в ее характере: боль приступообразная, давящая, сжимающая, пекущая, связанная с физической или эмоциональной нагрузкой, метеорологическими условиями, например переходом из теплого помещения в холодное, выходом на холод в зимнее время. Локализация боли — загрудинная с иррадиацией в левую половину шеи, лопатку, верхнюю челюсть или в обе конечности. Продолжительность боли — от 20 с до 2–3 мин, максимум 15 мин. Провоцирующие факторы — физическое напряжение, эмоциональные переживания, переедание. Купирование приступов боли нитроглицерином.
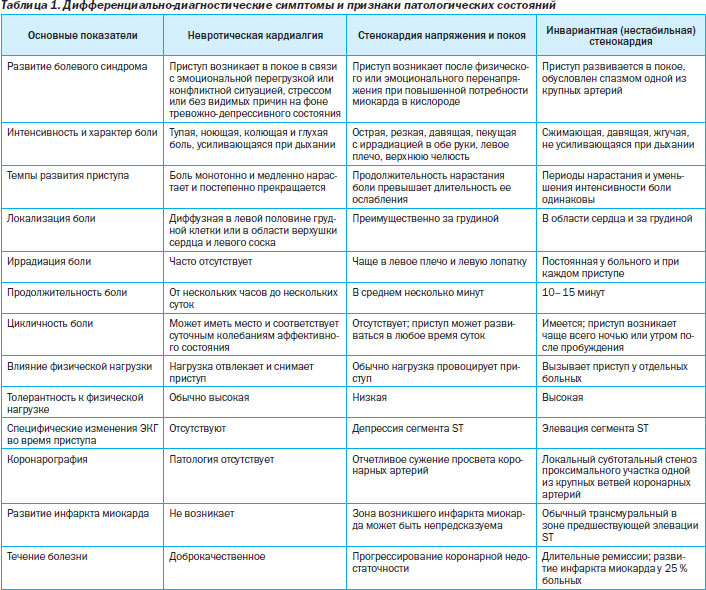
8. На чем основана дифференциальная диагностика невротической формы боли в грудной клетке и острой коронарной недостаточности (инвариантной стенокардии и стенокардии напряжения и покоя)?
В табл. 1 представлено 13 дифференциально-диагностических симптомов и признаков трех патологических состояний.
9. Что лежит в основе диагноза нейроциркуляторной дистонии (НЦД)?
Наследственно-конституционные данные, черты личности, острые и хронические психоэмоциональные стрессы, физические и интеллектуальные перенапряжения, инфекционные заболевания с латентным или рецидивирующим течением. Это своеобразная кардиалгия плюс нервно-вегетативные симптомы.
10. В чем особенность вегетативных пароксизмов при НЦД?
Вегетативные пароксизмы возникают спонтанно, чаще ночью в период сна или утреннего пробуждения; сопровождаются сердцебиением, болью в сердце, чувством нехватки воздуха, повышением АД. Их продолжительность 2–3 часа; после приступа на несколько дней остается чувство слабости.
11. Диагностические критерии НЦД.
Основные:
А. Своеобразные кардиалгии (боль в прекардиальной области, «прострелы», нитроглицерин действует отрицательно, вызывая головную боль или тахикардию; различают 5 типов кардиалгий по В.И. Маколкину, С.О. Абакумову, Москва).
Б. Характерны нарушения в дыхании (поверхностное и ускоренное дыхание с коротким вдохом, чувство спазмирования горла, «неудовлетворенность» коротким выдохом, плохое самочувствие в душном помещении).
В. Необычная лабильность пульса и АД.
Г. Нарушения ритма в комбинации с изменением зубца Т.
Д. Лабильность зубцов Т и сегмента ST при функциональных ЭКГ-пробах.
Дополнительные:
А. Кардиальные симптомы: тахи-, брадикардия, экстрасистолии, гиперкинетическое состояние кровообращения.
Б. Вегетативные пароксизмы, головные боли, гипералгезия.
В. Психоэмоциональные расстройства: чувство внутренней дрожи, раздражительность, возбужденность, беспокойство.
Г. Астенический синдром: снижение показателей трудоспособности.
Д. Доброкачественное течение заболевания без грубых неврологических и психических расстройств.
Достоверный диагноз устанавливается при наличии двух основных критериев и не менее двух дополнительных.
12. Каковы принципы лечения НЦД?
На первом этапе лечения — психотерапия, гимнастика, аутогенная тренировка, рефлексотерапия. При раздражительности — корень валерианы, пустырник, поливитамины с микроэлементами, транквилизаторы; при тахикардии — бета-блокаторы, верапамил; при депрессии — антидепрессанты; метаболические препараты — аспаркам, АТФ-лонг, эспо-липон.
13. Что входит в понятие «вегетативно-дисгормональная миокардиодистрофия»?
Осложнения предменструального синдрома, обусловленного хроническим воспалением придатков, повторными абортами, патологическими родами, психотравмами, а также климактерическая миокардиодистрофия.
14. Каковы способы диагностики климактерической миокардиодистрофии?
Диагноз климактерической миокардиодистрофии основан на выявлении кардиального, астенического и вегетативно-патологических синдромов. Кардиальные синдромы проявляются в форме боли в сердце, сердцебиения и в затрудненном дыхании. Все вышесказанное протекает на фоне вегетативных проявлений (приливы, чувство жара, приступы головной боли, полиурия). В психолого-неврологическом статусе превалируют тревога, ипохондрия и депрессия. На ЭКГ — отрицательный Т, диффузный характер патологии и положительные пробы на ЭКГ с хлористым калием и бета-блокаторами по нивелированию отрицательности зубца Т.
15. Каковы стандарты терапии климактерической миокардиодистрофии?
При сердцебиении — беллатаминал, резерпин, но в отсутствие депрессии показаны половые гормоны — эстрогены и андрогены. Широко используют метаболическую терапию — аспаркам, АТФ-лонг, эспалипон.
16. Каковы особенности болевого синдрома при миокардитах?
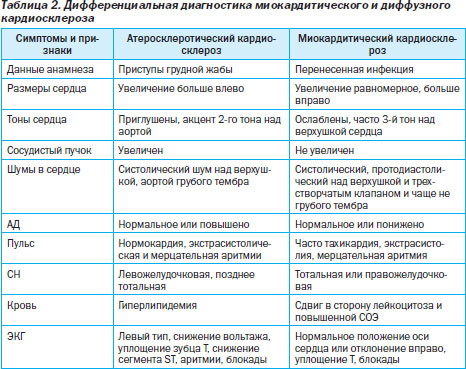
Кардиалгия наблюдается у половины больных с острым и рецидивирующим воспалительным процессом миокарда. Этиологическими вариантами миокардитов являются вирусный, аллергический, вследствие химических и физических повреждений, миокардиты неясного генеза. Боль при миокардитах в прекардиальной области — постоянная, колющая, сжимающая и пекущая без иррадиации, возникающая в покое и усиливающаяся при эмоциональном и физическом напряжении, резистентная к нитратам и купируемая нестероидными препаратами и анальгетиками. Кардиалгия сопровождается одышкой, сердцебиением, экстрасистолиями, появлением блокад 1-й и 2-й степени. На ЭКГ — тахикардия, экстрасистолия, блокады, депрессия ST, остроконечный или отрицательный зубец Т с нормализацией показателей ЭКГ в период реконвалесценции, но с развитием миокардитического кардиосклероза.
Дифференциальная диагностика миокардитического и диффузного кардиосклероза представлена в табл. 2.
17. Каковы проявления кардиалгии у больных с пролапсом митрального клапана (ПМК)?
Ведущими жалобами при ПМК являются неприятное ощущение в области сердца и сжимающие, колющие, ноющие боли длительного характера, возникающие внезапно при психофизических и физических усилиях. Кардиалгия при ПМК объясняется ишемией папиллярных мышц и стенок левого желудочка в связи со сдавлением провисшими митральными клапанами и усиливающейся регургитацией крови из желудочков сердца в предсердия. Боли сопровождаются астеноневротическим и вегетативно-сосудистым синдромом с раздражительностью, эмоциональной лабильностью, быстрой утомляемостью, синкопальными состояниями, нарушениями сна и головной болью. При аускультации — систолический шум, обычно выслушиваемый врачами у взрослого с детства. При осмотре — астеническая конституция, слабо развитые мышцы, деформация грудной клетки. Эти наблюдения — свидетельства генетического дефекта соединительной ткани, включая сердечные клапаны. Внезапно возникающие нарушения ритма — объективное проявление, которое приводит к нарушению мозгового кровообращения, а при значительном физическом напряжении, например при беге на дальние дистанции, заканчивается внезапной смертью из-за возникшей фибрилляции желудочков как следствия нестабильности сердечного ритма с появлением экстрасистолии «R на Т», т.е. когда R как бы «наслаивается» на Т. Систолический шум позднего характера, т.е. в конце систолы, выслушивается на верхушке сердца и сопровождается «кликом», т.е. акцентуированным звуком на сердце при аускультации и фиксируемым на фонокардиограмме, который может то появляться, то исчезать. На ЭКГ — уплощение зубца Т или гигантский Т с депрессией ST и экстрасистолами. Лечение бета-блокаторами, пустырником или валерианой.
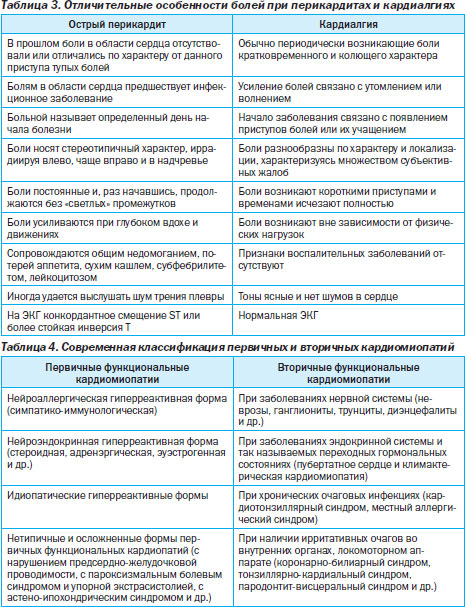
18. Чем характеризуются кардиалгии при перикардитах?
Воспаления перикарда могут быть бактериальной, вирусной, аллергической, постинфарктной (синдром Дреслера) или неустановленной природы.
Отличительные особенности болей при перикардитах и кардиалгиях представлены в табл. 3.
19. Характеристика функциональных кардиопатий в соответствии с классификацией первичных и вторичных кардиомиопатий
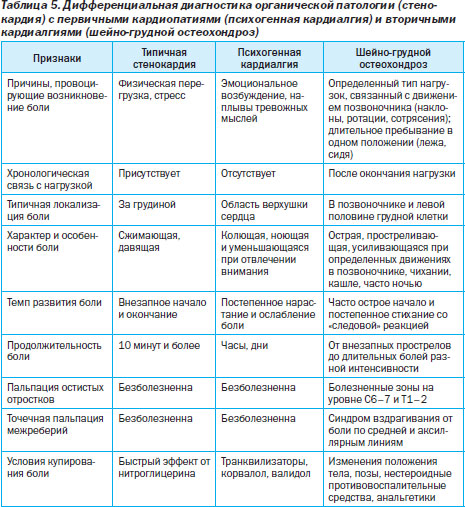
Функциональные болезни сердца — весьма распространенный вид патологий, основные симптомы которых весьма сходны с соответствующими органическими заболеваниями. Их объединяет большая группа болезней, в основе которых лежат нарушения нейрорегуляторных систем, которые не приводят к развитию необратимых дегенеративных процессов и снижению основных функций сердца и внутренних органов.
В табл. 4 приведена современная классификация первичных и вторичных кардиомиопатий.
Дифференциальная диагностика органической патологии (стенокардия) с первичными кардиопатиями (психогенная кардиалгия) и вторичными кардиалгиями (шейно-грудной остеохондроз) представлена в табл. 5.
20. Каковы особенности болей при плевритах?
При левостороннем плеврите больной жалуется на болезненные ощущения в нижних и боковых отделах грудной клетки на протяжении нескольких дней на фоне общей слабости, сухого надсадного кашля; боль усиливается при дыхании. При осмотре — отставание той или иной половины грудной клетки; при аускультации — шум трения плевры различного тембра (от нежного до грубого); боль уменьшается при применении анальгетиков.
21. Что такое спаечная кардиалгия?
Это прежде всего плевроперикардиальные спайки, при которых возникает острая колющая или режущая боль в области сердца, которая усиливается при резких наклонах туловища, при поднятии головы или резком отклонении головы назад. Болевые приступы возникают часто при переменах климата, особенно у метеопатов.
22. В чем особенности болевого синдрома при тромбоэмболии легочной артерии (ТЭЛА)?
Болевой синдром при ТЭЛА протекает на фоне острой дыхательной недостаточности, тахикардии и снижения АД. При этой патологии на фоне инфаркта легких возникает лихорадка, связанная с болью и усиливающаяся при акте дыхания и кашле. При основных поражениях главного ствола легочной артерии и ее крупных ветвей боль интенсивная и длительная, локализована за грудиной в верхней ее части с иррадиацией в межлопаточную область, верхние конечности и эпигастрий. Продолжительность боли при поражении долей и сегментов легких — от 10 минут до нескольких часов. Уменьшение боли от наркотических анальгетиков и препаратов нейролептоаналгезии (фентанил, дроперидол) в сочетании с фибринолитическими средствами (актилизе) и антикоагулянтами (гепарин) улучшает состояние больных. При отсутствии эффекта от проводимой терапии проводят экстренное удаление тромба-эмбола из легочной артерии в условиях кардиохирургического отделения.
23. В чем особенности болевого синдрома при расслаивающей аневризме аорты?
Характеризуется резкой и жестокой болью в груди, спине, подложечной области. Боль отдает вниз в поясницу, в нижние конечности, что сопровождается резким возбуждением больного. Вскоре наступает картина коллапса. Различают в зависимости от локализации расслоения аорты мозговой, желудочно-кишечный, почечный и сердечно-сосудистый варианты. Лечение осуществляется путем оперативного вмешательства (резекция и протезирование аорты).
24. Какова симптоматика болей в груди при раке легких?
Первые проявления центрального рака — кашель и боль в груди, обусловленные ростом опухоли и прорастанием стенки бронхов. При левостороннем раковом поражении боль в области сердца констатируется у 20–70 % больных; эта боль бывает тупой, при ее распространении боль усиливается и может быть купирована нестероидными противовоспалительными средствами, трамадолом, аминазином; при дальнейшем усилении болей показаны наркотические средства: промедол, омнопон, но на каком-то этапе к ним развивается резистентность.
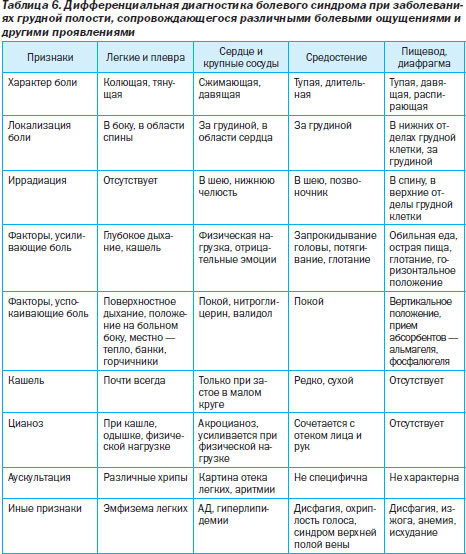
Дифференциальная диагностика болевого синдрома при заболеваниях грудной полости, сопровождающегося различными болевыми ощущениями и другими проявлениями, представлена в табл. 6.
25. Какую роль в имитации заболеваний сердца играет остеохондроз шейного и грудного отделов позвоночника?
Шейно-грудной остеохондроз — дегенеративный процесс в хрящевой и костной частях позвоночника, что обусловливает утончение межпозвоночных дисков, образование грыж дисков и разрастание костей с нарушением в парапозвоночных структурах, в результате чего травмируются паравертебральные ганглии, позвоночная артерия и симпатические ганглии, которые окружают шейно-грудной отдел позвоночника. Клинически все это проявляется разнообразием субъективных симптомов и объективных признаков.
Клиника поражений верхних отделов позвоночника складывается из грудных и шейных болевых симптомов, симпаталгий с вегетативными расстройствами. Характер боли ноющий, сверлящий (проекционная боль), пекущий (симпаталгия), сопровождается «прострелами» (корешковый синдром) и продолжается несколько недель.
Болевой синдром в области сердца, связанный с ИБС, часто совпадает с обострениями в шейно-грудном отделе позвоночника. Однако позитивный эффект на течение ИБС от лечения остеохондроза не должен притуплять внимание врача в отношении самостоятельного лечения стенокардии и возможности развития инфаркта миокарда у этих больных, которые могут воспринимать обострение остеохондроза, ведя врача по ложному пути их субъективных ощущений.
Методы лечения остеохондроза состоят в применении лечебной гимнастики и воротника Шанца, электрофореза йодистого калия и новокаина, фонофореза гидрокортизона, импульсной терапии, а также препаратов афлутопа, зинаксина, румалона и др. в качестве фоновой терапии.
26. Каковы особенности диагностики межлопаточного болевого синдрома (МБС)?
Данный МБС является проявлением грудного остеохондроза. Боль, связанная с артрозом позвоночно-реберных суставов, ощутимая при форсированном дыхании, распространяясь по межреберным промежуткам, воспринимается как сжатие «обручем» груди и продолжается часами, но проходит при определенном движении туловища. Лечение сводится к назначению фастум геля, нестероидных препаратов, диклофенака натрия внутримышечно.
27. Плечелопаточный периартроз (ПЛП). Какова его связь с болевым синдромом?
ПЛП, или синдром Дюплея, развивается постепенно и связан с ограничением движения плечевого сустава. Сначала боль в плечевом суставе возникает в период движения в нем; затем боль проявляется спонтанно, принимая ноющий или пекущий характер. Усиливается боль при одевании, заведении рук за спину. Левосторонний ПЛП имитирует стенокардию или начало инфаркта миокарда.
28. Синдром «плечо — кисть» (синдром Стейнброка). Какова его связь с болью, характеризующейся свойствами симпаталгии?
Синдром Стейнброка характеризуется возникновением отека кисти и проявляется симпаталгией; длительность отека 6–12 мес. Постепенно развивается атрофия мышц кисти, остеопороз в области кисти и плеча. Конечная стадия — полная потеря функции пальцев. Лечение — анальгетики, нестероидные противовоспалительные препараты (НПВП), транквилизаторы.
29. Лопаточно-реберный синдром (ЛРС). Как при нем происходит имитация левосторонней боли, воспринимаемой больными как стенокардия?
Основным клиническим проявлением ЛРС является чувство тяжести и боли в области лопатки. Боль ноющая, пекущая, иррадиирует в шею, надплечья, в переднюю грудную стенку; при левосторонней локализации боль воспринимается больными как сердечная. Лечение сводится к новокаин-гидрокортизоновой инфильтрации в месте крепления мышцы к лопатке, проведению электрофореза с новокаином, йодистым калием.
30. Синдром позвоночной артерии, или заднешейный симпатический синдром (ЗШСС), как вариант имитации сердечной патологии
Основным проявлением ЗШСС является симпаталгия, проявляющаяся болями в области сердца. Больные жалуются на чувство жара, дискомфорт в левом плече; доминирует триада симптомов: боль в затылочной области с распространением на голову, скоропреходящее нарушение равновесия, шум в ушах. Лечение сводится к применению кавинтона на протяжении 2 месяцев, цинаризина, сермиона, пирацетама, НПВС.
31. Синдром передней грудной клетки (СПГК). Каково его отношение к кардиалгиям?
В отличие от стенокардии боли при СПГК продолжаются днями, неделями, годами. Они провоцируются охлаждением тела, резкими движениями; при пальпации — болезненность в больших грудных мышцах; иррадиация для стенокардии нехарактерна. Боль уменьшается при применении анальгетиков.
32. Синдром Титце. Каково его отношение к сопутствующим сердечно-сосудистым заболеваниям, ХНЗЛ и онкопатологии?
Реберно-хрящевой синдром, или синдром Титце, проявляется болевыми ощущениями ноющего характера с иррадиацией в шею, плечо; провоцирующие факторы — форсированное дыхание, кашель, охлаждение. Отмечается припухлость реберных хрящей размером с лесной орех. Лечение сводится к купированию боли с помощью анальгетиков.
33. Опоясывающий лишай (ОЛ) и межреберный болевой синдром (МБС). Как они могут проявлять себя в роли дестабилизаторов течения стенокардии и инфаркта миокарда?
Диагностические трудности возникают в начальных стадиях заболевания ОЛ, в меньшей степени — после возникновения высыпаний, когда больного беспокоит жгучая боль. ОЛ способен нарушать стабильное течение стенокардии и усложнять течение инфаркта миокарда; для лечения используют ацикловир, виразол на протяжении 1–2 недель.
МБС проявляется спонтанной болью, которая распространяется при проведении пальпации межреберных промежутков и выявлении их болезненности. Дифференцируют МБС от опухолей спинного мозга. Констатация МБС требует тщательного обследования; следует воздерживаться от проведения физиотерапевтических процедур.






