Газета «Новости медицины и фармации» 8(321) 2010
Вернуться к номеру
Специфічна імунотерапія алергічних захворювань органів дихання — найбільш ефективна сучасна технологія їх лікування
Авторы: Б.М. Пухлик, І.В. Гогунська, І.В. Корицька. Асоціація алергологів України
Версия для печати
 Серед багатьох технологій лікування низки алергічних захворювань (АЗ) за вірогідно ефективні сучасна медицина визнає тільки ті, докази успішності яких науково доведені (evidence-based medicine).
Серед багатьох технологій лікування низки алергічних захворювань (АЗ) за вірогідно ефективні сучасна медицина визнає тільки ті, докази успішності яких науково доведені (evidence-based medicine).
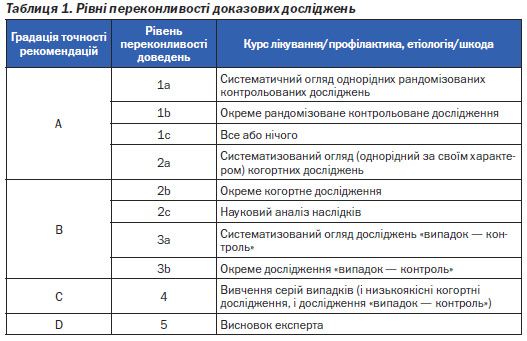
За A. Zancetti (2005) є такі рівні доказових наукових досліджень:
Згідно з рекомендаціями лідера в галузі доказової медицини — Британського Кокранівского центру — рівень доказів є таким:
А — базуються на результатах кількох великих рандомізованих контрольованих досліджень, метааналізі багатьох рандомізованих досліджень або результатах хоча б одного рандомізованого контрольованого дослідження;
В — базуються на результатах принаймні одного нерандомізованого дослідження високої якості;
С — базуються на думці експертів за відсутності даних якісних клінічних досліджень.
Наводиться і більш поглиблена градація доказових досліджень (табл. 1).
У медичній світовій літературі останнього десятиріччя опубліковано достатньо теоретичних і клінічних досліджень, що підтверджують ефективність специфічної імунотерапії (СІТ). У 2006 році Всесвітня організація з алергії (Wolrd Allergy Organization, WAO) провела опитування в усіх країнах світу і виявила, що тільки в Бангладеш і Монголії специфічна імунотерапія (СІТ) не використовується. Своєрідний «ренесанс» СІТ пояснюється, по-перше, певними досягненнями у вивченні патогенезу АЗ, механізмів їх фармакотерапії і СІТ. Зокрема, доведені такі імунологічні механізми СІТ (І.С. Гущин, 1998; та інші):
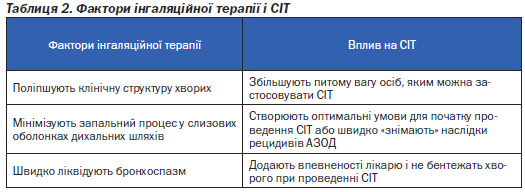
«Другому диханню» СІТ також сприяло створення нового класу фармакопрепаратів для лікування АЗ (насамперед, інгаляційних глюкокортикостероїдів і бронхолітиків). Їх застосування суттєво розширило коло пацієнтів, у яких проведення СІТ є доцільним (табл. 2).
І нарешті, третім важливим аспектом розвитку СІТ стало створення лікувальних алергенів, які можна застосовувати неінвазійним шляхом [3–5].
При аналізі світової літератури виявлено, що лікування хворих на АЗ алергенами (інсектна алергія, полінози, бронхіальна астма (БА), побутові ринокон''юнктивіти) в умовах застосування передсезонної, інтенсивної або цілорічної СІТ у 60–80 % пацієнтів має відмінні або добрі результати (Bonifazi F. et al., 1980; De Beule R., 1983; Muller, 1983; Wuthrich B., 1984; Трубкина Н.Н., 1997; Черняк Б.А. и др., 1997; Тихомирова С.В., 1998; Просекова Е.В. и др., 1998; Урванцева И.А. и др., 1998; Петрова Т.И., Герасимова Г.А., 1998).
Є багато підстав вважати, що в пострадянських країнах наукові розробки та технологія СІТ мали один із найвищих рівнів у світі. Кращі традиції СІТ збереглися і розвинулися в пострадянській Україні [1, 9, 13, 14]. Цьому сприяли певна спрямованість підготовки алергологів, розвиток виробництва алергенів в Україні, а також низка переваг СІТ (у тому числі й економічних, що є важливим для незаможного населення) над фармакотерапією. Це, зокрема, підтверджує зростання потреби алергологічної служби України в діагностичних і лікувальних вітчизняних алергенах за часи незалежності (рис. 1).
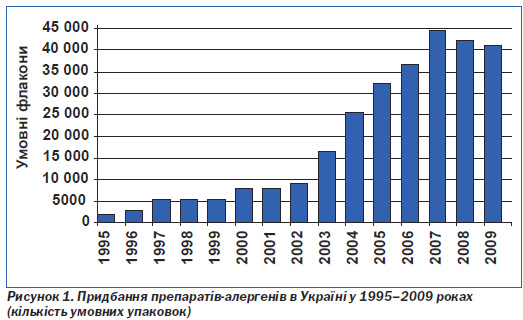
Як видно з рис. 1, за 15 років придбання алергенів в Україні зросло у 13,79 раза. Тільки в період економічної кризи почав спостерігатися деякий спад потреби в алергенах (у межах 5 %). Це також можна сприймати як важливий доказ ефективності специфічної діагностики і СІТ алергенами, оскільки неефективне лікування не зумовило б зростання потреби в алергенах.
Так, за даними І.В. Корицької [7, 8], через 8 місяців безпосередні результати лікування 50 хворих на алергічну бронхіальну астму (АБА) були такими: відмінні результати були отримані у 30,5 % хворих, добрі — у 41,7 %, задовільні — в 11,1 %, без змін — у 16,7 %. Негативних результатів чи погіршення стану хворих, виражених побічних реакцій не було відмічено.
С.М. Недєльська [9] при проведенні СІТ дітям з АБА побутової етіології досягла позитивних результатів у 90,94 % хворих із легким перебігом і в 96,94 % дітей із середньотяжким перебігом захворювання. Вона вважає, що тривалість СІТ у таких хворих має становити 4–5 років. Це відповідає рекомендаціям вищенаведеного документа ВООЗ.
Найбільш широкі дослідження щодо ефективності СІТ при алергічному риніті (АР) і БА за допомогою пероральних драже з сумішшю алергенів кліщів, домашнього пилу і пір''я подушок було проведено в Україні під нашим керівництвом групою фахівців з 11 областей і наукових установ України у 2004 році. До розробки увійшли 1194 хворі, у тому числі 608 із цілорічним алергічним ринітом (ЦАР) і 586 з АБА з гіперчутливістю до побутових алергенів. Серед них було 575 дітей і 619 дорослих. 847 хворих отримували СІТ протягом 1 року, 347 — протягом 2 років. В усіх практичних і наукових установах було отримано однотипні результати, що дало право аналізувати їх разом.
При пероральній імунотерапії за допомогою драже при ЦАР сумарно серед дорослих і дітей у перший рік лікування вдалося досягнути 96,71 % позитивних результатів СІТ, причому сумарно питома вага відмінних і добрих результатів становила 73,11 %. Останнє відповідає вищенаведеним в офіційному документі ВООЗ даним.
На другий рік результати імунотерапії ЦАР покращилися: сумарно питома вага відмінних і добрих результатів становила 85,87 %.
Сумарно всі позитивні результати СІТ за допомогою драже у хворих на БА (96,25 %) не поступалися таким при ЦАР, як і сумарна частка відмінних та добрих результатів — 76,45 %, що також відповідає наведеним у документі ВООЗ результатам СІТ при БА (70–75 %).
На другий рік імунотерапії при БА також підвищилась ефективність СІТ: 99,39 % позитивних результатів, а сума відмінних та добрих результатів становила 85,27 %. Важливим було і те, що жодного випадку погіршення перебігу ЦАР і БА не було відмічено.
Було зареєстровано лише 9 випадків маловиражених небажаних реакцій в 1194 хворих, які лікувалися цим методом (0,75 %). Ці випадки не потребували відміни СІТ. Серед дітей (7 випадків) це зареєстровано частіше, ніж серед дорослих (2 випадки).
Щодо питання безпечності СІТ, то воно, на наш погляд, служить головним засобом «відлякування» хворих на АЗ і малокваліфікованих лікарів від проведення СІТ, який продовжує використовуватися деякими фармфірмами з метою некоректної конкуренції і просування власних фармпрепаратів на ринку України [14]. Якщо не вдаватися в деталі, можна зауважити, що за 50 років застосування цього методу в СРСР, і зокрема в Україні, діагностику алергенами було проведено десяткам мільйонів людей, а СІТ — сотням тисяч. За цей час невідомо про хоча б один випадок смертельних ускладнень використання алергенів із діагностичною та лікувальною метою.
Зокрема, І.В. Корицька [7] вказує, що при проведенні СІТ парентеральним способом протягом 3 років у 103 хворих із ЦАР і АБА місцеві реакції (сверблячка, гіперемія, локальний набряк у місці введення АГ) виникали у 17,5 % хворих. Системні реакції (легке загострення АР та БА) спостерігались у 2,9 %, гостра кропив''янка — в 1,9 % хворих. 62,9 % небажаних реакцій виникало під час фази збільшення дози алергену і тільки 37,1 % — під час підтримуючої терапії. Протягом 3-річної СІТ у жодного пацієнта не виникло загрозливих для життя станів.
Якщо керуватися цими постулатами, то наведене вище мультицентрове вітчизняне дослідження ефективності пероральної СІТ можна зарахувати за рівнем доказовості до категорій 2а і 2с, дослідження І.В. Корицької і С.М. Недєльської — до рівнів 3а.
В Україні є й інші дослідження, які за строком спостереження та рівнем доказовості можна зарахувати до 2с і 3а. Так, Є.М. Дитятковська (2009) при проведенні 3-річної СІТ парентеральним методом у хворих на поліноз досягла 45 % відмінних, 40 % добрих, 10 % задовільних і лише в 5 % незадовільних результатів. У хворих із ЦАР і АБА побутової етіології частота відмінних результатів становила 70,3 %, добрих — 23 %, задовільних — 5 %, незадовільних — 2 %.
У своїй дисертаційній роботі Р.М. Альошина [1] наводить такі дані: ретроспективний аналіз результатів СІТ у 85 хворих показав, що через 5 і більше років у хворих на ЦАР частота позитивних результатів лікування зменшилася з 76,9 ± 6,7 % до 66,7 ± 7,5 %, у хворих на АБА — відповідно з 89,7 ± 5,6 % до 72,4 ± 8,3 %. Як вказує автор, найбільша тривалість ремісії відзначалася у хворих із пилковою БА — до 8 років, з полінозом — до 18 років. Наведені дані переконливо свідчать про те, що ефективно проведена СІТ має дуже тривалий ефект. На наш погляд, оскільки проведені авторкою дослідження були рандомізованими, їх можна віднести до градації А.
Як ми вже вказували, все ширше у світі застосовуються неінвазивні способи СІТ, зокрема сублінгвальна імунотерапія (СЛІТ) (під''язичне введення крапель розчиненого алергену). У своїй статті «Успіхи сублінгвальної імунотерапії» (2006) відомі вчені Giovanni Possalacqua, Laura Guerra, Federica Fumagalli, Enrico Compalati,
G. Walter Canonica [19–24] роблять висновки, що цей метод СІТ є ефективним при алергічних ринітах, а побічні реакції при його проведенні є не дуже небезпечними і їх частота не перевищує 5 %.
Г.М. Драннік та І.П. Кайдашев (2007) у своїх методичних рекомендаціях, присвячених методу сублінгвальної імунотерапії, наводять десятки доказових наукових досліджень, здійснених закордонними авторами, спільна думка яких також свідчить про високу ефективність і безпечність, а також про ремісію, що триває роками.
Таким чином, в основному дані, отримані вітчизняними фахівцями, збігаються з висновками закордонних колег, а іноді і переважають їх. Слід зауважити, що в Україні класична СЛІТ поступилася пероральній СІТ за допомогою драже з алергенами, виготовленими за особливою технологією. Вони довгий час розсмоктуються в роті, що:
Дуже важливим для хворих і для лікарів (з огляду на співпрацю з хворим) є економічний аспект СІТ, особливо пероральної. Вона є суттєво дешевшою за базову фармакотерапію ЦАР і АБА, оскільки інтенсивність (а отже, і вартість) СІТ з роками зменшується, а фармакотерапії — у кращому разі залишається незмінною.
Підсумовуючи, можна до переваг перорального методу СІТ зарахувати:
З огляду на вищенаведене, а також з урахуванням сталих традицій щодо СІТ застосування цього методу в Україні постійно зростає. Так, дані головних алергологів регіонів України у 2006–2008 роках щодо кількості пацієнтів на СІТ наведені в табл. 3.
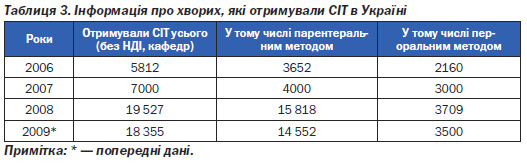
Як видно з табл. 3 та якщо зважити, що ще 5–7 років тому назад пероральна СІТ була «дивиною» для більшості алергологів України, можна вважати, що є певний прогрес у розвитку методу СІТ в Україні. Основних недоліків два:
Висновки
1. Літературні джерела свідчать про наявність низки механізмів СІТ, які на відміну від фармакотерапії впливають практично на всі ланки патологічного процесу при АЗ.
2. Висока якість вітчизняних алергенів і наявність сучасних інгаляційних фармакопрепаратів дали змогу суттєво підвищити ефективність СІТ і зробити безпечним її застосування при АЗ органів дихання, що підтверджено доказовими науковими дослідженнями.
3. Алергологи України за роки незалежності України у 14 разів збільшили використання діагностичних і лікувальних алергенів, а охоплення інвазивними і неінвазивними методами СІТ хворих на АЗ має тенденцію до зростання.
