Газета «Новости медицины и фармации» 7(320) 2010
Вернуться к номеру
Принципы диетотерапии
Авторы: Ю.И. Седлецкий, д.м.н., профессор. Санкт-Петербургский государственный медицинский университет
им. академика И.П. Павлова
Версия для печати
 Основное звено патогенеза ожирения — это положительный энергетический баланс, который наблюдается при условии, когда поступление энергии превышает ее расход. То есть в организме происходит запас энергии в виде жиров. Поэтому основой терапии любой формы ожирения будет сокращение поступления энергии с пищей. Источниками энергии являются пищевые макронутриенты (жиры, углеводы и белки). Каковы же состав и функции основных групп питательных веществ?
Основное звено патогенеза ожирения — это положительный энергетический баланс, который наблюдается при условии, когда поступление энергии превышает ее расход. То есть в организме происходит запас энергии в виде жиров. Поэтому основой терапии любой формы ожирения будет сокращение поступления энергии с пищей. Источниками энергии являются пищевые макронутриенты (жиры, углеводы и белки). Каковы же состав и функции основных групп питательных веществ?
Состав и функциональные особенности основных групп питательных веществ
Белки, углеводы и жиры по составу и в функциональном отношении неоднозначны (табл. 1).
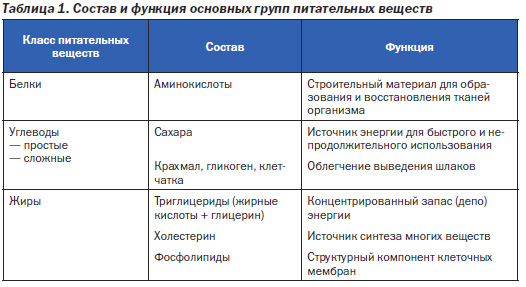
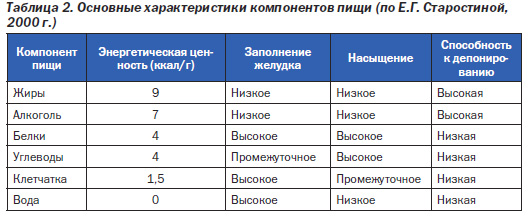
Почему жиры способствуют перееданию? В процессе эволюции так сформировался «сберегающий» генотип, что калории жиров легче откладываются «про запас», чем калории углеводов. Кроме того, окисление жиров происходит более медленно, чем окисление углеводов и белков. Жиры имеют высокую калорическую плотность. Давно замечено, что жиры вызывают более слабое чувство насыщения, чем углеводы и белки. Жиры придают пище более приятный вкус. Наконец, существуют «скрытые» жиры, имеющие высокую калорийную ценность. Основные характеристики компонентов пищи (макронутриентов) отражены в табл. 2.
Состав и типы редукционных диет, показания и противопоказания к их применению
При обычном питании у лиц с нормальной МТ обычно в суточном пищевом рационе содержится белков 15–20 %, жиров — 40 %, углеводов — 40–45 %. При ожирении качественный состав пищи должен быть иным. Рекомендуется умеренно гипокалорийное, низкожировое питание с индивидуально подобранным дефицитом энергии, так чтобы в пище белки составляли те же 15–20 %, жиры — менее 30 %, из них должно быть 1/3 животного жира и 2/3 растительного (Е.А. Беюл и др., 1985). Углеводы ввиду низкой способности к депонированию должны составлять не менее 55–60 % от суточной калорийности. При этом суточный дефицит калорийности должен составлять 500–600 ккал по сравнению с привычной для данного пациента калорийностью. Этому соответствует диета («пирамида»), предлагаемая немецкими диетологами (рис. 1).
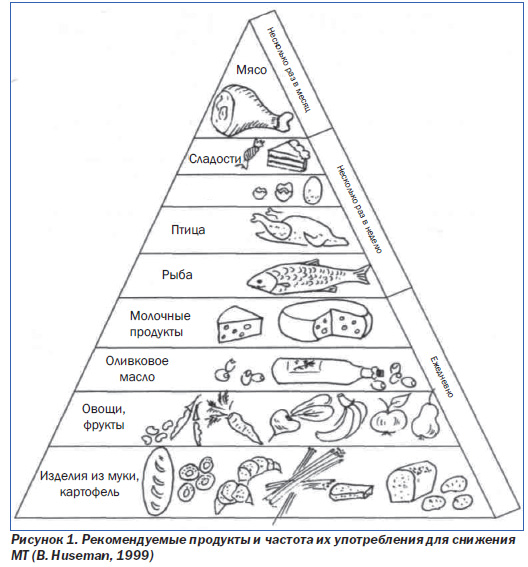
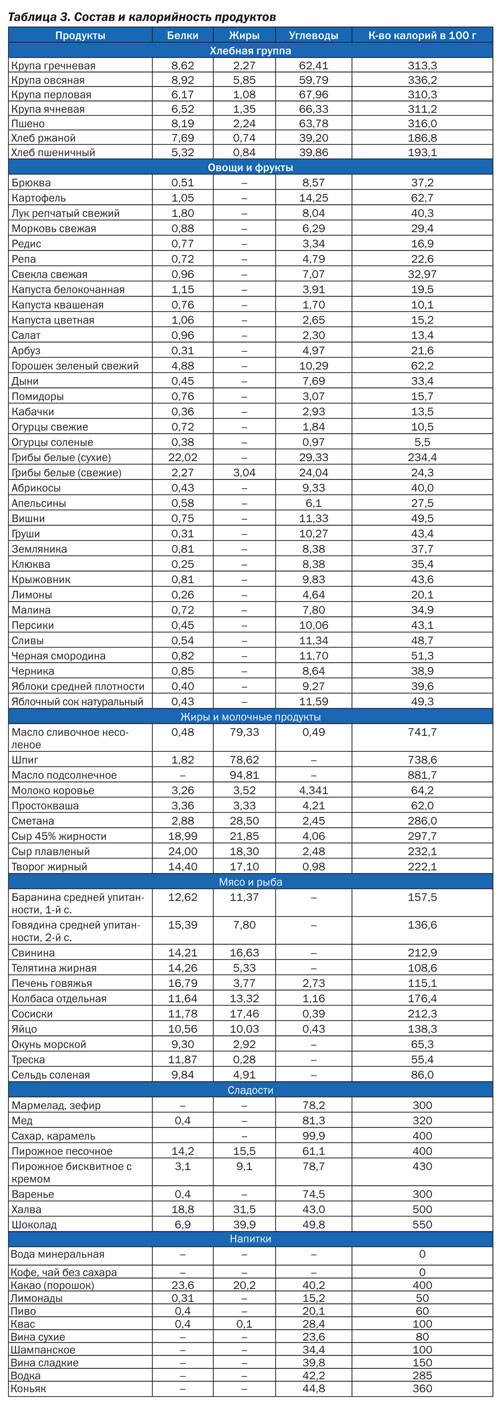
По данным В. Huseman, такая не очень строгая диета позволяет достичь 10 % потери МТ в течение нескольких месяцев. При этом пища должна содержать все необходимые питательные вещества, и такой рацион пациент может и должен соблюдать очень длительный период времени. Ян Татонь (1988) предложил составлять пищевой рацион по калорийности согласно табл. 3.
Для снижения МТ при ожирении во Всемирной организации здравоохранения был разработан расчет суточной калорийности умеренно гипокалорийного рациона. Сначала производится расчет скорости основного обмена, затем — расчет суммарного расхода энергии и гипокалорийного суточного калоража.
1. Расчет скорости основного обмена.
Женщины:
Мужчины:
Для перевода из мДж в ккал полученный результат умножают на 240, и уже затем производится расчет суммарного расхода энергии с поправкой на физическую активность.
2. Расчет суммарного расхода энергии.
При низкой физической активности скорость основного обмена (в ккал) умножается на 1,1, при умеренной физической нагрузке — на 1,3, при высокой физической нагрузке скорость основного обмена (в ккал) умножается на 1,5.
Имея расчет суммарного расхода энергии, приступаем к III этапу расчета суточной калорийности.
3. Расчет гипокалорийного суточного калоража.
От суммарного расхода энергии отнимаем 500–600 ккал и получаем суточную калорийность, рекомендованную для похудения конкретного пациента.
Приводим пример расчета индивидуальной гипокалорийной диеты в зависимости от физической нагрузки: мужчина 40 лет с массой тела
0,0484 ×
Полученную цифру в мДж переводим в ккал:
8,9774 × 240 = 2154,8 ккал.
Для облегчения расчета эту цифру скорости основного обмена округляем до 2155 ккал. Далее производим расчет суточной калорийности, необходимой для поддержания массы тела
2155 ккал × 1,1 = 2370 ккал.
При среднем уровне физической нагрузки:
2155 × 1,3 = 2801 ккал.
Какова же будет суточная калорийность этого пациента, рекомендованная для похудения? При низком уровне физической нагрузки она будет составлять:
2370 ккал – 600 ккал = 1770 ккал.
При среднем уровне физической нагрузки:
2801 ккал – 600 ккал = 2201 ккал.
Решим следующую задачу. У пациента 35 лет избыточная МТ составляет
9 ккал/г × 1000 × 19 = 171 000 ккал.
Следовательно, суточный дефицит должен составить 171 000 ккал: 365 дней = 468 ккал. Если пациент потреблял 3000 ккал/сутки, то теперь он должен съедать:
3000 ккал – 468 ккал = 2532 ккал.
Имеется и более простой расчет скорости уменьшения избыточной МТ (Я. Татонь, 1981). Энергетическая ценность одного килограмма жировой ткани составляет примерно 25,0 мДж, или 6000 ккал. Если поставить задачу снижения МТ в течение 1 недели на
В действительности снижение МТ будет идти медленнее, так как при ограничении калоража снижается скорость основного обмена. Поэтому гипокалорийную диету необходимо сочетать с увеличением расхода энергии, т.е. с регулярной физической нагрузкой.
Расчет суточной калорийности и скорости потери МТ полезен как при контроле эффективности лечения, так и для воспитательного значения в плане соблюдения диеты пациентом. Если потеря МТ будет умеренной и стабильной, то и прогноз в дальнейшем должен быть благоприятным. Но все же трудно ответить на вопрос, каким должен быть темп уменьшения МТ, чтобы в индивидуальном случае он не принес вреда, особенно при морбидном ожирении, когда уже имеется много осложнений и сопутствующих заболеваний.
Наш многолетний опыт лечения больных ожирением показывает, что в амбулаторных условиях потеря
Чтобы составить примерное меню для гипокалорийного питания, важно знать качественные характеристики различных жиров, углеводов и белков.
Имеются жиры животного и растительного происхождения. Основными источниками жиров животного происхождения являются сливочное и топленое масло, сало, жирное мясо, птица, рыба, любые колбасы, молочные продукты. Жиры животного происхождения содержат насыщенные жирные кислоты и богаты не только калориями, но и холестерином.
Жир является наиболее калорийным компонентом пищи: в 1 грамме жира содержится 9 ккал. Жиры способствуют перееданию, поскольку придают пище приятный вкус и вызывают слабое чувство насыщения. Исследования показали наличие прямой зависимости между количеством потребляемого жира и массой тела. Поэтому существенное ограничение употребления в пищу животного жира способствует уменьшению поступления калорий в организм и тем самым — снижению массы тела.
Основными источниками жиров растительного происхождения являются растительные масла (подсолнечное, оливковое, кукурузное, рапсовое), оливки, орехи, семечки. Жиры растительного происхождения содержат преимущественно ненасыщенные жирные кислоты (кроме кокосового масла), они так же богаты калориями, как и насыщенные жиры, но не повышают уровень холестерина и атерогенных липопротеидов в крови.
При составлении гипокалорийного рациона важно учитывать не только явные, но и «скрытые» жиры, содержащиеся в копченостях, колбасах, сырах, кондитерских изделиях, мороженом и других продуктах и субпродуктах, и избегать их.
Углеводы делятся на неусвояемые (клетчатка) и усвояемые (быстро- и медленноусвояемые). Неусвояемые углеводы не расщепляются и не всасываются в кишечнике (кроме клетчатки бобовых); они не влияют на массу тела, замедляют всасывание жира и сравнительно быстро создают чувство сытости. Основные источники неусвояемых углеводов — это овощи, зелень, фрукты, ягоды, крупы, мука грубого помола.
К усвояемым углеводам относятся:
При составлении гипокалорийного рациона надо отдавать предпочтение неусвояемым и медленноусвояемым углеводам и помнить, что каждый прием пищи нужно начинать с овощного салата (без заправки).
Белки могут быть животного и растительного происхождения. К основным источникам белков животного происхождения относятся мясо, рыба, молочные продукты, яичный белок. Важность их для питания заключается в том, что животные белки являются полноценными белками, так как содержат незаменимые аминокислоты. Но при этом необходимо учитывать, что белковые продукты животного происхождения часто содержат жир, поэтому их калорийность выше, чем у растительных белковых продуктов.
К белкам растительного происхождения относятся соя, фасоль, горох, грибы, злаки. Это неполноценные белки, так как они не содержат всех незаменимых аминокислот, но зато в них много клетчатки.
Суточная потребность в белках составляет 1,5 г/кг веса, что содержится в
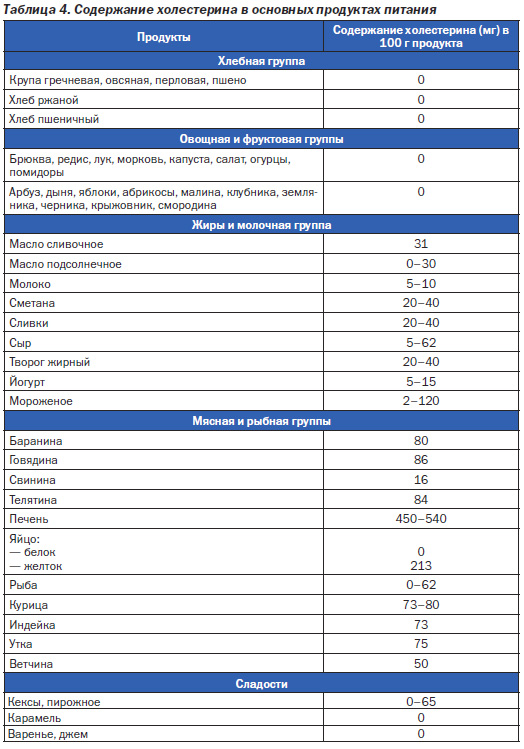
При наличии у больного гиперхолестеринемии количество холестерина в пище должно быть ограничено до 300 мг в день, а при недостаточном эффекте переходят на прием 200 мг и даже 100 мг в день (табл. 4). Значительно ограничивают рафинированные углеводы, которые при сахарном диабете исключаются полностью.
Е.Г. Старостина (2000) условно разделяет продукты на 3 категории: «вредные», «пригодные» и «полезные». На основании такого разделения она формулирует 3 основных условия для снижения МТ:
1. Ограничить потребление высококалорийных («вредных») продуктов:
2. Наполовину от привычного уменьшить потребление продуктов средней калорийности («пригодных»), т.е. продуктов, богатых крахмалом (картофель, все сорта хлеба, каши, макаронные изделия, бобовые):
3. Увеличить потребление низкокалорийных («полезных») продуктов.
Такие продукты содержат много воды, наполняют желудок, но не прибавляют вес. К ним относятся минеральная вода, кофе и чай без сахара, все виды зелени и овощей (кроме картофеля и бобовых).
Кроме этого, для осуществления рационального гипокалорийного питания необходимо учитывать индивидуальные пищевые пристрастия больного, его образ жизни, возраст, пол, физическую активность, экономические возможности.
Академик В.А. Алмазов и сотр. (1999) рекомендовали ступенчатое гипокалорийное питание, т.е. начинать лечение ожирения надо с уменьшения калорийности пищи до 1100–1200 ккал в сутки. При этом важно употреблять больше малокалорийных продуктов, таких как овощи, грубые сорта фруктов, обезжиренное молоко, творог, нежирные сорта рыбы, мясо без жира, предпочтительно птица (курица без кожи).
Пример рациона на 1200 ккал в сутки:
Завтрак (около 300 ккал):
Второй завтрак (около 50 ккал):
Обед (около 500 ккал):
Ужин (около 350 ккал):
Если МТ не снижается в течение 3–4 недель, авторы рекомендуют диету 800–1000 ккал в день. Качественный состав пищи остается тот же (55–60 % углеводов и 20–25 % жира (2/3 растительного, 1/3 животного)). Но во избежание потери белка в диете увеличивается количество полноценного белка до
Опять же, при отсутствии эффекта через 3–4 недели лечения переходят на очень низкокалорийную диету: 600–700 ккал в день, но не более 6 недель. Лечение низкокалорийной диетой можно проводить амбулаторно, причем жидкость не ограничивается. Пища также должна содержать полноценный белок (0,9–1,2 г на
Если у пациента есть свои пищевые привычки и особенности, то их надо учитывать и находить в рационе замену по энергетическим эквивалентам. Например, 1 кусок хлеба можно заменить на 3 тонких хрустящих хлебца или 2–3 сухарика. Две столовые ложки творога можно заменить на 1 тонкий кусочек постной ветчины, мяса или птицы, нежирной колбасы или брынзы, одну чайную ложку повидла или чашку обезжиренного кефира. Наконец, 1 апельсин по калорийности эквивалентен одной очень большой моркови, или трем большим помидорам, или одному длинному огурцу, или горсти редиски, или 200–250 г кислой капусты, или 1 яблоку, или 1 груше, или 1 персику, или 1 чашке клубники, или 3 абрикосам.
Опыт показывает, что большинство пациентов, еще не осознавая тяжести соблюдения такой диеты, стремится к нормализации МТ, поэтому отдают предпочтение более жесткой для исполнения, но зато более интенсивной в плане скорости снижения МТ низкокалорийной диете.
Побочные эффекты редукционных диет и их профилактика
Гипокалорийная (редукционная) диета эффективна, но она имеет свои противопоказания:
Могут наблюдаться и побочные эффекты гипо- и низкокалорийной диеты. Это ортостатическая гипотония из-за потери натрия, сухость кожи, волос, нарушения менструального цикла, холестаз. В таких случаях необходимо расширение диеты.
Важно учитывать, что при соблюдении низкокалорийной диеты пациент «устает» от ее запретов и ограничений. Это проявляется учащением эпизодов отступления от предписанных рекомендаций. Такое нарушение режима диетотерапии, естественно, приводит к повышенной калорийности питания и, опять же, к уменьшению энергетического дефицита. Замедление, а порой и полное прекращение снижения веса в ходе диетотерапии очень тягостно действует на психоэмоциональную сферу пациента и зачастую ведет к преждевременному прекращению лечения (А.С. Аметов, 2000; Я.В. Благосклонная и др., 2002, и др.). Как отмечают авторы, пациенты с лабильным психоэмоциональным состоянием могут отказаться от соблюдения гипокалорийной диеты в течение первых 2–3 суток из-за появления чувства голода. Физиологическая основа чувства голода — снижение уровня сахара в крови и уменьшение запасов гликогена в печени и мышцах. Так как уменьшение запасов углеводов необходимо для запуска процессов окисления жира (что и происходит при назначении гипокалорийной диеты), чувство голода признано обязательным состоянием, наблюдаемым на фоне диетотерапии (И.Н. Кендыш, 1985; D. Schrauwen et al., 1998, и др.).
Таким образом, гипо- и низкокалорийные диеты имеют противопоказания, не лишены побочных эффектов и недостатков и зачастую трудно переносятся больными.
Из книги Ю.И. Седлецкого «Современные методы лечения ожирения»
