Газета «Новости медицины и фармации» Антимикробная и противовирусная терапия (310) 2010 (тематический номер)
Вернуться к номеру
Клінічний протокол. Антибактеріальна профілактика в хірургії, травматології, акушерстві та гінекології
Затверджено Наказом МОЗ України від 29/08/08 № 502
Код МКХ 10:
Скорочення:
АБП — антибіотикопрофілактика
МПК — мінімальна пригнічуюча концентрація
ХІ — хірургічна інфекція
ХОЗЛ — хронічне обструктивне захворювання легень
ХПН — хронічна ниркова недостатність
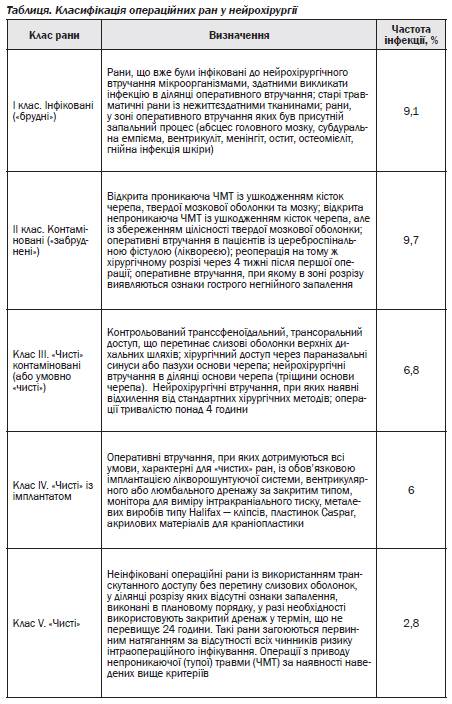
ШКТ — шлунково-кишковий тракт
Ознаки та критерії діагностики захворювання
За даними Центру контролю та профілактики хвороб США щорічно фіксується до 500 000 випадків хірургічної інфекції (ХІ). ХІ — друга за частотою причина внутрішньолікарняних інфекцій. Частка післяопераційних ранових інфекцій становить близько 25 % усіх внутрішньолікарняних інфекцій.
У 2–5 % пацієнтів після чистих позачеревних і у 20 % після внутрішньочеревних операцій виникає ХІ.
У пацієнтів з ХІ на 60 % більша вірогідність лікування у відділенні інтенсивної терапії, у 5 разів частіше виникає потреба в повторній госпіталізації та в 2 рази вища летальність, ніж у пацієнтів без ХІ.
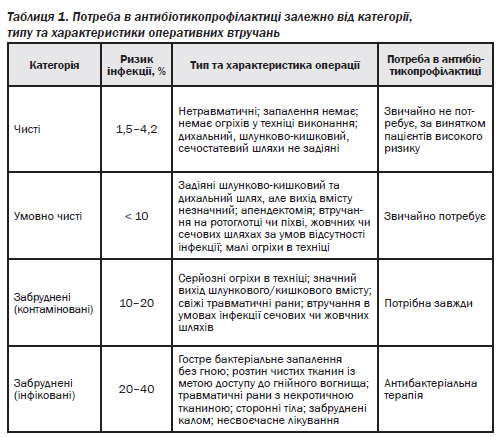
Антибіотикопрофілактика (АБП) застосовується для хірургії «чистої» чи «чисто контамінованої». Для хірургії «контамінованої» та «забрудненої», коли інфекція вже присутня, необхідна антибіотикотерапія (АБТ), правила якої відрізняються принципами, термінами лікування, дозами.
Уникнути мікробної контамінації операційної рани неможливо навіть за умови максимального застосування правил асептики й антисептики. Після закінчення операції 80–90 % ран контаміновані бактеріальною флорою, частіше стафілококом. Основною метою антибіо-
тикопрофілактики є створення адекватної концентрації в плазмі крові та тканинах відповідного антибіотика протягом операції й на деякий час після операції.
Антибіотикопрофілактика — це застосування антимікробних засобів у хірургії особам без клінічних та лабораторних ознак інфекції для попередження її розвитку, а також за наявності ознак мікробної контамінації, коли первинним методом лікування є або попередження інфекції, викликаної екзогенними мікроорганізмами, або попередження загострення, рецидиву чи генералізації латентної інфекції.
Мета антимікробної профілактики — досягнення під час операції в плазмі крові та тканинах рівня антибіотика ≥ МПК для вірогідних збудників інфекції.
Умови, за яких повинна надаватись медична допомога
Антибактеріальна профілактика повинна виконуватися перед операційним втручанням у стаціонарі та після нього.
Загальні принципи антибактеріальної профілактики:
— передопераційна підготовка хворого;
— висока хірургічна техніка;
— періопераційна антибіотикопрофілактика;
— післяопераційний нагляд за раною.
Показання до антибіотикопрофілактики АБП показана в тих випадках, коли ризик інфекційних ускладнень без застосування АБП перевищує 5 %:
— при тяжких операціях, коли розвиток інфекції може призвести до тяжких ускладнень та ризику для життя хворого (операції на відкритому серці, на аорті);
— у випадках імплантації стороннього тіла (штучні клапани, суглоби);
— у хворих з імуносупресією, у тому числі при пересадці органів.
Критерії для антибіотика, який застосовують для профілактики:
— ефективність щодо вірогідних збудників ранової інфекції, у першу чергу стафілококів;
— період напіввиведення, достатній для підтримання бактеріальної концентрації в зоні операційного поля протягом хірургічного втручання та перших годин після нього;
— відсутність негативної інтеракції з лікарськими засобами, що застосовуються під час операції;
— добре проникнення у тканини в зоні операційного втручання;
— мінімальні побічні ефекти;
— добра переносимість.
Бажані обмеження за умови вибору антибіотика для періопераційної антибіотикопрофілактики:
— антибіотики широкого спектра резервують для антибіотикотерапії;
— не призначають бактеріостатичні антибіотики;
— за умови короткого періоду напіввиведення необхідні повторні введення;
— слід уникати застосування з метою профілактики антибіотиків, до яких швидко виникає резистентність;
— розумна ціна;
— можливість внутрішньовенного введення.
Надмірне або нераціональне профілактичне застосування антибіотиків зумовлює ряд негативних чинників:
— збільшення вартості лікування;
— збільшення ризику побічних ефектів;
— збільшення ризику розвитку полірезистентних штамів бактерій;
— утруднення діагностики шляхом «затушування» клінічної картини інфекційного ускладнення.
АБП повинна бути направлена на бактеріальну мішень, яку визначено як найчастішу причину можливої інфекції. Вона не повинна брати до уваги всі бактерії, що випадково було виявлено. Протокол АБП повинен включати засоби, що забезпечують активність проти цієї бактеріальної мішені. Необхідно вибирати препарати вузького спектра дії.
Наявність дренажів у місці операції не повинна бути приводом для порушення цих рекомендацій. Немає сенсу призначати повторні введення антибіотиків під час видалення дренажів, катетерів чи зондів.
Перша доза повинна бути ударною, звичайно це подвійна доза порівняно зі стандартною. Надалі, якщо є потреба, вводяться стандартні дози (рівень доказовості 2В).
Вибір часу АБП
У випадках призначення першої дози антимікробного засобу після операції результати по ХІ виявилися майже ідентичними з результатами у тих пацієнтів, які взагалі не отримували антибіотикопрофілактики!
Занадто ранній (більше ніж за 2 години до початку операції) й занадто запізнілий початок АБП (через 2 години після розтину) збільшує ризик інфекції в післяопераційному періоді в 3–10 разів.
Інфузія першої дози антимікробного засобу повинна починатися за 60–90 хв перед розтином (при застосуванні фторхінолону чи ванкоміцину інфузію необхідно починати за 120 хв перед розтином) для попередження пов''язаних з антибіотиком реакцій (рівень 1А).
За умови використання джгута повна антимікробна доза повинна бути введена до його накладення.
Тривалість антимікробної профілактики
У більшості досліджень доведено, що АБП після закриття рани не потрібна. При порівнянні профілактики шляхом одноразового введення порівняно з багаторазовими введеннями антибіотика не виявлено користі від додаткових доз антибіотиків. Тривале профілактичне застосування антибіотиків пов''язане з виникненням резистентних бактеріальних штамів. Збільшується ризик таких ускладнень, як діарея, унаслідок росту в кишечнику Clostridium difficile, що виникає вже через 24 год АБП. Тривала АБП сприяє колонізації дихальних шляхів високовірулентними полірезистентними штамами неферментуючих бактерій (Ps.аeruginosa, Acinetobacter).
Для більшості операцій рекомендується, щоб антибіотикопрофілактика закінчувалася в межах 24 годин після закінчення операції (рівень 1В)! Більший термін АБП (до 2–3 діб) може бути застосовано у хворих із підвищеним ризиком ХІ (дивись табл. 2, наприклад при тривалості операції більше ніж 2 години) (рівень 2С).
Повторне введення антибіотика слід застосовувати під час операції, якщо її тривалість перевищує 400 хв, наприклад, при кардіохірургічних операціях повторне введення цефазоліну сприяло зниженню частоти інфекційних ускладнень з 16 до 7,7 %.
Суперечні стратегії АБТ в хірургії
Селективна деконтамінація ШКТ. Профілактичну ефективність цього методу доведено у хворих, яким виконували АКШ, трансплантацію печінки, колоректальні операції. Однак відсутність даних про вплив на розвиток полірезистентності, дисбактеріозів поки що не дозволяє рекомендувати цей метод для рутинного застосування.
Програма антибіотикопрофілактики в різних галузях хірургії, травматології та акушерства і гінекології
Нейрохірургія
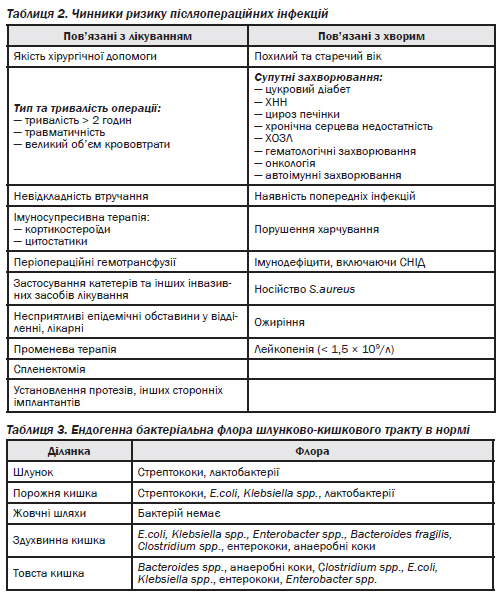
У нейрохірургії визначено чинники ризику, які вірогідно збільшують ймовірність нозокоміального інфікування в ділянці оперативного втручання:
1. Тривалість операції понад 4 години.
2. Транссфеноїдальний (трансоральний) хірургічний доступ.
3. Значне ушкодження анатомічних бар''єрів під час краніотомії із резекцією фрагментів кісток черепа та реоперації з приводу продовженого росту гліоми.
4. Лікворея з операційної рани.
5. Довготривале (понад 5 діб) використання зовнішнього вентрикулярного/люмбального дренажу.
6. Застосування лікворошунтуючих систем.
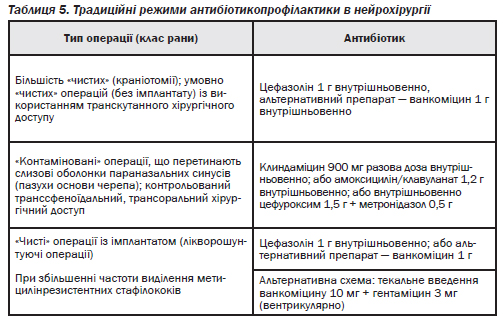
Вирішити питання щодо проведення антибіотикопрофілактики в нейрохірургічного хворого лікарю необхідно заздалегідь до операції на підставі визначення хірургічного доступу та ймовірного інфікування тканин у зоні операційної рани. Застосування класифікації для кожної з 5 категорій операційних ран у нейрохірургічних хворих дозволяє прогнозувати вірогідний ризик інтраопераційного інфікування (мікробної контамінації) і обгрунтовувати ефективну антибіотикопрофілактику післяопераційних інфекцій.
На сьогодні завдяки дослідженням високого рівня доказовості визначено показання для антибіотикопрофілактики при «чистих», «чистих» із імплантантом та умовно «чистих» операціях, а саме:
— при краніотомії, при якій розвиток інфекційного процесу супроводжується високим ризиком для пацієнта;
— операції, пов''язаній із імпланта-цією різних пристроїв (лікворошунтуючої системи та ін.);
— планових умовно «чистих» та «контамінованих» операціях, що супроводжуються високим (6,8–9,7 %) ризиком розвитку післяопераційних інфекційних ускладнень.
При планових і екстрених (ургентних) нейрохірургічних операціях, класифікованих як «контаміновані» та інфіковані («брудні»), антибіотикопрофілактику не використовують — до операції з приводу первинної хірургічної інфекції призначають курс антибактеріальної терапії, який продовжують у післяопераційному періоді.
Хірургія вертебральна
При нетривалій операції (до 2 годин) — без АБП.
У хворих із підвищеним ризиком — цефалоспорини 1–2-ї генерації за 1 годину перед операцією.
ЧМТ (закрита) — без АБП; ЧМТ (відкрита, включаючи перелом основи черепа з ліквореєю) — захищені пеніциліни —
Абдомінальна хірургія
Хірургія шлунково-кишкового тракту без його розтину, включаючи ендо-скопічні втручання — цефалоспорини 1–2-ї генерації —
На жовчних шляхах та операції з розтином ШКТ, операції на підшлунковій залозі — цефалоспорини 3-ї генерації + метронідазол.
Проста герніопластика — без АБП.
Колоректальна хірургія
Антимікробна профілактика може включати пероральну антимікробну підготовку кишки, доопераційну парентеральну антимікробну профілактику чи комбінацію обох методів. Рекомендована пероральна профілактика включає еритроміцин плюс метронідазол, починається не пізніше ніж за 18–24 години перед операцією поряд із механічною підготовкою кишки (вірогідних даних про переваги цієї методики немає).
Цефалоспорини 3-ї генерації + метронідазол рекомендуються для парентеральної профілактики.
Альтернатива — захищені пеніциліни.
При алергії на β-лактами: кліндаміцин із гентаміцином, азтреонамом чи ципрофлоксацином; або метронідазол із гентаміцином чи ципрофлоксацином. Одноразове введення 750 мг левофлоксацину може замінити ципрофлоксацин.
Апендицит (гнійний) — цефалоспорини 3-ї генерації + метронідазол; альтернатива — захищені пеніциліни.
Кардіоторакальна та судинна хірургія
Рекомендована АБП — цефалоспорини 1–2-ї генерації.
Для пацієнтів з алергією на β-лактами альтернативою є глікопептиди чи кліндаміцин. У великій кількості досліджень не виявлено переваг більш тривалої ніж 24–48 годин профілактики у пацієнтів після кардіоторакальних операцій.
Всі операції на серці потребують АБП (рівень 2С).
Чисті торакальні операції (видалення пухлин середостіння) не потребують АБП (рівень 2В).
Операції на венах не потребують АБП (рівень 1В).
Операції на стравоході
Цефалоспорини 3-ї генерації + метронідазол перед операцією. Тривалість 3 доби. Суперечне положення: деконтамінація ЖКТ перед пластикою товстою кишкою.
Акушерські та гінекологічні операції
Пацієнток, які переносять кесарів розтин, можна розподілити на групи низького та високого ризику післяопераційної інфекції. До високого ризику включають пацієнток, які не отримували антенатального догляду; жінок, які погано харчуються; жінок із тривалими пологами (тривалість пологів 16 годин та більше), особливо в разі порушення цілісності плідного міхура; жінок, яким були проведені численні піхвові дослідження в пологах, а також жінок, які мають системні захворювання, надмірну вагу та анемію, а також за умови невідкладних операцій, для яких доопераційна підготовка була неадекватною. Хоча АБП рекомендується для обох груп ризику, користь її більша для пацієнток високого ризику.
Застосовують цефалоспорини 1–2-ї генерації в дозі
АБП не проводиться до перетискання пуповини. Хоча немає чітких доказів необхідності такої тактики, цей метод є стандартною практикою й підтримується неонатологами.
Використання повторних введень антибіотиків у післяопераційному періоді не є більш ефективним порівняно з однократним введенням антибіотика після перетискання пуповини, а тому є недоцільним.
Для внутрішньочеревної чи піхвової екстирпації матки — цефалоспорини 1–2-ї генерації, можливо з метронідазолом. У випадках алергії до β-лактамів — кліндаміцин із гентаміцином, азтреонамом чи ципрофлоксацином; метронідазол із гентаміцином чи ципрофлоксацином. Одноразова доза 750 мг левофлоксацину може замінити ципрофлоксацин.
Добровільне переривання вагітності — доксициклін 200 мг перорально за 1 годину до аборту.
Хірургія молочних залоз: цефалоспорини 1–2-ї генерації за 1–2 години до операції. Пластика ареол молочних залоз, встановлення внутрішньоматкових спіралей не потребують АБП.
Травматологія та ортопедія
Проведення періопераційної АБП в ортопедії слід проводити за умови остеосинтезу металевими пластинами, стержнями та при ендопротезуванні суглоба.
При виконанні чистих операцій у хворих без високого ризику АБП не потрібна.
Найбільш вірогідними збудниками є стафілококи.
Для АБП застосовувати цефалоспорини 1–2-ї генерації, перша доза за 1–2 години перед операцією; при ендопротезуванні — ще 2 дози в 1-шу післяопераційну добу.
При операціях остеосинтезу за умови закритих переломів кінцівок — цефалоспорини 1–2-ї генерації, одна доза — перед операцією, 2-га — через 8 годин.
При відкритих переломах та ранах м''яких тканин — цефалоспорини 1–2-ї генерації + метронідазол (альтернатива — захищені пеніциліни; кліндаміцин + аміноглікозид).
У випадках якщо операція виконується пізніше ніж через 4 години після поранення чи при відкритих інфікованих переломах — режим антибіотикотерапії.
Суперечні питання
Терміни і способи видалення волосяного покриву перед операцією.
Не встановлено оптимального терміну АБП при травмах.
Характеристика кінцевого очікуваного результату лікування
Очікуваний результат — зменшення випадків післяопераційної хірургічної інфекції, зменшення ускладнень внаслідок застосування антибіотиків, зменшення ризику утворення резистентних штамів бактерій, зменшення коштів, необхідних для лікування хірургічних, травматологічних, акушерських та гінекологічних хворих, зменшення навантаження на середній медичний персонал.
Тривалість профілактики: як правило, не більше 1 доби після операції.
Критерії якості профілактики
Зменшення випадків післяопераційної хірургічної інфекції за умови мінімального застосування антибіотиків.
Можливі побічні дії та ускладнення
Не визначено.
Рекомендації щодо подальшого надання медичної допомоги
Слідкувати за станом хворого протягом до 2 тижнів після операції на предмет інфекційних ускладнень.
