Газета «Новости медицины и фармации» Антимикробная и противовирусная терапия (310) 2010 (тематический номер)
Вернуться к номеру
Дифференциальная диагностика и принципы дифференцированной терапии бронхообструктивного синдрома при ОРИ у детей
Авторы: Ю.Л. Мизерницкий. Профессор, руководитель отдела хронических воспалительных и аллергических болезней
легких ФГУ «Московский НИИ педиатрии и детской хирургии Росмедтехнологий», руководитель Детского
научно-практического пульмонологического центра Минздравсоцразвития Российской Федерации
Версия для печати
Синдром острой бронхиальной обструкции у детей раннего возраста уже на протяжении полувека приковывает внимание многих исследователей и практических врачей, что связано с гетерогенностью его генеза, трудностями дифференциальной диагностики и высокой частотой встречаемости.
Комитетом экспертов ВОЗ обструкция дыхательных путей определена как «сужение или окклюзия дыхательных путей, которая может быть результатом скопления материала в просвете, утолщения стенки, сокращения бронхиальных мышц, уменьшения сил ретракции легкого, разрушения дыхательных путей без соответствующей потери альвеолярной ткани и/или компрессии дыхательных путей» (Nomenclature and definitions, WHO, 1975), иными словами, причиной обструкции являются «сужение или окклюзия дыхательных путей», которые могут быть следствием самых разнообразных причин.
В данной статье мы не рассматриваем обструкцию верхних дыхательных путей, при которой ведущим клиническим симптомом является инспираторная одышка, а причиной — та или иная патология верхних дыхательных путей.
Обструкция нижних дыхательных путей у детей раннего возраста клинически проявляется однотипно — остро возникшей экспираторной одышкой в виде шумного дыхания с форсированным удлиненным выдохом, вздутием грудной клетки и втяжением ее уступчивых мест, навязчивым кашлем, вариабельными диффузными сухими и разного калибра влажными хрипами в легких.
Рентгенологически определяются признаки вздутия легочной ткани. Функциональными методами выявляется повышенное бронхиальное сопротивление воздушному потоку вследствие диффузного нарушения проходимости мелких бронхов и бронхиол.
Для клинического определения этих нарушений на практике можно встретить самые разнообразные термины: астматический, обструктивный, бронхоспастический, астмоидный, бронхообструктивный синдром, астматический компонент, предастма, обструкция дыхательных путей, синдром бронхиальной обструкции и т.д. Однако наиболее универсальным и предпочтительным является термин «бронхообструктивный синдром» (БОС), который может успешно заменить и объединить подавляющее число имеющихся обозначений. В то же время этот термин собирательный и не может служить самостоятельным нозологическим диагнозом. В каждом конкретном случае должен быть по возможности расшифрован ведущий механизм обструкции и решен вопрос об основном заболевании, осложнением или главным клиническим проявлением которого этот БОС является. Нозологическая диагностика особенно сложна у детей раннего возраста. Встречаясь при самой разнообразной патологии, БОС в этом возрасте обычно возникает остро на фоне респираторной вирусной инфекции. Среди этиологических факторов ОРИ, сопровождающихся бронхообструктивным синдромом, отмечаются самые разные инфекционные агенты и их ассоциации: грипп, парагрипп, аденовирусы, респираторно-синцитиальный вирус, риновирусы, коронавирусы, ECHO- и Коксаки-вирусы, вирус Эпштейна — Барр, вирус кори, цитомегаловирусы, микоплазмы, хламидии, легионеллы, пневмоцисты и т.д.
Ведущими патофизиологическими механизмами БОС при ОРИ являются: 1) отек и инфильтрация бронхиальной стенки (вследствие инфекционного воспаления); 2) гиперсекреция слизи и десквамация реснитчатого эпителия, ведущие к нарушению мукоцилиарного клиренса; 3) бронхоспазм, развивающийся как под действием биологически активных веществ, выделяемых в ходе воспалительной реакции, так и нервно-рефлекторно при непосредственном воздействии вирусов на нервные окончания, β2-адренорецепторы. Так, отек слизистой оболочки бронхов всего лишь на
Следует отметить некоторую условность разделения острого обструктивного бронхита и бронхиолита, по-скольку нюансы клинической картины обусловлены лишь различным диаметром поражаемых бронхов. В то же время встречается их сочетание, и в этих случаях на практике применяют термин «бронхобронхиолит». В отечественной классификации заболеваний легких у детей все же выделяют острый обструктивный бронхит и бронхиолит.
Бронхиолит (J21) рассматривается как форма острой респираторной (обычно вирусной) инфекции с преимущественным поражением нижних отделов респираторного тракта (мельчайших бронхов и бронхиол), что клинически нередко сопровождается выраженным БОС и дыхательной недостаточностью. Для острого бронхиолита характерна выраженная (до 60–80 в мин) одышка с участием вспомогательной мускулатуры, втяжением уступчивых мест грудной клетки, раздуванием крыльев носа, цианозом, обилие влажных мелкопузырчатых и крепитирующих хрипов с обеих сторон (картина «влажного легкого»). Рентгенологически из-за резкого вздутия легочной ткани сосудистый рисунок может выглядеть обедненным.
Острый бронхиолит встречается преимущественно у детей первого полугодия жизни и чаще всего обусловлен респираторно-синцитиальной или парагриппозной (III типа) инфекцией. Прогноз бронхиолитов, как правило, благоприятный, за исключением редких случаев формирования стойких бронхолегочных изменений в виде облитерирующего бронхиолита (чаще при микоплазменной, легионеллезной или аденовирусной этиологии), ведущих впоследствии к хронической обструктивной болезни легких. В случае по-вторных эпизодов БОС, что случается почти у половины больных, они чаще протекают по типу обструктивного бронхита.
Начиная со второго полугодия жизни, и особенно у детей старше 1 года, преобладающей причиной БОС на фоне ОРИ являются обструктивный бронхит и начальные проявления бронхиальной астмы. В этиологии респираторных инфекций при этом не отмечается существенного преобладания какого-либо одного возбудителя.
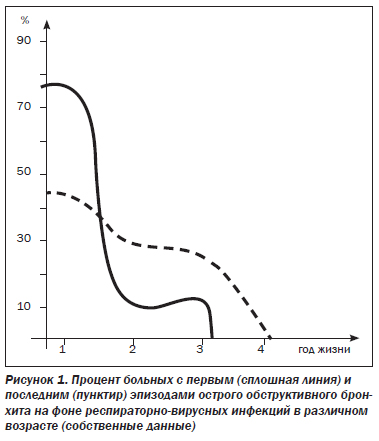
Острый обструктивный бронхит (J20), так же как и бронхиолит, является признаком острой респираторной инфекции, но в отличие от него характеризуется диффузным поражением бронхов разного калибра. Типичный БОС, определяющий тяжесть состояния, развивается обычно на 3–4-й день ОРИ и может, постепенно уменьшаясь, сохраняться неделю и более. Впоследствии на фоне ОРИ у значительного числа детей раннего возраста (54 %) возможны повторные эпизоды обструктивного бронхита, не сопровождающиеся, однако, развитием бронхиальной астмы. Частота их убывает с возрастом. По-вторные эпизоды обструктивного бронхита, очевидно, обусловлены гиперреактивностью бронхов, всегда связаны с ОРИ и обычно прекращаются в возрасте 3–4 лет (рис. 1).
Тут же следует заметить, что для острой пневмонии как таковой БОС не характерен, так как поражение только альвеолярной ткани не сопровождается нарушением бронхиальной проходимости. Он отмечается лишь в тех случаях пневмонии, когда наряду с воспалительным процессом в альвеолах имеется поражение мелких бронхов (по данным В.К. Таточенко, около 5 % случаев пневмонии). Поэтому широко применяемый в педиатрической практике термин «пневмония с обструктивным синдромом», по сути, отражает сочетание пневмонии с явлениями обструктивного бронхита (М.М. Орнатская и соавт., 1987). При этом следует иметь в виду, что диагноз пневмонии является клинико-рентгенологическим и без рентгенографического подтверждения не может считаться достаточно достоверным.
Бронхиальная астма (J45) у детей раннего возраста представлена, как правило, атопической формой, являющейся классическим примером аллергического наследственно обусловленного мультифакторного заболевания (С.Ю. Каганов, 1999). При этом имеет место полигенный характер наследования отдельных иммунологических, биохимических и мембранных дефектов, способствующих аллергической сенсибилизации и запуску каскада иммунобиохимических реакций. Существенную роль в манифестации заболевания играют факторы окружающей среды. В то же время в раннем детском возрасте наиважнейшими неспецифическими провокаторами приступов (триггерами) выступают острые респираторно-вирусные инфекции, оказывающие мощное сенсибилизирующее воздействие на организм, как обусловленное повышением проницаемости поврежденной слизистой оболочки дыхательных путей для различных аэроаллергенов, так и связанное с антигенными свойствами самих возбудителей, иммунологической перестройкой макроорганизма в ходе инфекционного процесса. Особенностью детей раннего возраста является слабое развитие гладкой мускулатуры бронхов, в связи с чем бронхоспазм редко выступает ведущей причиной обструкции при приступах бронхиальной астмы у детей этого возраста (особенно до 1,5–2 лет). На первое место выступают гиперсекреция слизи и отек бронхиальной стенки, обусловливая своеобразную клинику «влажной астмы» в этом возрасте (С.Г. Звягинцева, 1958). В настоящее время доказано, что такой астматический бронхит является вариантом течения бронхиальной астмы, типичным для детей, как правило, раннего возраста (О.Н. Мизерницкая, 1972). С ростом ребенка, обычно старше 1,5–2 лет, приступы все более приобретают клинические очертания, характерные для взрослых и детей старшего возраста. Поэтому общепризнано нецелесообразным выделение астматического бронхита в самостоятельную нозологическую форму, т.к. он является клиническим эквивалентом бронхиальной астмы, характерным для детей раннего возраста (Национальная программа, 2006).
Дифференциальная диагностика острого обструктивного бронхита и бронхиальной астмы в раннем детском возрасте обычно вызывает наибольшие затруднения у практических врачей, что связано с однотипной клинической картиной, сходными рентгенологическими, функциональными и лабораторными (в том числе иммунологическими) изменениями. Проблема приобретает особую актуальность в связи с отмечаемым в последние десятилетия постоянным ростом распространенности бронхиальной астмы, увеличением числа больных раннего детского возраста, нарастанием тяжести течения этого заболевания. В 80 % случаев бронхиальная астма у детей формируется в раннем возрасте, причем нередко уже на первом году жизни. Длительное время скрываясь под маской острой респираторной вирусной инфекции с обструктивным бронхитом, бронхиальная астма своевременно не распознается, и больные не лечатся. Лишь спустя годы у части детей обнаруживается переход так называемого обструктивного бронхита в типичную бронхиальную астму. По результатам наших отдаленных наблюдений (спустя 4–8 лет после госпитализации в связи с выраженным БОС при ОРВИ), более половины из числа этих детей страдали типичной бронхиальной астмой, не распознанной в раннем возрасте. В то же время ранняя диагностика и своевременное начало соответствующей терапии во многом определяют прогноз заболевания.
Совершенно очевидно, что вероятность чисто инфекционного генеза обструкции уменьшается с возрастом ребенка, а вероятность аллергического заболевания (т.е. бронхиальной астмы) возрастает.
У ребенка старше 4–5 лет инфекционный генез повторных бронхообструктивных эпизодов возможен только как казуистика!
Было бы слишком примитивно диагностировать бронхиальную астму по принципу: три эпизода обструкции в анамнезе = диагноз бронхиальной астмы. Практически задача гораздо сложнее.
В отличие от обструктивного бронхита для детей раннего возраста с бронхиальной астмой характерны выраженная наследственная отягощенность аллергическими заболеваниями (особенно по материнской линии); большая частота аллергических реакций на пищевые продукты, медикаменты, профилактические прививки; более выраженные кожные аллергические проявления; бурное течение эпизодов БОС с ранним началом во время ОРВИ и меньшей продолжительностью; отчетливый эффект бронхолитической терапии; выраженные иммунологические изменения, в частности угнетение Т-клеточного звена, активация В-клеток, фагоцитарных реакций, эозинофилия, нейтрофилез, гипериммуноглобулинемия Е, характерные изменения цитокинового профиля.
В связи с этим относительными критериями БА в раннем детском возрасте могли бы быть следующие признаки (Национальная программа, 2006):
Однако чрезвычайно высокая вариабельность как клинических признаков, так и лабораторных показателей затрудняет их использование в дифференциально-диагностических целях. Практически ни один из этих признаков в отдельности (в том числе уровень IgE) не может служить достаточно достоверным дифференциально-диагностическим критерием обструктивного бронхита и бронхиальной астмы.
Можно совершенно определенно утверждать, что на сегодня не существует каких-либо патогномоничных симптомов, позволяющих диагностировать бронхиальную астму в раннем возрасте.
В то же время наши наблюдения и многолетний практический опыт, как и данные других исследователей, убеждают, что с высокой долей вероятности такой диагноз может и должен устанавливаться детям раннего возраста по совокупной оценке характерных признаков (С.Ю. Каганов, 1999). Разработанные нами алгоритмы дифференциальной диагностики уже более двух десятилетий успешно используются в широкой педиатрической практике, что подтверждает правильность заложенного в их основу подхода.
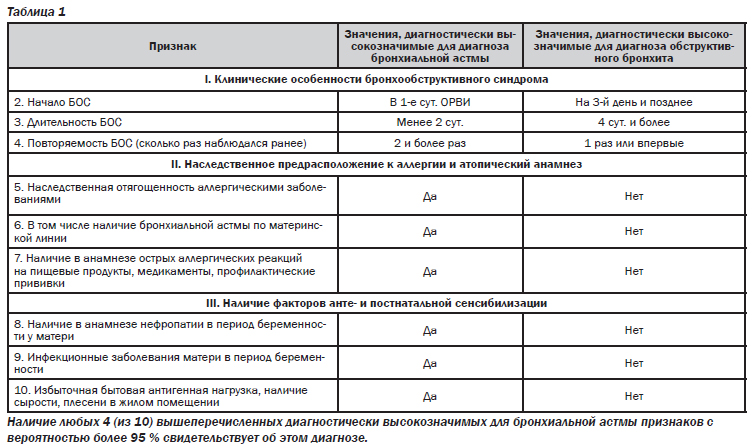
Первым в предложенном нами ряду диагностических признаков является возраст пациента с острой бронхиальной обструкцией на фоне ОРИ: вероятность диагноза бронхиальной астмы будет весьма высока в возрасте старше 1,5 лет; в возрасте до 1 года она также возможна, но вероятность диагноза острого обструктивного бронхита выше. Помимо этого, чрезвычайно важно оценить три следующие блока клинических параметров: I — характеризующие клинические особенности бронхообструктивного синдрома, так называемую нами «формулу обструкции»; II — наследственное предрасположение к аллергии и атопический анамнез; III — наличие факторов анте- и постнатальной сенсибилизации (табл. 1).
Дополнительно для целей дифференциальной диагностики могут быть использованы широко доступные лабораторные показатели (табл. 2).
Существенным отличием данного способа скрининговой диагностики бронхиальной астмы от предлагавшихся в разное время многими другими авторами является широкая доступность и простота использования в педиатрической практике. Использование различного рода математических построений, формул, таблиц, составленных по принципу Вальда — Генкина, сопряжено с затруднительными вычислениями сумм диагностических коэффициентов, в связи с чем не нашло широкого распространения в практике. Определение же цитокинового профиля и другие сложные лабораторные и инструментальные исследования малодоступны практическим врачам.
Клиническая апробация предложенного дифференциально-диагнос-тического симптомокомплекса показала высокую его информативность и простоту использования, что оптимально способствует правильной и своевременной диагностике бронхиальной астмы у детей раннего возраста в широкой педиатрической практике. Это очень важно, так как проблема дифференциальной диагностики бронхообструктивного синдрома при острых респираторно-вирусных инфекциях в раннем детском возрасте является достаточно сложной. Естественно, предлагаемый алгоритм является пусть и удобной, но всего лишь формальной схемой. В жизни может оказаться все гораздо сложнее. Поэтому при заподозренной у ребенка раннего возраста бронхиальной астме либо при упорно повторяющемся бронхообструктивном синдроме, необычном его течении и резистентности к общепринятой терапии, необходимо своевременное углубленное обследование ребенка с участием соответствующих специалистов — ЛОР-врача, хирурга, невропатолога, пульмонолога, аллерголога. Это связано с тем, что в отдельных случаях БОС у детей раннего возраста может быть обусловлен также инородным телом трахеи и бронхов, гастроэзофагеальной рефлюксной болезнью, нарушением центральной регуляции дыхания, аллергическим бронхолегочным аспергиллезом, муковисцидозом, другими врожденными и наследственными заболеваниями легких, новообразованиями гортани, трахеи и бронхов, сдавлением средостения увеличенным тимусом, опухолями, аномальными сосудами, коротким пищеводом, диафрагмальной грыжей и т.д. Несмотря на относительную редкость этих причин, о них следует всегда помнить. В случае же диагноза бронхиальной астмы ребенок нуждается в целом комплексе специальных лечебно-оздоровительных мероприятий, включая подбор базисной терапии, что требует наблюдения специалиста-пульмонолога (аллерголога).
Подозрение на инородное тело трахеи и бронхов является показанием к экстренной бронхоскопии. Во всех остальных случаях принципы терапии острой бронхиальной обструкции нижних дыхательных путей однотипны и включают следующие позиции.
1. Как можно более раннее начало лечения.
2. Адекватная регидратация и (при необходимости) кислородная поддержка.
3. Основу патогенетической терапии, безусловно, составляет бронхолитическая терапия. Она наиболее оптимальна в виде ингаляций через небулайзер (в качестве препарата первого выбора показан беродуал, представляющий собой комбинацию бета-2-агониста (фенотерола гидробромида) и холиноблокатора (ипратропия бромида). 1 мл раствора для ингаляций содержит 20 капель беродуала; в 1 капле 25 мкг фенотерола и 12,5 мкг ипратропия бромида. Необходимую дозу разводят в 2–4 мл физиологического раствора и ингалируют через небулайзер с неплотной маской. Разводить препарат дистиллированной водой нельзя!
Дозы беродуала: детям до 6 лет назначают на 1 ингаляцию: 0,5 мл (10 кап.) или 2 кап/кг массы, но не более 10 кап.; детям 6–14 лет: 0,5–1,0 мл (10–20 кап.). Интервал между ингаляциями — 4–6 часов.
При отсутствии небулайзера возможно ингалировать дозированный аэрозоль беродуала через спейсер. При этом лучше бесфреоновая форма, которая обеспечивает получение более мелких частиц аэрозоля и хорошую воспроизводимость дозы.
Безусловно, в качестве бронхолитика могут быть использованы и другие симпатомиметики (сальбутамол и др.) как через небулайзер, так и в инъекциях (п/к, в/м) или внутрь. В крайнем случае может быть использован и метилксантиновый препарат — эуфиллин (с известными предосторожностями ввиду его неоптимального профиля безопасности) (И.И. Балаболкин, 2006). У детей, особенно раннего возраста, беродуал все же предпочтительнее других симпатомиметиков, поскольку он содержит комбинацию бета-2-агониста (фенотерола гидробромида) и холиноблокатора (ипратропия бромида), влияющих на различные механизмы бронхоконстрикции. Поэтому беродуал наиболее оптимален для борьбы с обструкцией любой этиологии, высокоэффективен при минимальном риске развития осложнений/побочных эффектов терапии.
4. В соответствии с тяжестью состояния показана глюкокортикостероидная терапия, желательно ингаляционная. Препаратом выбора является суспензия будесонида (пульмикорт) через небулайзер (0,25–0,5 мг/сут). Применение пульмикорта через небулайзер высокоэффективно и сравнимо с эффектом от назначения препарата per os, что подтверждается как нашими наблюдениями, так и результатами, полученными другими исследователями (Н.А. Геппе, 2001; С.А. Царькова, 2002, 2006). Весьма высокоэффективным и оптимальным является сочетание в одной небулайзерной ингаляции беродуала и пульмикорта.
При отсутствии возможности ингалировать глюкокортикостероиды через небулайзер можно использовать дозированные аэрозольные глюкокортико-стероиды через спейсер, преднизолон (гидрокортизон, дексаметазон) в инъекциях (в/м, в/в) или, что нежелательно ввиду массы побочных действий, преднизолон внутрь.
5. Следует категорически воздер-жаться от применения горчичников и тому подобных раздражающих веществ, резко пахнущих растираний и бальзамов. Они могут рефлекторно усилить кашель и бронхиальную обструкцию.
6. Муколитическая терапия при обструкции у детей раннего и дошкольного возраста совершенно необходима, но имеет свои нюансы. Наличие бронхиальной обструкции всегда ухудшает эвакуацию мокроты и требует сочетанного с бронхолитиками назначения отхаркивающих средств и обязательного увлажнения дыхательных путей. При этом использование антигистаминных препаратов I поколения у детей нецелесообразно, так как они сильно «подсушивают» слизистую оболочку, приводя к сгущению мокроты, что затрудняет ее эвакуацию. В последнее время довольно популярны комбинированные препараты, которые могут включать различные отхаркивающие, противокашлевые, спазмолитические и другие средства. Однако следует иметь в виду, что их назначение требует индивидуального подхода, а сочетания компонентов в них не всегда рациональны. Наиболее современные и эффективные муколитики — препараты на основе амброксола, являющегося активным метаболитом бромгексина, что ускоряет наступление положительного муколитического эффекта. Его отличают быстрота наступления эффекта, высокая эффективность, хорошая переносимость, возможность местного применения в виде ингаляций через небулайзер уже с периода новорожденности. Для эффективной эвакуации мокроты в комплексе лечения детей с бронхолегочной патологией целесообразно также использовать ингаляции, постуральный и вибрационный массаж. Применение отхаркивающих средств должно сочетаться с назначением обильного питья (минеральная вода, чай, компот, морс, отвар из сухофруктов и т.д.). Адекватная гидратация совершенно необходима для эффективного разжижения и эвакуации мокроты. Иногда при назначении отхаркивающих препаратов происходит непредсказуемо резкое снижение вязкости и значительное увеличение количества отделяемой мокроты, что приводит к ухудшению бронхиальной проходимости. Клинически это проявляется усилением кашля, одышки, ухудшением общего состояния ребенка. В этих случаях необходима отмена или снижение дозы отхаркивающих средств. У детей раннего возраста, а также при выраженном рвотном рефлексе и высоком риске аспирации противопоказаны отхаркивающие препараты, увеличивающие объем секрета, усиливающие рвотный и кашлевой рефлексы.
7. Антибиотикотерапия применяется только по строгим показаниям, каковыми являются: лихорадка выше 38 °С более 2–3 дней, выраженная интоксикация, невозможность исключить бактериальные осложнения, прежде всего пневмонию, бронхит.
В заключение следует отметить, что в раннем возрасте как ни в каком другом необходимы учет и коррекция фоновых патологических состояний, без чего невозможен успех терапии в целом.
Если причиной бронхиальной обструкции явилась бронхиальная астма, после купирования острых ее проявлений ребенок нуждается в профилактической (базисной) терапии, что решается специалистом в соответствии с характером и тяжестью течения болезни. В раннем возрасте с этой целью достаточно эффективны кетотифен, задитен, кромоны. Однако при необходимости могут назначаться и ингаляционные глюкокортикостероиды (флютиказон с 1 года, пульмикорт с 6 мес.).
Безусловно, необходимо оздоровление домашней среды, исключение пассивного курения, контактов с причинно-значимыми аллергенами, гипоаллергенная диета, индивидуальный график профилактических прививок, санация носоглотки, лечение сопутствующей аллергической (аллергический ринит, атопический дерматит) и иной патологии, всемерная профилактика ОРЗ (закаливание, применение адаптогенов, иммунокорректоров), общеоздоровительные мероприятия (ЛФК, массаж и т.д.).
Раннее и комплексное лечение обеспечивает лучший прогноз у этой сложной категории больных.
1. Бронхиальная астма у детей / Под ред. С.Ю. Каганова. — М.: Медицина, 1999. — С. 199-211.
2. Мизерницкий Ю.Л., Царегородцев А.Д. Что скрывается за диагнозом «рецидивирующий бронхит» у детей? // Рос. вестник перинатол. и педиатрии. — 2003. — № 6. — С. 31-33.
3. Мизерницкий Ю.Л. Терапия острой бронхиальной обструкции // Ребенок и лекарство / Под ред. А.Д. Царегородцева. — М.: Оверлей, 2008. — Том II. Фармакотерапия в педиатрии. — С. 500-511.
4. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика». — М., 2006. — 100 с.
5. Практическая пульмонология детского возраста / Под ред. В.К. Таточенко. — М.: Медицина, 2001. — 268 с.
6. Фармакотерапия в педиатрической пульмонологии / Под ред. С.Ю. Каганова. — М.: Медпрактика-М, 2002.
7. Царькова С.А., Ваисов Ф.Д., Мизерницкий Ю.Л. Клиническая и фармако-экономическая эффективность небулайзерной терапии при острой обструкции дыхательных путей у детей на этапе скорой медицинской помощи // Пульмонология детского возраста: проблемы и решения. — М, 2006. — Вып. 6. — С. 48-59.
8. Цыпленкова С.Э., Мизерницкий Ю.Л. Уровень оксида азота в выдыхаемом воздухе как биологический маркер аллергического воспаления дыхательных путей у детей // Пульмонология. — 2007. — № 4. — С. 69-78.