Газета «Новости медицины и фармации» 3(308) 2010
Вернуться к номеру
Предменструальный синдром
Авторы: В.П. Сметник, д.м.н., профессор, НЦАГиП, г. Москва
Версия для печати
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2–10 дней до менструации, исчезают или уменьшаются с началом менструации. Кроме термина «предменструальный синдром» существуют также и другие — «синдром предменструального напряжения», «предменструальная болезнь», «циклический синдром».
Частота ПМС колеблется от 5 до 40 %.
В 1931 году R.T. Frank предложил концепцию, согласно которой ПМС развивается в результате изменения секреции половых стероидов яичниками. За последние 70 лет появилось множество гипотез о патогенезе ПМС, однако причина его до конца так и не установлена.
Существуют и другие теории — аллергическая, «водной интоксикации», о роли гиперпролактинемии и гиперпростагландинемии и др.
На роль половых гормонов указывали следующие факты: до менархе, в постменопаузе, после овариэктомии этот симптомокомплекс не наблюдается, но в ряде случаев отмечается после удаления матки без придатков. Однако многочисленные исследования показали, что нарушения уровня эстрадиола, прогестерона, ЛГ и ФСГ в течение цикла у женщин, страдающих ПМС, не выявлены. Более того, доказано, что ПМС характерен только при овуляторных циклах.
В последние годы активно изучается влияние метаболитов прогестерона на развитие ПМС. Способность метаболитов прогестерона влиять на передачу нервных импульсов определяется его взаимодействием с рецепторами ГАМК, т.е. оказывает агонистический эффект и является ответственным за эмоциональные, поведенческие и психические нарушения в предменструальном периоде.
Есть также мнение, что в развитии ПМС играет роль выраженность колебаний половых гормонов в течение цикла, а не абсолютных их уровней. Полагают, что реакции на флюктуации уровней половых гормонов в структурах коры и подкорки, ответственных за психические, эмоциональные, вегетативно-сосудистые реакции, могут быть разными. Это подтверждается эффективностью препаратов, тормозящих циклические колебания уровней половых гормонов, — однофазных гормональных контрацептивов, агонистов Гн-РГ и др.
Важную роль играют и психосоциальные аспекты в развитии ПМС. У жительниц городов, особенно мегаполисов, ПМС встречается чаще, чем у женщин, живущих в селе. Следовательно, необходимо принимать во внимание и стрессы, которыми сопровождается жизнь в городе. В семьях, где часто происходят конфликты, распространенность ПМС выше. Женщины определенного психического склада (возбудимые, раздражительные, астенизированные, чрезмерно следящие за своим здоровьем) воспринимают менструацию как явление негативное и заранее ждут ухудшения самочувствия.
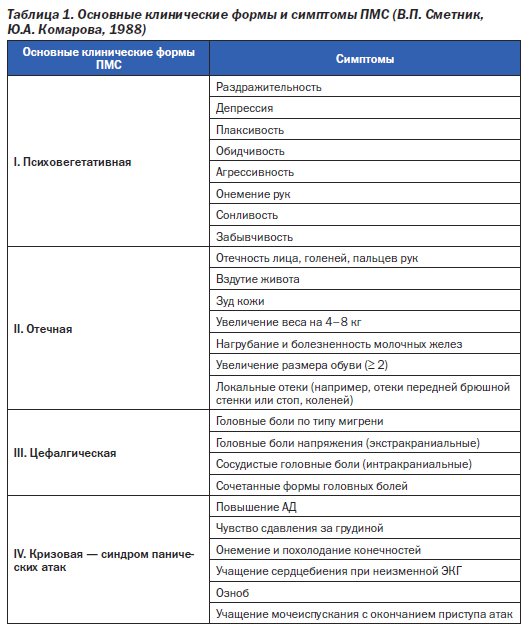
Клинические проявления ПМС характеризуются большим разнообразием. В зависимости от преобладания в клинической картине тех или иных симптомов выделены четыре основные клинические формы ПМС: психоэмоциональная, отечная, цефалгическая, кризовая (табл. 1). Хотя данная классификация в определенной степени условна, все же в клинической практике она имеет значение как для краткой характеристики особенностей проявления ПМС, так и для терапевтической коррекции выявленных нарушений. Возможны комбинации этих форм.
Выделяют три стадии ПМС: компенсированную, субкомпенсированную и декомпенсированную. Компенсированная стадия характеризуется исчезновением симптомов ПМС с началом менструации; субкомпенсированная — симптомы ПМС исчезают с прекращением менструации; декомпенсированная — симптомы ПМС отмечаются в течение нескольких дней после прекращения менструации, причем «светлые» промежутки между прекращением и появлением симптомов постепенно сокращаются.
Наряду с изложенными вариантами клинической картины ПМС существуют и другие описания этого синдрома. Это обусловлено отсутствием специфических симптомов. Главное в клинической картине ПМС — это ее цикличность. Так, W.R. Keye выделяет
3 основные группы симптомов:
При ПМС проявляются межличностные проблемы: учащаются конфликтные ситуации в семье, в том числе приводящие к разводам, разногласия на работе, при общении с друзьями и детьми. Нередко снижаются самооценка, самоуважение, повышается обидчивость, нередки случаи потери работы, аварии при вождении транспорта.
Атипичные формы ПМС
Мы приведем формы, которые встречались в нашей практике:
Существуют два основных критерия диагностики ПМС. Первый представлен Американской ассоциацией психиатров и основывается на признаках, опираясь на которые данный синдром определяют как LPDD (luteal phase disphoric disorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех:
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Показано ведение «дневника», где ежедневно отмечают симптомы заболевания в течение двух–трех циклов. При психовегетативной форме ПМС необходима консультация невропатолога и/или психиатра. Из дополнительных методов исследования назначают краниографию и ЭЭГ. При отечной форме ПМС следует измерять диурез и количество выпитой жидкости в течение 3–4 дней в обе фазы цикла. В норме выделяется на 300–400 мл жидкости больше, чем выпивается. При болях и нагрубании молочных желез показано проведение маммографии в первую фазу менструального цикла (до 8-го дня). Исследуют также выделительную функцию почек, определяют показатели остаточного азота, креатинина и др.
При цефалгической форме ПМС показаны ЭЭГ, РЭГ, оценка состояния глазного дна и периферических полей зрения; рентгенография черепа (турецкого седла) и шейного отдела позвоночника; МРТ, ЯМР по показаниям; рекомендуются консультации невропатолога, окулиста, определение уровня пролактина в крови в обе фазы цикла.
При кризовой форме ПМС показано измерение диуреза и количества выпитой жидкости, АД, определение уровня пролактина в крови в обе фазы цикла. В целях дифференциальной диагностики с феохромоцитомой необходимо провести анализы на содержание катехоламинов в крови или моче, УЗИ или МРТ надпочечников. Проводят также ЭЭГ, РЭГ, исследование полей зрения, глазного дна, МРТ мозга. Эти больные нуждаются в обследовании у терапевтов и невропатологов.
Следует учитывать, что в предменструальные дни ухудшается течение большинства имеющихся хронических заболеваний, что нередко ошибочно расценивается как ПМС. В таких случаях показана диагностика ex juvantibus путем назначения лечения как при ПМС.
Лечение больных ПМС следует начинать с психотерапии. Необходимо соблюдение режима труда и отдыха, диеты, особенно во вторую фазу цикла, с ограничением кофе, чая, поваренной соли, жидкости, животных жиров, молока. Усиленный самоконтроль рассматривается как составная часть терапевтического процесса.
Пациенткам показаны физкультура, общий массаж или массаж воротниковой зоны, а также бальнеотерапия.
Лекарственная терапия включает психотропные средства, препараты половых гормонов, блокаторы овуляции, антиэстрогены.
1. Психотропные средства:
Ципрамил — селективный ингибитор обратного захвата серотонина. Доза его зависит от фазы менструального цикла: в I фазу — 10 мг/сут, во II фазу — 20 мг/сут или только во II фазу цикла. Назначается в течение двух–трех циклов. При приеме препарата отмечен положительный эффект у 80 % пациенток с ПМС.
Коаксил — стимулятор обратного захвата серотонина. Доза — 1 таблетка (12,5 мг) 2–3 раза в день в течение 2–3 месяцев.
Гелариум — препарат из цветов зверобоя продырявленного – по 1 таблетке 3 раза в день.
Дисменорм — гомеопатическое средство, нормализует психоэмоциональный фон и общий тонус организма.
2. Препараты половых гормонов:
3. Блокаторы овуляции: комбинированные оральные контрацептивы. Цель лечения — блокада овуляции и исключение циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение трех месяцев при ПМС, особенно при тяжелой масталгии.
Агонисты Гн-РГ (золадекс, диферелин, бусерелин ацетат) вызывают временную обратимую менопаузу.
С 1990 г. проводится также лечение тяжелых форм ПМС агонистами Гн-РГ. Первый курс лечения обычно назначается в течение 3 месяцев. Лечение агонистами Гн-РГ тормозит овуляцию и функцию яичников, способствуя возникновению гипогонадотропной аменореи и исчезновению симптомов ПМС.
4. Антиэстрогены: имеются сообщения о применении тамоксифена в дозе
5. Другие методы лечения:
— антипростагландиновые средства (напросин, индометацин, диклофенак);
— при циклической гиперпролактинемии назначаются агонисты допамина (парлодел, достинекс). Эти препараты назначаются во II фазу цикла (с 14–16-го дня цикла) до начала менструации;
— мастодинон по 25 капель 2 раза/день
— антигистаминные препараты. При выраженных аллергических реакциях показано применение тавегила, диазолина, а также тералена;
— дегидратационная терапия. При выраженных циклических отеках целесообразно назначать спиронолактон по 100 мг с 14-го дня цикла в течение 3–6 месяцев;
— ременс — негормональное средство, в состав которого входят пять натуральных компонентов.
В литературе описаны случаи назначения овариэктомии при тяжелых ПМС, не поддающихся консервативной терапии. Не имея опыта проведения подобных вмешательств, мы все же полагаем, что в исключительных случаях возможна овариэктомия у женщин старше 35 лет, реализовавших репродуктивную функцию, с последующим назначением монотерапии эстрогенами в качестве заместительной гормонотерапии.
Прогноз чаще благополучный. В крайне редких и тяжелых случаях — сложный, и таким пациенткам может быть показано оперативное лечение.
Обратите внимание!
1. Частота ПМС колеблется от 5 до 40 %.
2. Доказано, что ПМС характерен только при овуляторных циклах.
3. Выделены четыре основные клинические формы ПМС: психоэмоциональная, отечная, цефалгическая, кризовая.
4. При психовегетативной форме ПМС необходима консультация невропатолога и/или психиатра.
5. Следует учитывать, что в предменструальные дни ухудшается течение большинства имеющихся хронических заболеваний, что нередко ошибочно расценивается как ПМС.
6. Лечение больных ПМС следует начинать с психотерапии.
7. Лекарственная терапия включает психотропные средства, препараты половых гормонов, блокаторы овуляции, антиэстрогены.
