Газета «Новости медицины и фармации» 2(307) 2010
Вернуться к номеру
Синдром Бругада
Авторы: Л.М. Макаров, Детский научно-практический центр нарушений ритма сердца МЗ РФ, г. Москва; Московский НИИ педиатрии и детской хирургии МЗ РФ
Версия для печати
Что такое синдром Бругада (СБ)? Какова его распространенность? Какие лекарственные средства применяются при синдроме Бругада?
Внезапная смерть — наиболее грозное проявление заболеваний сердечно-сосудистой системы. Основными причинами внезапной сердечной смерти у взрослых можно считать ишемическую болезнь сердца и инфаркт миокарда, однако в последние годы все большую остроту приобретает проблема внезапной смерти при отсутствии явных заболеваний миокарда или коронарных сосудов, особенно в молодом возрасте.
Сегодня накоплено достаточное количество данных о природе заболеваний, сопряженных с риском внезапной смерти. Определено, что многие из них генетически детерминированы, а это представляет особую опасность, так как под угрозой находится не только больной, у которого выявили заболевание, но и его дети и близкие родственники. Данные заболевания пока крайне редко выявляются в обычной клинической практике. Больные умирают, как правило, не в специализированных стационарах, а дома или на улице, и врачу поликлиники или бригаде скорой помощи остается констатировать смерть. При этом ставится достаточно неопределенный диагноз: острая сердечно-сосудистая недостаточность. При аутопсии не выявляется поражений мышцы сердца или коронарных сосудов. У детей, как ни парадоксально, чаще всего посмертно диагностируется острая респираторная вирусная инфекция, минимальными проявлениями которой пытаются объяснить внезапную смерть. Все это дает основание утверждать, что в крупных российских клиниках отсутствует достаточный опыт наблюдения и выявления данных больных. Внимание специалистов-кардиологов нередко привлекают только первые симптомы заболевания, прежде всего синкопе и приступы сердцебиения. Однако нередко первым и последним проявлением заболевания является внезапная смерть.

В современной клинической медицине выделен ряд заболеваний и синдромов, тесно ассоциированных с высоким риском внезапной смерти в молодом возрасте. К ним относятся синдром внезапной смерти младенцев (sudden infant death syndrome), синдром удлиненного интервала QT, синдром внезапной необъяснимой смерти (sudden unexplained death syndrome), аритмогенная дисплазия правого желудочка, идиопатическая фибрилляция желудочков и ряд других. Одно из наиболее «загадочных» заболеваний в этом ряду — это синдром Бругада. Несмотря на то что во всем мире опубликованы сотни работ, посвященных данному заболеванию, а на крупнейших международных кардиологических конгрессах регулярно проводятся тематические секции, в отечественной литературе имеются лишь единичные описания синдрома, далеко не всегда полностью отражающие типичную картину заболевания. Вместе с тем именно СБ является, по мнению многих специалистов, «ответственным» за более чем 50 % внезапных некоронарогенных смертей в молодом возрасте.
Официальная дата открытия синдрома — 1992 год. Именно тогда испанские кардиологи, братья П. и Д. Бругада, работающие в настоящее время в различных клиниках мира, впервые описали клинико-электрокардиографический синдром, объединяющий частые семейные случаи синкопальных состояний или внезапной смерти вследствие полиморфной желудочковой тахикардии, и регистрацию специфического электрокардиографического паттерна.
Преимущественный возраст клинической манифестации СБ — 30–40 лет, однако впервые данный синдром был описан у трехлетней девочки, имевшей частые эпизоды потери сознания и впоследствии внезапно погибшей, несмотря на активную антиаритмическую терапию и имплантацию кардиостимулятора. Клиническая картина заболевания характеризуется частым возникновением синкопе на фоне приступов желудочковой тахикардии и внезапной смертью, преимущественно во сне, а также отсутствием признаков органического поражения миокарда при аутопсии.
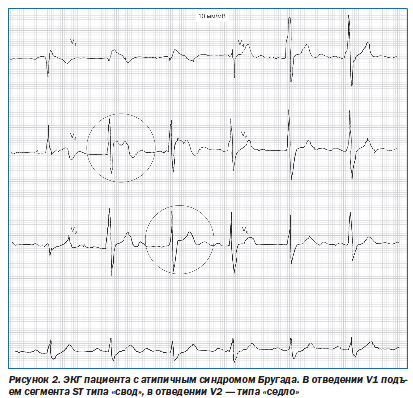
Кроме типичной клинической картины при СБ выделяют специфический электрокардиографический паттерн. Он включает блокаду правой ножки пучка Гиса, специфический подъем сегмента ST в отведениях V1–V3, периодическое удлинение интервала PR, приступы полиморфной желудочковой тахикардии во время синкопе (рис. 1, 2). Выделяются следующие клинико-электрокардиографические формы синдрома Бругада:
1) полная форма (типичная электрокардиографическая картина с синкопе, предсинкопе, случаями клинической или внезапной смерти вследствие полиморфной желудочковой тахикардии);
2) клинические варианты:
3) электрокардиографические варианты:
Характерно, что типичный ЭКГ-паттерн чаще регистрируется у больных в период перед развитием фибрилляции желудочков, что свидетельствует о необходимости динамического наблюдения за больными с подозрением на СБ. При пробе с дозированной физической нагрузкой и лекарственной пробе с симпатомиметиками (изадрин) ЭКГ-проявления СБ уменьшаются, в то время как при пробе с медленным внутривенным введением антиаритмических препаратов, блокирующих натриевый ток, увеличиваются. Согласно стандартному протоколу обследования больных с подозрением на СБ, рекомендуется использовать для проб следующие антиаритмические препараты: гилуритмал (аймалин) в дозе 1 мг/кг, новокаинамид (прокаинамид) в дозе 10 мг/кг или флекаинид в дозе 2 мг/кг. Необходимо учитывать, что при введении указанных препаратов у больных с СБ могут развиваться опасные желудочковые тахиаритмии, вплоть до фибрилляции, поэтому проводиться такие пробы должны при условии полной готовности к оказанию экстренной помощи. Но несмотря на это пробы на сегодняшний день — наиболее достоверный критерий выявления опасного, угрожающего жизни заболевания, требующего постоянного наблюдения и многолетней антиаритмической терапии. При проведении инвазивного электрофизиологического исследования (ЭФИ) у больных с СБ часто индуцируются желудочковые аритмии, однако ЭФИ вряд ли можно считать золотым стандартом диагностики полной клинической формы синдрома. До 1992 года нередко описывались случаи наблюдения молодых больных с типичным ЭКГ-паттерном СБ, синкопальными состояниями и нормальными показателями ЭФИ. В дальнейшем такие больные, оставленные без лечения, внезапно погибали (W. Mandell, 1985).
В последние годы в диагностике больных с риском опасных желудочковых аритмий, особенно «микроаномалий ЭКГ», значительно возросла роль стандартной электрокардиографии. Так, у пациентов с СБ, по нашим наблюдениям, нередко регистрируется эпсилон-волна — eW, характеризующая замедленную деполяризацию в области выводного тракта правого желудочка. Данный признак представляет собой большой диагностический критерий другого заболевания, сопряженного с высоким риском внезапной смерти, — аритмогенной дисплазии правого желудочка. Однако учитывая единый источник возникновения аритмии при обоих заболеваниях — выводной тракт правого желудочка, его можно отнести и к диагностически значимым ЭКГ-проявлениям СБ. У больных с риском внезапной смерти большое внимание уделяется удлинению интервала QT как фактору риска желудочковых аритмий. Однако ряд наблюдений, проводившихся в последнее время, показал, что проаритмогенную роль играет и укорочение QT, наблюдаемое именно у больных с СБ и идиопатической фибрилляцией желудочков. Предлагается даже термин «синдром укороченного интервала QT» (I. Gussak, 2000). Наши наблюдения свидетельствуют о том, что у всех больных с СБ отмечены значения интервала QT менее 50 процентилей, а у наиболее тяжелых больных — менее 5. Эти изменения могут быть связаны с особенностями электрофизиологии кардиомиоцита при СБ — значительным укорочением 2-й фазы потенциала действия в эпикарде правого желудочка (при удлинении интервала QT задействован противоположный электрофизиологический механизм). Очевидно, асинхронизм реполяризации любой природы повышает аритмогенную готовность миокарда. При холтеровском мониторировании может отмечаться высокий циркадный индекс (отношение средней дневной к средней ночной ЧСС) — более 1,45 (норма от 1,24 до 1,44).
Степень распространенности синдрома пока неясна. Так, в одной из областей Бельгии распространенность СБ составила 1 на 100 000 жителей (P. Brugada, 1999). По данным японских исследователей, проанализировавших 22 027 электрокардиограмм из популяции, распространенность ЭКГ-паттерна СБ в этой стране составила 0,05–0,60 % у взрослых и 0,0006 % (анализ 163 110 электрокардиограмм) у детей (J. Tohyou с соавт., 1995; Y. Hata с соавт., 1997).
Однако реальная частота встречаемости заболевания пока не определена, особенно в некоторых этнических группах. Схожие с СБ электрокардиографические изменения описаны при синдроме внезапной необъяснимой смерти (sudden unexplained death syndrome), который регистрируется преимущественно у выходцев из стран Юго-Восточной Азии (K. Nademanee, 1997). Впервые данный синдром стал выделяться как самостоятельное заболевание в 80-х годах ХХ века, когда Американским центром контроля за заболеваемостью в Атланте (США) был зарегистрирован необычно высокий (25 на 100 000 человек) уровень внезапной смертности у молодых людей — выходцев из Юго-Восточной Азии. Смерть наступала преимущественно ночью, при аутопсии не выявлялось поражение мышцы сердца или коронарных сосудов. При сопоставлении этих данных со статистическими данными, накопленными в странах Юго-Восточной Азии и Дальнего Востока, было отмечено, что в данном регионе значительно распространены случаи внезапной ночной смерти в молодом возрасте (в год от 4 до 10 случаев на 10 000 жителей, в том числе в Лаосе — 1 случай на 10 000 жителей; в Таиланде — 26–38 на 100 000). В этих странах для обозначения людей, умерших внезапно во сне, даже существуют специальные названия — «бангунгут» на Филиппинах, «поккури» в Японии, «лаи таи» в Таиланде. Нередко на ЭКГ регистрируются изменения сегмента ST, схожие с паттерном СБ или паттерном ранней реполяризации желудочков. В какой степени эти синдромы связаны между собой, предстоит еще выяснить в ходе дальнейших исследований. Мы наблюдали несколько аналогичных больных из схожих этнических групп (буряты), в семьях которых наблюдались высокая концентрация случаев внезапной смерти в молодом возрасте и частые эпизоды синкопе или клинической смерти.
Еще одна интересная особенность СБ заключается в том, что заболевание не регистрируется у афроамериканцев; с другой стороны, в Европе СБ чаще выявляется у представителей так называемого кавказского этнического типа, к которому, согласно международным градациям, относятся и выходцы из стран Восточной Европы. Характерно, что и первый из описанных случаев заболевания братья Бругада выявили у польской девочки. Это свидетельствует о том, что распространенность СБ в российской популяции может оказаться достаточно высокой.
Предполагается, что при СБ имеет место аутосомно-доминантный путь наследования с поражением гена SCN5a в 3-й хромосоме. Этот же ген поражен у больных с третьим молекулярно-генетическим вариантом синдрома удлиненного интервала QT (LQT3) и при синдроме Ленегра — заболеваниях, также сопряженных с высоким риском внезапной аритмогенной смерти.
В 93,3 % случаев приступы при СБ возникают в вечернее и ночное время (с 18 до 6 часов), причем чаще во второй половине ночи. Это, несомненно, подтверждает роль усиления вагусных влияний в возникновении фибрилляции желудочков при СБ. Данный циркадный паттерн свидетельствует также о различиях в патогенезе возникновения фатальных аритмий у пациентов с СБ и ишемической болезнью сердца, когда основной циркадный пик внезапной смерти приходится на ранние утренние часы (P. Deedwania, 1998).
Необходимо проводить дифференциальную диагностику СБ с рядом заболеваний, которые могут стать причиной схожих электрокардиографических проявлений: аритмогенной дисплазией правого желудочка, миокардитами, кардиомиопатиями, болезнью (миокардитом) Чагаса (Chagas), болезнью Steinert, опухолями средостения.
Для предупреждения фибрилляции желудочков при СБ используются классические антиаритмические препараты, обеспечивающие эффект в 60 % случаев. Генетически детерминированное поражение натриевых каналов теоретически предполагает меньшую эффективность препаратов 1-й группы, а также возможность проявления проаритмогенного эффекта при их использовании. Согласно алгоритму формирования антиаритмической терапии, известному под названием «сицилианский гамбит» (Europ. Heart. J. — 1991. — 12), антиаритмическими препаратами, обеспечивающими активную блокаду натриевых каналов, являются новокаинамид, дизопирамид, хинидин, ритмонорм, гилуритмал, флекаинид, энкаинид. Менее выраженное блокирующее действие отмечено у лидокаина, мексилетина, токаинида, бепридила, верапамила, кордарона и обзидана. Можно предположить, что при СБ более безопасно применять препараты, не блокирующие натриевые каналы, — дилтиазем, бретилиум, соталекс, надолол (коргард). Однако целенаправленных исследований в этой области пока не проводилось. Наиболее эффективным методом предотвращения развития жизнеугрожающих аритмий у больных СБ на сегодняшний день является имплантация кардиовертеров-дефибрилляторов.
Мировая статистика свидетельствует о широком распространении СБ в мире. Вместе с тем низкая его выявляемость в настоящее время в России, очевидно, связана с меньшей ориентацией врачей на весь клинико-электрокардиографический симптомокомплекс, часто не имеющий в отдельных составляющих особенностей, позволяющих уверенно поставить диагноз. Поэтому у всех больных с синкопальными состояниями неясной этиологии, ночными пароксизмами удушья, случаями внезапной смерти в семье (особенно в молодом возрасте и в ночное время), типичным ЭКГ-паттерном необходимо исключить синдром Бругада. Для этого таким пациентам следует проводить фармакологические пробы, динамическое ЭКГ-обследование как самого больного, так и его родственников, холтеровское мониторирование. Кроме того, одним из наиболее достоверных методов диагностики СБ является молекулярно-генетическое исследование.
1. Brugada P., Brugada J. Right bundle branch block, persisten ST segment elevation and sudden cardiac death: a distinct clinical and electrocardiographic syndrome. A multicenter report // J. Am. Coll. Cardiol. — 1992. — 20. — 1391-1396.
2. Bjerregaad P., Gussakl., Kotar S.L. et al. Recurrent syncope in a patients with prominent J. wave // Am. Heart. J. — 1994. — 127. — 1426-1430.
3. Gussak I., Bjerregaad P., Egan T.M., Chitman Д. ECG phenomenon called the J wave. History, pathophysiology, and clinical signif-icance // J. Electrocardiol. — 1995. — 28. — 49-59.
4. Shimada M., Miyazaki T., Miyoshi S. et al. Sustained monomorphic ventricular tachycardia in a patient with Brugada syndrome // Jpn. Circulat. J. — 1996. — 60. — 364-370.
5. Chinushi M., Aizawa Y., Ogawa Y. et al. Discrepant drug action of disopyramide on EGG abnormalities and induction of ventricular arrhythmias in a patient with Brugada syndrome // J. Electrocardiol. — 1997. — 30. — 133-136.
6. Agostini D., Scanu P., Loiselet P. et al. Iodine-123-metaiodoben-zylguanidine SPECT of regional cardiac adrenergic denervation in Brugada syndrome // J. Nucl. Med. — 1998. — 39. — 1129-1132.
