Газета «Новости медицины и фармации» 1(306) 2010
Вернуться к номеру
Репродуктивная функция мужчины и инфекции, передающиеся половым путем
Авторы: Г.И. Мавров, ГУ «Институт дерматологии и венерологии АМН Украины», г. Харьков; А.Е. Нагорный, ГУ «Институт урологии АМН Украины», г. Киев; Г.П. Чинов, ГУ «Крымский государственный медицинский университет им. С.И. Георгиевского», г. Симферополь
Версия для печати
Урогенитальные инфекции, вызванные трихомонадами, хламидиями и микоплазмами, являются самыми распространенными среди венерических заболеваний [13]. Они вызывают патологические изменения в половых органах, в результате которых может произойти нарушение половой и репродуктивной функции [8, 9, 13].
Острая инфекция мужских половых органов является общепризнанной причиной бесплодия. Влияние латентной, хронической инфекции изучено недостаточно. Текущие или перенесенные венерические урогенитальные заболевания у мужчин с патоспермией встречаются до 70 %. Установлено, что воспалительные заболевания мужских половых органов имеют значение в генезе бесплодия, однако механизмы, приводящие к снижению репродуктивной способности, известны далеко не полностью. Так, патоспермия выявляется у 33–83 % больных, а копулятивные расстройства — у 15–28 % [13].
Еще до признания роли хламидий как основной причины негоноккового эпидидимита исследователи указывали на репродуктивные нарушения при этом заболевании, на изменение фертильных свойств эякулята у больных мочеполовым хламидиозом при вовлечении предстательной железы, семенных пузырьков и придатков яичек. Так, при наблюдении 115 бесплодных мужчин с остаточными явлениями хронического эпидидимита урогенитальный хламидиоз был выявлен у 74 (64 %). В контрольной группе из 15 фертильных мужчин хламидиоз был выявлен только у одного. При исследовании эякулята констатированы астенозооспермия и олигозооспермия. Результаты гистологического исследования показали выраженную степень дистрофии сперматогенного эпителия у некоторых больных [4]. Ряд исследователей длительное время наблюдали 47 больных, перенесших односторонний эпидидимит [21]. У 2/3 больных лишь вначале имелась преходящая олигозооспермия, а у 1/3 изменения в эякуляте были стойкими. Упомянутые авторы не принимали в расчет хламидийную инфекцию как причину эпидидимита, хотя Heap еще в 1975 году писал о хламидийной этиологии эпидидимита [20]. Есть информация о выявлении значительно более высоких титров антител к хламидиям у бесплодных мужчин по сравнению с контрольной группой здоровых лиц [22, 26]. Ряд авторов сравнивали 120 бесплодных и 120 фертильных мужчин и не выявили коррелятивной зависимости между серологическими показателями хламидиоза и бесплодием [17].
К аналогичным выводам пришли и другие исследователи, хотя и признавали, что в острой фазе урогенитальной инфекции мужская фертильность может ослабевать [25]. Soffer et al. (1990) обследовали 175 бесплодных мужчин без клинических признаков урогенитальных инфекций, сперма которых дала отрицательный или сомнительный результат в посткоитальном тесте [27]. Наличие у них хламидийной или микоплазменной инфекции не влияло на качество эякулята и функции придаточных половых желез. Однако антиспермальные аутоантитела в семенной плазме у мужчин с бессимптомной инфекцией выявлялись чаще. Авторы считали, что местный иммунный ответ на хламидии может снизить оплодотворяющую способность эякулята из-за перекрестной реакции местных антител. Eggert-Kruse et al. (1990) обследовали большую группу мужчин (n = 491) из семей, где брак был бесплодным. Все мужчины не имели симптомов урогенитальных инфекций [16]. Авторы не выявили связи между IgG-антителами к C.trachomatis в сыворотке крови и такими показателями, как спермограмма, посткоитальный тест, тест in vitro на проникновение сперматозоонов в цервикальную слизь, и местными циркулирующими IgG- и IgA-аутоантителами к сперматозоонам. Однако в парах, где имелись антитела к хламидиям у мужчины, вероятность наступления беременности в последующем была ниже. В таких семьях у жен значительно чаще наблюдался трубный фактор бесплодия. Другая группа исследователей обследовала 209 бесплодных мужчин на хламидиоз. Антитела к C.trachomatis обнаружены у 15,4 % этих мужчин, и, хотя они не предъявляли жалоб и не имели объективных признаков воспаления урогенитального тракта, тест на эластазу полиморфноядерных лейкоцитов в семенной плазме показал, что у них имеется хроническое субклиническое воспаление, связанное с небольшим количеством персистирующего возбудителя. Характерно, что у больных с признаками хламидиоза уровень лимонной кислоты в эякуляте был ниже, что косвенно указывало на вялотекущий хронический везикулит [31].
При анализе ранних работ исследователи использовали серологические критерии (антитела) в качестве маркеров хламидийной инфекции. Однако известно, что у мужчин хламидии могут не вызывать системного гуморального ответа [28]. Кроме того, на результаты серологического обследования может оказать влияние сероположительный «фон» в связи с перекрестными реакциями антител, направленных к другим представителям Сhlamydiales, в частности Chlamydophyla pneumonia [17].
Наличие связи между инфекциями, передающимися половым путем, и мужским бесплодием подтверждается клиническими, морфологическими и эпидемиологическими исследованиями. При хламидийном уретрите в сперме мужчин увеличивается количество лейкоцитов и появляются антитела к хламидиям, что может приводить к аутоиммунному ответу к сперматозоонам и развитию иммунологического бесплодия. На примере генитальной инфекции, вызванной Ureaplasma urealyticum, было показано, что при лейкоспермии увеличивается количество супероксидных радикалов, которые повреждают сперматозооны путем перекисного окисления липидов мембран [24]. Сперматозооны могут повреждаться также протеолитическими ферментами, которые являются компонентом воспалительного процесса. Подвижность половых клеток снижается, и они не в состоянии преодолеть лучистый венец яйцеклетки, что было показано в пенетрационном тесте in vitro [30]. Персистентная инфекция C.trachomatis в предстательной железе и в придатках яичек может быть источником воспалительных цитокинов, которые попадают в эякулят. Однако не все авторы разделяют мнение о непосредственном влиянии хламидиоза на мужскую фертильность [19, 23].
По данным некоторых авторов, у больных трихомониазом мужчин простатиты наблюдаются у 39 %, эпидидимиты — у 9 %, циститы — у 4 % [15]. Трихомониаз может быть причиной первичного и вторичного бесплодия [6, 17]. Ряд ученых указывают на токсическое действие трихомонад на сперматозоиды. По их сведениям, одним из осложнений трихомонадного простатита является развитие простатолитиаза [15, 17].
Изучению генеративных расстройств у мужчин с хронической смешанной инфекцией мочеполовых органов посвящены исследования, проведенные Г.И. Мавровым и Г.П. Чиновым [10–12]. При обследовании 215 мужчин со смешанной хламидийно-трихомонадно-бактериальной инфекцией установлено, что патоспермия имела место у 71 больного, что составило 33,0 ± 3,2 % от данной группы больных. Наблюдалось снижение кислотности и увеличение вязкости эякулята. Подвижность сперматозоонов снижалась у 37 больных (17,2 ± 2,6 %). Уменьшение количества половых клеток в эякуляте наблюдалось у 19 мужчин (8,8 ± 1,9 %), увеличение патологических форм сперматозоонов — у 15 пациентов (7,0 ± 1,7 %) (рис. 1).
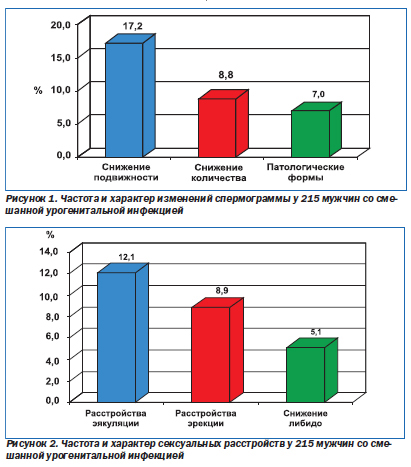
Среди 215 мужчин, инфицированных хламидиозом, трихомонозом и условно-патогенными бактериями, половые расстройства выявлены у 56 (26,0 ± 3,0 %). Наиболее часто встречалась ускоренная эякуляция — у 26 мужчин (12,1 ± 2,2 %), которая сопровождалась невротическими проявлениями. Патогенез ускоренной эякуляции у этих больных связывают с поражением предстательной железы и семенного бугорка. Поражение эрекционной составляющей копулятивного цикла у больных половыми инфекциями наблюдалось реже — в нашем случае у 19 (8,8 ± 1,9 %). Либидо стойко снизилось у 11 (5,1 ± 1,5 %) (рис. 2).
Таким образом, при обследовании 215 мужчин установлено, что активно и длительно протекающая хламидийная и уреаплазменная инфекции могут вызывать патоспермию. Чаще наблюдается экскреторно-токсическая форма снижения мужской фертильности [12].
Изучено состояние копулятивной функции мужчин, больных хроническим хламидиозом и трихомонозом в сочетании с бактериальной инфекцией. Результаты проведенных исследований свидетельствовали, что половые расстройства выявляются более чем у одной четверти мужчин со смешанной инфекцией. Наиболее часто встречалась ускоренная эякуляция с невротическими проявлениями [11]. Поражение эрекционной составляющей копулятивного цикла наблюдалось у каждого десятого больного.
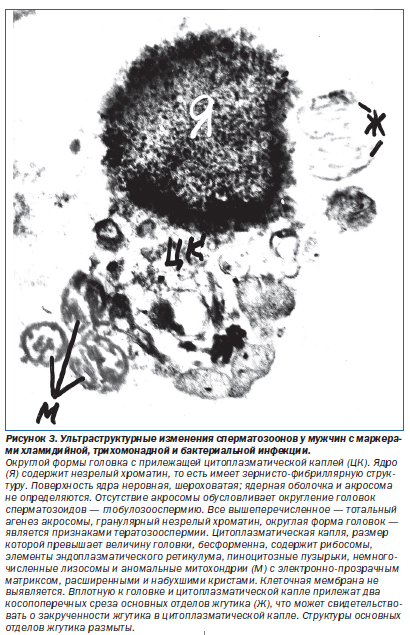
Следовательно, изучение ультраструктурных изменений эякулята у больных хроническим мочеполовым хламидиозом, трихомониазом в сочетании с сопутствующей бактериальной инфекцией показало возрастание количества патологических форм сперматозоонов, выявляемых только на ультраструктурном уровне. Отмечены деформации головки, повреждения акросомы, набухание шейки и структурные изменения ядросодержащего компонента (рис. 3) [10].
В ГУ «Институт дерматологии и венерологии АМН Украины» были всесторонне изучены клинические, эпидемиологические и морфологические аспекты репродуктивных нарушений у 123 мужчин, больных мочеполовым хламидиозом, микоплазмозом, и 66 больных с трихомониазом. Изучались частота, характер половых и генеративных расстройств в зависимости от этиологии заболевания и течения патологического процесса в половых органах. При изучении клинических проявлений хронической мочеполовой инфекции установлено, что поражение «верхнего отдела» урогенитального тракта при хламидиозе и уреаплазмозе наблюдалось у 41–47 % мужчин. При смешанном инфицировании хламидиями и уреаплазмами восходящая инфекция наблюдалась у 87 % мужчин. В патологический процесс вовлекались предстательная железа, придатки яичек, семенные пузырьки. Так, у больных трихомонадно-бактериальной инфекцией у 48 (72,7 %) пациентов выявлен уретрит, у 58 (87,9 %) — простатит, у 8 (2,8 %) — баланит, у 7 (10,6 %) — орхоэпидидимит.
Установлено, что хламидийная и микоплазменная инфекции воздействуют на мужскую фертильность двояко [9, 10, 12, 13]. С одной стороны, вызывают повреждения сперматозоонов, нарушая их двигательную и пенетрирующую способность, а с другой — изменяют состав семенной плазмы в результате нарушения функций придаточных половых желез. Установлено, что активно и длительно протекающие хламидийная и уреаплазменная инфекции вызывают патоспермию у 20 % больных. Чаще наблюдается экскреторно-токсическая форма снижения мужской фертильности, для которой характерны увеличения уровня рН, вязкости эякулята и снижение подвижности сперматозоонов (19 %). Реже происходит уменьшение количества половых клеток в эякуляте (у 14 %) и увеличение процента патологических форм (у 13 %). Нарушение репродуктивной функции у мужчин при хламидиозе, микоплазмозе и трихомониазе коррелирует с длительностью и тяжестью заболевания и вовлечением в патологический процесс предстательной железы, семенных пузырьков и придатков яичек. Снижение фертильности эякулята чаще имеет место при смешанной хламидийно-микоплазменной инфекции (у 33 %), чем при хламидиозе и микоплазмозе как моноинфекциях [8, 9, 13]. При изучении копулятивной функции у мужчин, больных хроническим хламидиозом, микоплазмозом и трихомониазом, половые расстройства выявлены у 20 % мужчин с хламидиозом и у 14 % пациентов с трихомонадно-бактериальной инфекцией [8, 9, 13]. Наиболее часто встречалась ускоренная эякуляция — у 17 %. Невротические проявления наблюдались у 19 % больных. Большинство больных хроническим хламидиозом, имевших сексуальные нарушения, соматически и психически ослаблены. Патогенез ускоренной эякуляции, развивающейся в результате хронической мочеполовой инфекции, связан с поражением предстательной железы и семенного бугорка. Образовавшийся застойно-воспалительный очаг вызывает патологическую нервную импульсацию и способствует формированию вегетативного невроза, при котором нервные центры, обеспечивающие эякуляцию, снижали свой порог возбудимости. Хотя эрекция, по данным многих авторов, является наиболее уязвимым сексологическим феноменом [1, 2], в наших исследованиях у больных хроническим активным хламидиозом и микоплазмозом нарушение эрекционной составляющей наблюдалось несколько реже — до 9 %. Это можно объяснить тем фактором, что большинство пациентов в нашей группе были в возрасте до 30 лет.
Таким образом, во многих проведенных исследованиях установлено, что активно и длительно протекающие хламидийная и уреаплазменная инфекции вызывают патоспермию у не менее чем 20 % больных. Чаще наблюдается экскреторно-токсическая форма снижения мужской фертильности, для которой характерны увеличения уровня рН, вязкости эякулята и снижение подвижности. Реже происходит уменьшение количества половых клеток в эякуляте и увеличение процента патологических форм (до 13 %). Нарушение репродуктивной функции у мужчин при хламидиозе и микоплазмозе коррелирует с длительностью и тяжестью заболевания и вовлечением в патологический процесс предстательной железы, семенных пузырьков и придатков яичек.
1. Возіанов О.Ф., Горпинченко І.І. Сексологія і андрологія. — К.: Здоров''я. — 1996. — 880 с.
2. Горпинченко И.И., Мирошников Я.О. Эректильная дисфункция. — Львів: Медицина світу, 2003. — 88 с.
3. Дранник Г.Н. Клиническая иммунология и аллергология: Пособие для студентов, врачей-интернов, иммунологов, аллергологов, врачей лечебного профиля всех специальностей. — 3-е изд., доп. — К.: ООО «Полиграф плюс», 2006. — 482 с.
4. Лесовой В.Н., Аркатов А.В., Мацак В.Ю. Значение генитальной микст-инфекции в формировании бесплодия у мужчин // Сексология и андрология. — 2000. — Вып. 5. — С. 94-96.
5. Літус О.І., Степаненко В.І. Поліетіологічні чинники і поліпатогенетичні механізми розвитку хронічного інфекційного простатиту. Комплексні методи діагностики та нові підходи до терапії захворювання // Український журнал дерматології, венерології, косметології. — 2003. — № 1(8). — С. 72-86.
6. Мавров Г.И., Никитенко И.Н., Клетной А.Г. Проблема трихомониаза (современные подходы к диагностике, этиотропной и патогенетической терапии) // Дерматологія та венерологія. — 2003. — № 2(20). — С. 7-11.
7. Мавров Г.И. Взаимодействие Сhlamydia trachomatis со сперматозоонами человека: электронно-микроскопическое исследование // Мікробіологічний журнал — 1995. — № 57(2). — С. 74-79.
8. Мавров Г.И., Губенко Т.В., Унучко С.В., Нехаєва І.В. Вплив сечостатевого хламідіозу, уреаплазмозу на репродуктивний стан людини // Укр. журнал дерматологии, венерологии, косметологии. — 2002. — № 2(5). — С. 61-67.
9. Мавров Г.І., Губенко Т.В., Бондаренко Г.М., Унучко С.В., Нехаєва І.В. Вплив сечостатевого хламідіозу, уреаплазмозу на репродуктивну здатність людини // Укр. журнал дерматол., венерол., косметол. — 2002. — № 2(5). — С. 61-64.
10. Мавров Г.И., Нагорный А.Е., Чинов Г.П. Ультраструктурные изменения сперматозоонов у больных со смешанной венерической инфекцией, вызванной Сhlamydya trachomatis, Trichomonas vaginalis и условно патогенной бактериальной флорой // Журнал Академії медичних наук України. — 2006. — Т. 12, № 4. — С. 723-738.
11. Мавров Г.И., Чинов Г.П. Психосоматические нарушения у больных смешанными венерическими инфекциями и их коррекция // Дерматовенерология, косметология, сексопатология. — 2005. — № 3–4(8). — С. 120-128.
12. Мавров Г.И. Хламидийные инфекции: биология возбудителей, патогенез, клиника, диагностика, лечение, профилактика. — К.: Геркон, 2005. — 524 с.
13. Мавров И.И. Половые болезни: Рук-во для врачей, интернов и студентов. — Харьков: Факт, 2002. — 789 с.
14. Тиктинский О.Л., Михайличенко В.В. Андрология. — СПб.: Медиа Пресс, 1999. — 464 с.
15. Федотов В.П., Горбунцов В.В., Мамон А.А. Калькулезный простатит как фактор, осложняющий течение инфекций, передающихся половым путем, и их терапию // Дерматовенерология, косметология, сексопатология. — 2000. — № 1. — С. 189-191.
16. Eggert-Kruse W., Gerhard I., Naher H. et al. Chlamydial infection — a female and/or male infertility factor // Fertil. Steril. — 1990. — № 53. — P. 1037-1043.
17. Fowler J.E. Infections of the male reproductive tract and infertility: A selected review // J. Androl. — 1989. — № 2. — P. 121-131.
18. Gregoriu O., Vitoratos N., Papadias C. et al. The role of chlamydial serology in fertile and subfertile men // Eur. J. Obstet. Gynaecol. Reprod. Biol. — 1989. — № 30. — P. 53-58.
19. Goldsmid J., Davies N. Venereal trichomoniasis role for men // Int. J. G. Med. — 1996. — Vol. 63, № 4. — Р. 262-264.
20. Habermann B., Krause W. Altered sperm function or sperm antibodies are not associated with chlamydial antibodies in infertile men with leucocytospermia // Journal of the
21. Hellstrom W.J.G., Achachter J., Sweet R.L., McClure R.D. Is there a role for Chlamydia trachomatis and genital mycoplasma in male fertility // Fertil. Steril. — 1987. — № 48. — P. 337- 339.
22. Ness R.B., Markovic N., Carlson C.L., Coughlin M. T. Do men become infertile after having sexually transmitted urethritis? An epidemiologic examination // Fertil. Steril. — 1997. — № 68. — P. 205-213.
23. Nikkanen V., Terho P., Punnonen R., Meurman O. The significance of chlamydial genital infection in male infertility // Arch. Androl. — 1980. — № 4. — P. 57-61.
24. Ochsendorf F.R., Ozdemir K., Rabenau H., Fenner T., Oremek R., Milbradt R., Doerr H.W. Chlamydia trachomatis and male infertility: chlamydia-IgA antibodies in seminal plasma are C. trachomatis specific and associated with an inflammatory response // Journal of the European Academy of Dermatology and Venereology. — 1999. — № 12. — P. 143-152.
25. Potts J.M., Sharma R., Pasqualotto F., Nelson D., Hall G., Agarwal A. Association of Ureaplasma urealyticum with abnormal reactive oxygen species levels and absence of leukocytospermia // Journal of Urology. — 2000. — № 163. — P. 1775-1778.
26. Ruijs G.J., Kauer F.M., Jager S. et al. Is serology of any use when searching for correlations between Chlamydia trachomatis infection and male infertility? // Fertil. Steril. — 1990. — № 53. — P. 131-136.
27. Shahmanesh M., Stedronska J., Hendry W. Antispermatozoal antibodies in men with urethritis // Fertil. Steril. — 1986. — № 46. — P. 308-311.
28. Soffer Y., Ron-El R., Golan A. et al. Male genital mycoplasmas and Chlamydia trachomatis culture: its relationship with accessory gland function, sperm quality and autoimmunity // Fertil. Steril. — 1990. — № 53. — P. 331-336.
29. Witkin S.S.,
30. Wolf H. The biologic significance of white blood cells in semen // Fertil. Steril. — 1995. — № 63. — P. 1143-1157.
31. Wolff H.,
